El crecimiento intrauterino retardado (CIR), también conocido como restricción del crecimiento intrauterino (RCIU), se refiere al crecimiento deficiente de un bebé mientras se encuentra en el útero durante el embarazo. Específicamente, este término significa que el feto pesa menos de lo que correspondería para su edad gestacional. En función de cuándo se produzca, el crecimiento intrauterino puede clasificarse de diferentes maneras.
Diagnóstico del Retraso del Crecimiento Intrauterino
La forma tradicional de evaluar el tamaño del feto consistía en medir la longitud del útero. Sin embargo, actualmente el diagnóstico del CIR se realiza de manera habitual a través de una ecografía. Esta prueba de imagen permite detectar el estado de la placenta, el volumen de líquido amniótico, el peso estimado del feto y el diámetro de la cabeza, así como la circunferencia abdominal.
En ocasiones, se recurre a pruebas adicionales para confirmar el diagnóstico y determinar si la causa es una infección o problemas genéticos. Otro método diagnóstico es la ecografía Doppler, que evalúa el flujo sanguíneo, aunque es una medida indirecta del crecimiento fetal intrauterino.
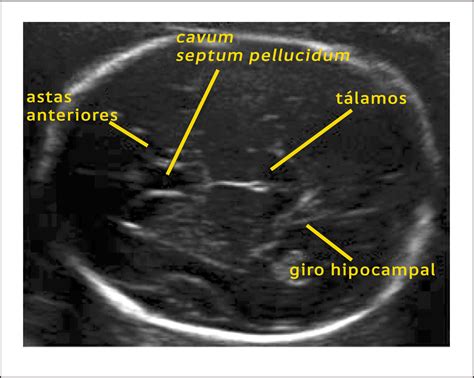
La microcefalia, por ejemplo, se diagnostica cuando la circunferencia de la cabeza del bebé es menor al promedio para su edad gestacional, específicamente al menos 2 desviaciones estándar por debajo del promedio o menor a la medida del 95% de los fetos de la misma edad gestacional.
Causas del Retraso del Crecimiento Intrauterino
Existen diversas causas que pueden provocar un retraso en el crecimiento fetal. Una de las razones más frecuentes son las causas placentarias, aunque en muchos casos la causa exacta se desconoce. Un mal desarrollo o envejecimiento prematuro de la placenta, la presencia de miomas o cicatrices uterinas pueden impedir que el feto reciba la cantidad de nutrientes necesaria, lo que conlleva a un CIR.
Además, factores como la altitud y la administración de determinados medicamentos pueden influir en el crecimiento fetal.
Factores Maternos de Riesgo
- Tabaquismo: La nicotina disminuye el calibre de los vasos placentarios, reduciendo el flujo sanguíneo y la llegada de nutrientes y oxígeno al feto.
- Consumo de alcohol y drogas: El alcohol puede provocar malformaciones y alteraciones, incluyendo el CIR. El consumo de drogas también favorece el CIR, posiblemente debido a las malas condiciones higiénicas y nutricionales asociadas.
- Nutrición inadecuada: Un consumo calórico inferior a 1.500 kcal/día o un aumento de peso inferior a 6 kilos al final de la gestación triplican el riesgo de CIR.
- Esfuerzo físico elevado: Las embarazadas que realizan trabajos de gran esfuerzo físico tienen un mayor riesgo de CIR.
- Enfermedades cardiovasculares: Patologías como la hipertensión pueden reducir el flujo sanguíneo y de oxígeno a la placenta, afectando el crecimiento fetal.
- Enfermedades metabólicas, renales o anemia: Estas condiciones pueden disminuir los niveles de vitaminas y nutrientes esenciales para el desarrollo fetal.
Factores Fetales de Riesgo
- Anomalías cromosómicas: Patologías genéticas como el síndrome de Down, Turner, Patau o Edwards, por sí mismas, provocan un menor crecimiento fetal.
- Malformaciones congénitas: Malformaciones en órganos fetales, como las cardíacas, pueden afectar la distribución de la sangre y ser causa de CIR.
- Infecciones intrauterinas: Infecciones como la rubéola, sífilis, citomegalovirus o toxoplasmosis pueden afectar el crecimiento intrauterino.
- Embarazo múltiple: Los fetos en embarazos múltiples tienen menos espacio en el útero, lo que puede resultar en un crecimiento más lento.
Causas Específicas de Microcefalia
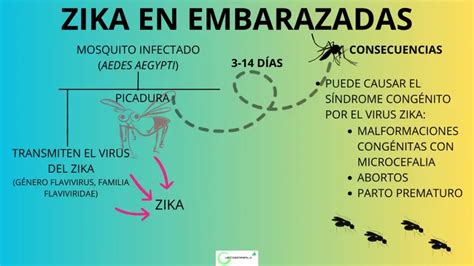
Existen múltiples causas que pueden ocasionar microcefalia. Puede ser heredada si uno o ambos padres presentan esta condición. Ciertas infecciones contraídas por la madre durante el embarazo, como citomegalovirus, rubéola, VIH, toxoplasmosis, virus herpes, sífilis y el virus del Zika, pueden ser responsables.
El consumo de alcohol, ciertas drogas y el tabaquismo, así como la desnutrición materna severa, también aumentan el riesgo de microcefalia fetal.
Consecuencias del Retraso del Crecimiento Intrauterino
El CIR aumenta el riesgo de morbilidad-mortalidad neonatal a corto plazo. A largo plazo, puede asociarse con un mayor riesgo de complicaciones.
Algunas de las consecuencias potenciales incluyen:
- Desprendimiento de la placenta: Si la placenta se separa de la pared uterina antes del parto, el bebé puede verse privado de oxígeno y nutrientes.
- Placenta previa: La placenta cubre parcial o totalmente el cuello del útero.
- Placenta adherida: Parte de la placenta permanece adherida a la pared uterina después del parto.
- Placenta retenida: La placenta no se expulsa hasta 30 minutos después del parto.
En el caso de la microcefalia, aunque algunos bebés pueden no presentar otros síntomas además de una cabeza pequeña, es importante un seguimiento para descartar otras malformaciones. En algunos casos, la microcefalia puede no afectar el desarrollo psicomotor. Sin embargo, la aparición de otros hallazgos ecográficos anormales puede requerir la investigación de enfermedades o síndromes específicos. Una resonancia magnética (RM) puede ser necesaria para determinar la causa.
Diagnóstico y Manejo de la Microcefalia
Al nacer, los bebés con microcefalia pueden presentar una cabeza pequeña sin otra sintomatología. El seguimiento durante el embarazo es crucial para asegurar el crecimiento adecuado del bebé y descartar otras malformaciones.
Tras el nacimiento, un neurólogo pediatra puede ser el especialista encargado de monitorizar el crecimiento y desarrollo del bebé, y colaborar en la elaboración de un plan de tratamiento.
La posibilidad de presentar microcefalia en un futuro embarazo dependerá de su causa. Si se debe a una anomalía cromosómica, el riesgo adicional se suma al riesgo de base por edad materna. Si uno o ambos padres están afectados, el riesgo puede variar entre un 25% y un 50%.
Consideraciones sobre la Inducción del Trabajo de Parto
La inducción del trabajo de parto es un procedimiento obstétrico común. Su indicación se ve influenciada por cambios en el perfil epidemiológico y social de las mujeres embarazadas, incluyendo un aumento de la edad para embarazarse y una mayor frecuencia de atención médica institucional.
La inducción del trabajo de parto se indica en pacientes con riesgo elevado de continuar con su embarazo. La inducción electiva, en cambio, se considera aceptable bajo criterios específicos, como embarazo a término, ubicación alejada de atención médica, o por decisión personal de la paciente, quien debe firmar un consentimiento informado.
La inducción del trabajo de parto pretende emular el proceso del parto espontáneo, que inicia con la actividad del miometrio, cambios cervicales y ruptura de membranas. Los protocolos actuales contemplan la estimulación de la dilatación y borramiento del cuello uterino, así como las contracciones uterinas.
Métodos de Inducción
- Prostaglandinas y sus análogos (Misoprostol): Son los fármacos más prescritos y recomendados por la evidencia científica, ya que estimulan simultáneamente la maduración cervical y la actividad uterina. El misoprostol, en particular, ha demostrado alta eficacia.
- Oxitocina: El protocolo más común incluye la administración de oxitocina, valorando previamente la escala de Bishop. Se administra por vía intravenosa en dosis incrementales y bajo monitorización cardiotocográfica continua.
- Amniotomía o desprendimiento artificial de membranas: Procedimientos coadyuvantes que pueden acelerar el parto, pero no se consideran inductores aislados. Deben realizarse bajo condiciones específicas y con contraindicaciones claras (placenta previa, VIH, herpes activo, vasa previa).
La escuela mexicana de obstetricia considera la inducción del trabajo de parto en dos fases: inducción (incluida la maduración cervical) y conducción del parto (estimulación de contracciones). En algunos casos, se requiere ambas fases, mientras que en otros solo la conducción es suficiente.
INDUCCIÓN DEL PARTO: 💊 PROSTAGLANDINAS, ⚽ BALÓN DE COOK, OXITOCINA... - Ginecología y Obstetricia -
Complicaciones Potenciales de la Inducción del Trabajo de Parto
A pesar del control de factores, existe la posibilidad de un procedimiento fallido que resulte en cesárea o parto instrumentado. Otras complicaciones maternas asociadas incluyen hiperestimulación, hiponatremia, hipotensión, síntomas gastrointestinales, arritmias y reacciones anafilácticas.
La indicación de prostaglandinas o sus análogos puede asociarse con taquisistolia (contracciones uterinas excesivamente frecuentes), con o sin cambios en la frecuencia cardíaca fetal. Si la taquisistolia no afecta la frecuencia cardíaca fetal, el procedimiento se maneja de forma rutinaria. Sin embargo, si se observan alteraciones en la frecuencia cardíaca fetal, se debe considerar el síndrome de hiperestimulación y actuar de emergencia.
Las anomalías en la frecuencia cardíaca fetal a considerar incluyen el ritmo sinusoidal, variabilidad mínima o ausente, desaceleraciones recurrentes tardías, desaceleraciones prolongadas o bradicardia.
Guías y Evidencia Científica
Existen diversas guías clínicas a nivel mundial sobre la inducción del trabajo de parto, reflejando las posturas y experiencias de especialistas de diferentes países. La guía del National Institute for Health and Clinical Excellence (NICE) del Reino Unido es una de las más restrictivas y se basa estrictamente en la evidencia disponible.
Otras guías relevantes incluyen las del American College of Obstetricians and Gynecologists (ACOG) de Estados Unidos, la Organización Mundial de la Salud (OMS) y la Society of Obstetricians and Gynaecologists of Canada.
En México, el Centro Nacional de Excelencia Tecnológica en Salud (CENETEC) ha actualizado la Guía de Práctica Clínica vigente. La falta de evidencia específica en México sobre la práctica clínica en centros hospitalarios nacionales lleva a la adaptación de experiencias de otros entornos, lo que representa una limitante pero también señala necesidades no cubiertas por la comunidad académica mexicana.
La indicación de cualquier procedimiento de inducción del trabajo de parto debe ser evaluada por un médico especialista, idealmente con una segunda opinión coincidente. Casos como la finalización del embarazo postérmino (más de 41 semanas de gestación) son indicaciones frecuentes y claras para la inducción, disminuyendo riesgos como la muerte perinatal y la tasa de cesáreas.
tags: #bebe #circunferencia #abdominal #pequena