La colitis microscópica es una enfermedad inflamatoria crónica del intestino grueso, también conocido como colon. Se caracteriza por una inflamación que no es visible a simple vista durante una colonoscopia, sino que solo puede detectarse mediante el análisis microscópico de muestras de tejido (biopsias). Debido a esta característica, se clasifica como una enfermedad inflamatoria intestinal (EII), al igual que la enfermedad de Crohn y la colitis ulcerosa.
Esta condición puede afectar significativamente la calidad de vida de los pacientes, provocando diarrea persistente y malestar abdominal. La enfermedad se divide en dos tipos principales: la colitis colágena y la colitis linfocítica. Aunque comparten síntomas similares, difieren en sus hallazgos histológicos.
Tipos de Colitis Microscópica
La colitis microscópica abarca dos entidades principales que se distinguen por sus características histológicas observadas al microscopio:
Colitis Colágena
Descrita por primera vez en 1976, la colitis colágena se caracteriza por un engrosamiento de la capa de colágeno en la mucosa intestinal. En personas sanas, esta capa tiene menos de 5 micrómetros de espesor, mientras que en pacientes con colitis colágena, el grosor es de al menos 10 micrómetros.
Colitis Linfocítica
Identificada en 1980, la colitis linfocítica se distingue por un aumento en el número de linfocitos, un tipo de glóbulo blanco, en el tejido colónico. El número de estas células puede ser de cuatro a cinco veces mayor en comparación con personas sanas.
Colitis Microscópica Incompleta
En casos donde los hallazgos histológicos no cumplen completamente los criterios de la colitis colágena o linfocítica, pero los síntomas son compatibles, se acuña el término de colitis microscópica incompleta. Existe una tendencia a considerar estas formas como fases de una misma enfermedad.
Epidemiología
La incidencia global de la colitis microscópica se estima en alrededor de 11.4 casos por cada 100,000 habitantes al año, con variaciones regionales. La colitis colágena tiene una incidencia de 5.2 a 10.8 casos por cada 100,000 habitantes/año en Europa y Norteamérica, siendo menor en España. La colitis linfocítica es más frecuente, con una incidencia de 4 a 19 casos por cada 100,000 habitantes/año en el norte de Europa y Norteamérica, y de 2.3 a 16 casos por 100,000 habitantes/año en España.
Se ha observado un aumento en la incidencia de la colitis microscópica en las últimas décadas, lo que podría atribuirse a un mayor acceso a la colonoscopia, una mayor concienciación por parte de los profesionales médicos y una posible mayor exposición a factores de riesgo. Sin embargo, estos factores no han sido confirmados mediante estudios específicos.
La enfermedad es de 2 a 8 veces más frecuente en mujeres que en hombres, siendo esta diferencia más pronunciada en edades avanzadas. El riesgo de padecer colitis microscópica aumenta con la edad, con un pico de incidencia en la séptima década de la vida. La edad media de diagnóstico para la colitis colágena es de 64.9 años y para la colitis linfocítica de 62.2 años. A pesar de esto, hasta un 25% de los casos ocurren en menores de 45 años, y también se han descrito casos en niños.
La prevalencia estimada de la colitis microscópica es de 119 casos por cada 100,000 habitantes, con 50.1 casos por cada 100,000 para la colitis colágena y 61.7 casos por cada 100,000 para la colitis linfocítica.
Causas y Patogenia
La causa exacta de la colitis microscópica aún se desconoce. La hipótesis más aceptada sugiere una respuesta inmunológica inadecuada en personas genéticamente susceptibles, desencadenada por estímulos en la mucosa colónica. Esta respuesta provoca inflamación, resultando en la diarrea característica de la enfermedad.
La patogenia implica un infiltrado de linfocitos CD8 citotóxicos y CD4 helpers en la lámina propia, lo que conduce a un aumento de citoquinas proinflamatorias. En la colitis colágena, se observa un desequilibrio en la producción y destrucción de colágeno, asociado a un aumento del factor de crecimiento tumoral beta (TGF-β). Esta respuesta inflamatoria incrementa la permeabilidad intestinal, mediada por IFN-gamma y TGF-β, y disminuye la expresión de claudinas, proteínas esenciales para las uniones intercelulares del epitelio colónico.
Factores de Riesgo y Desencadenantes Potenciales
Se investigan varios factores que podrían desencadenar esta respuesta inmune anormal:
- Infecciones: Estudios han asociado la incidencia de colitis microscópica con infecciones entéricas por Campylobacter jejuni y Campylobacter concisus.
- Microbiota intestinal: Se ha observado una disbiosis, con reducción de la diversidad de especies bacterianas, en pacientes con colitis microscópica. La mejoría al derivar el flujo fecal o la aparición tras trasplante fecal sugieren su implicación.
- Fármacos: Varios medicamentos se asocian con un mayor riesgo, incluyendo:
- Inhibidores de la bomba de protones (IBPs): Aumentan significativamente el riesgo, especialmente para la colitis colágena.
- Antiinflamatorios no esteroideos (AINEs): También incrementan el riesgo.
- Inhibidores selectivos de la recaptación de serotonina (ISRS): Asociados con un mayor riesgo.
- Otros fármacos con menor evidencia de implicación incluyen terapia hormonal sustitutiva, inmunoterapia oncológica, ticlopidina, betabloqueantes, IECAs, ARA-2, antidiabéticos orales y estatinas.
- Tabaquismo: Fumar aumenta el riesgo de padecer colitis microscópica, especialmente la colitis colágena. El tabaquismo puede alterar la barrera intestinal, la inmunidad y la microbiota.
- Factores Genéticos: Se han detectado haplotipos del complejo HLA que aumentan el riesgo, como el haplotipo ancestral HLA 8.1 asociado a la colitis colágena. También se ha asociado con alelos frecuentes en la enfermedad de Crohn y colitis ulcerosa, y con alteraciones en el cromosoma 6 (HLA DQ2) asociado a la enfermedad celíaca.
- Obesidad: La obesidad, un factor de interés creciente, se está investigando como un posible contribuyente a la inflamación intestinal y al desarrollo de colitis microscópica, aunque los mecanismos exactos aún no están completamente dilucidados. La inflamación crónica de bajo grado asociada a la obesidad podría exacerbar o desencadenar la patología colónica.
Síntomas Clínicos
El síntoma fundamental de la colitis microscópica es la diarrea acuosa crónica o intermitente, sin presencia de sangre. La intensidad de la diarrea puede variar, con una media de 6-7 deposiciones al día. El inicio puede ser agudo en un tercio de los casos, pero a menudo es insidioso, persistiendo durante meses antes del diagnóstico. La diarrea nocturna puede ocurrir en el 25-50% de los pacientes.
Para determinar la gravedad, se utilizan criterios como los de Hjortswang (menos de 3 deposiciones al día y menos de 1 deposición acuosa al día durante una semana para considerar remisión clínica). También existe un índice de actividad de la CM (MCDAI) que evalúa el número de deposiciones sin forma, episodios nocturnos, dolor abdominal, pérdida de peso, urgencia defecatoria e incontinencia fecal.
Otros síntomas frecuentes incluyen:
- Dolor abdominal: Presente en el 50-70% de los casos.
- Distensión abdominal.
- Urgencia defecatoria: En el 70% de los pacientes, solapándose con síntomas de diarrea funcional o síndrome de intestino irritable (SII) predominante diarrea.
- Incontinencia fecal: En el 40% de los casos.
- Pérdida de peso discreta: Hasta en el 50% de los casos.
En pacientes con colitis microscópica, es más frecuente la presencia de enfermedades autoinmunes (30-50% de los casos), destacando la enfermedad celíaca (2-20%). Se recomienda el cribado serológico para enfermedad celíaca en pacientes con colitis microscópica, especialmente si no responden al tratamiento.
El mecanismo de la diarrea no se conoce completamente, pero parece ser multifactorial, incluyendo componentes osmóticos, inflamatorios y secretores. La malabsorción de ácidos biliares podría jugar un papel, ya que hasta un 44% de los pacientes presentan esta condición. La disminución del receptor X farnesoide a nivel colónico también se ha observado.
Diagnóstico
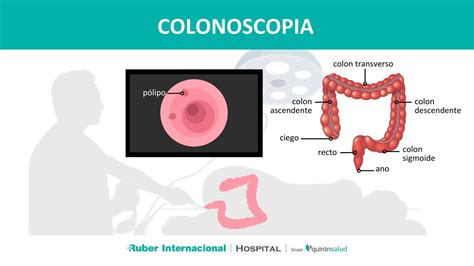
El diagnóstico de la colitis microscópica se basa fundamentalmente en la histología de las biopsias colónicas. Dado que la colonoscopia puede mostrar un aspecto macroscópico normal o casi normal, otras pruebas complementarias suelen servir para descartar otras enfermedades orgánicas.
El proceso diagnóstico incluye:
- Historia clínica y examen físico: El médico recopilará información detallada sobre los síntomas, su duración, historial médico, posibles desencadenantes y antecedentes familiares. El examen físico puede incluir la palpación abdominal.
- Colonoscopia y biopsias: Es la prueba diagnóstica clave. Se inserta un colonoscopio flexible con una cámara para visualizar el interior del colon. Durante el procedimiento, se toman múltiples muestras de tejido (biopsias) de diferentes áreas del colon, incluyendo el recto. Estas biopsias son esenciales, ya que la inflamación y las características histológicas específicas (engrosamiento de la capa de colágeno en la colitis colágena o aumento de linfocitos en la colitis linfocítica) solo son visibles al microscopio.
- Sigmoidoscopia flexible: Similar a la colonoscopia, pero examina solo el recto y la parte final del colon. También se toman biopsias.
- Endoscopia superior con biopsia: Se realiza para descartar la enfermedad celíaca, especialmente si hay sospecha clínica o falta de respuesta al tratamiento inicial.
- Pruebas de laboratorio: Pueden incluir análisis de sangre para evaluar marcadores inflamatorios (PCR, VSG) y descartar otras condiciones, así como análisis de heces para descartar infecciones y evaluar la presencia de leucocitos.
La similitud de los síntomas con el síndrome del intestino irritable (SII) y el aspecto normal de la mucosa durante la colonoscopia pueden llevar a diagnósticos erróneos o retrasos en el diagnóstico, ya que no siempre se toman biopsias de rutina.
Tratamiento
El tratamiento de la colitis microscópica tiene como objetivo principal lograr la remisión clínica y mejorar la calidad de vida del paciente. En algunos casos, la enfermedad puede curarse por sí sola, pero a menudo se requiere intervención médica.
Modificaciones Dietéticas y de Medicamentos
El tratamiento a menudo comienza con cambios en la dieta y la suspensión de medicamentos que puedan estar contribuyendo a los síntomas:
- Dieta baja en grasas y fibra: Puede ayudar a aliviar la diarrea a corto plazo.
- Limitación de productos lácteos, gluten, cafeína y azúcar.
- Suspensión de medicamentos causales: Si se identifica un fármaco asociado, su interrupción es fundamental.
Estilo de Vida y Remedios Caseros
- Hidratación: Beber abundantes líquidos, preferiblemente agua, o líquidos con electrolitos como consomé o jugo de frutas diluido.
- Alimentos blandos y fáciles de digerir: Como puré de manzana, plátano, melón y arroz.
- Evitar alimentos irritantes y aquellos con alto contenido de fibra (frijoles, frutos secos) inicialmente. Las verduras bien cocidas son preferibles.
- Comidas pequeñas y frecuentes en lugar de pocas comidas abundantes.
Tratamiento Farmacológico
Cuando los síntomas son intensos o persistentes, se recurre a la medicación:
- Tratamiento sintomático: Antidiarreicos como la loperamida pueden ser útiles para controlar los síntomas. La colestiramina también se ha utilizado, sugiriendo un posible papel de los ácidos biliares.
- Corticosteroides: La budesonida es el tratamiento de inducción de elección, siendo un glucocorticoide sintético con efecto tópico gastrointestinal. Es eficaz para inducir y mantener la remisión, con menos efectos secundarios sistémicos que otros corticoides.
- Aminosalicilatos: Fármacos como la mesalazina (5-ASA), sulfasalazina u olsalazina, se utilizan con éxito, reforzando la similitud de esta entidad con la enfermedad inflamatoria intestinal.
- Otras opciones: En casos refractarios, se pueden considerar metronidazol, fármacos inmunosupresores (azatioprina, 6-mercaptopurina), methotrexate u octreótido.
En casos de colitis microscópica refractaria y grave, la cirugía (ileostomía temporal) puede ser necesaria, aunque no suele ser definitiva.
Colitis microscópica
Historia Natural y Pronóstico
La colitis microscópica puede presentarse como un episodio único de diarrea de corta duración, diarrea crónica persistente o episodios intermitentes. Las tasas de remisión espontánea se estiman alrededor del 51%. Un 22% de los pacientes pueden volverse dependientes de corticoides, y un 28% experimentan recurrencias tras un primer episodio.
La colitis microscópica generalmente tiene un curso benigno. No se asocia con un aumento de la mortalidad, un mayor riesgo de enfermedad inflamatoria intestinal o un incremento en el riesgo de cáncer colorrectal. Por lo tanto, no se recomiendan estrategias de cribado específicas para este tipo de cáncer. Las complicaciones son poco frecuentes, aunque se ha reportado perforación colónica espontánea o tras colonoscopia.
El pronóstico suele ser favorable, con una mejora significativa de la calidad de vida una vez que los síntomas se controlan con el tratamiento adecuado. El diagnóstico temprano y la adherencia al plan de tratamiento son cruciales para obtener los mejores resultados.
tags: #colitis #microscopica #y #obesidad