Los trastornos primarios de la presión intracraneal abarcan la hipertensión intracraneal idiopática (HII) y la hipotensión intracraneal espontánea. En los últimos años, se han logrado avances significativos en el diagnóstico y tratamiento de ambas afecciones. Por ello, la elaboración de documentos de consenso con algoritmos diagnósticos y terapéuticos es fundamental para mejorar su manejo en la práctica clínica diaria.
Este documento ha sido redactado por un comité de expertos tras una revisión sistemática de la bibliografía, incorporando la experiencia de los participantes y estableciendo recomendaciones prácticas con niveles de evidencia y grados de recomendación. Las palabras clave asociadas a esta condición incluyen: Hipertensión intracraneal idiopática, Hipotensión intracraneal espontánea, Líquido cefalorraquídeo, Papiledema, Pseudotumor cerebri, Parche hemático epidural y Punción lumbar.
Introducción a las Cefaleas por Cambios en la Presión Intracraneal
Las cefaleas atribuidas a cambios en la presión del líquido cefalorraquídeo (LCR), tanto por aumento como por disminución, se clasifican dentro de las cefaleas atribuidas a trastorno intracraneal no vascular, según The International Classification of Headache Disorders 3rd edition (ICHD-3). Dentro de este grupo, dos entidades de creciente interés son la hipertensión intracraneal idiopática (HII) y la hipotensión intracraneal espontánea (HIE).
El Grupo de Estudio de Cefaleas de la Sociedad Española de Neurología (GECSEN) ha elaborado este documento de consenso, basándose en una revisión sistemática cualitativa de la bibliografía científica disponible en bases de datos como Pubmed, Cochrane Library Plus y MESH, abarcando el periodo de 1990 a 2023. Se han considerado guías de práctica clínica, documentos de consenso recientes y la experiencia de los expertos. El objetivo es proporcionar al clínico recomendaciones prácticas para el diagnóstico y tratamiento adecuados de estas entidades, adaptables a la experiencia de cada centro.
Fisiología del Líquido Cefalorraquídeo (LCR)
El LCR desempeña un papel esencial en el funcionamiento del sistema nervioso central. Su composición, flujo y presión son cruciales, y las alteraciones en estos parámetros pueden manifestarse con una amplia gama de síntomas y signos neurológicos. El LCR se distribuye en el sistema ventricular y subaracnoideo, tanto craneal como espinal, cumpliendo dos funciones principales: reducir el peso efectivo del cerebro de 1.500g a aproximadamente 50g, protegiéndolo de lesiones mecánicas, y actuar como medio para la transferencia de nutrientes y la eliminación de productos de desecho.
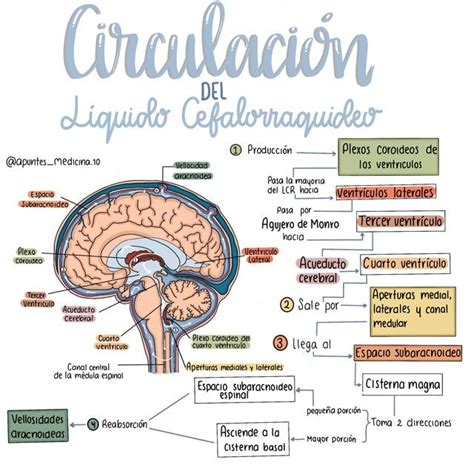
En adultos sanos, el volumen de LCR es de 125-150ml. Aproximadamente el 80% del LCR se produce en los plexos coroideos de los ventrículos laterales, el tercer y cuarto ventrículo. El resto se origina en el epéndimo, la aracnoides y el propio tejido cerebral.
Circulación y Eliminación del LCR
La dinámica circulatoria del LCR está impulsada por su secreción continua, a un ritmo aproximado de 25ml/h. Este flujo constante asegura la eliminación de detritus antiguos y mantiene un entorno estable. El LCR generado en los ventrículos laterales fluye a través de los agujeros de Monro hacia el tercer ventrículo, y de ahí al cuarto ventrículo por el acueducto de Silvio. Posteriormente, drena desde el cuarto ventrículo a través de los agujeros de Luschka y de Magendie hacia el espacio subaracnoideo, cerca de la cisterna pontina.
La eliminación del LCR se produce mayoritariamente a través de las granulaciones aracnoideas, que son proyecciones de la aracnoides hacia los senos venosos durales, desembocando directamente en el torrente sanguíneo venoso. Una vía de eliminación secundaria se localiza en el espacio subaracnoideo de los bulbos olfatorios, continuando alrededor de los nervios olfatorios y alcanzando la mucosa olfatoria. Desde allí, pasa a los ganglios linfáticos de la zona. Una tercera vía, recientemente descubierta, es el sistema glinfático, formado por astrocitos que rodean las arterias de la piamadre. Este sistema permite la entrada de LCR al tejido nervioso a cambio de líquido intersticial, que luego es eliminado a través de los senos venosos durales.
Determinación de la Presión del LCR y Parámetros de Normalidad
La medición de la presión del LCR es un componente crucial de la punción lumbar. Se realiza con el paciente en decúbito lateral, utilizando una aguja espinal de calibre pequeño para minimizar la filtración de LCR. La presión de apertura normal del LCR en el 95% de los pacientes oscila entre 100 y 250 mm de LCR, medida con un manómetro conectado a la aguja y con el punto cero a la altura de las apófisis espinosas. La presión registrada refleja la presión venosa transmitida desde el corazón derecho a través de los senos venosos, pudiendo presentar fluctuaciones con la respiración o las maniobras de Valsalva. Para minimizar estas variaciones, se recomienda que el paciente extienda simétricamente las extremidades inferiores sin comprimir el abdomen una vez realizada la punción.
Si la punción se realiza en sedestación, lo cual es menos recomendable debido al riesgo de enclavamiento y síncope, la presión del LCR será más alta, requiriendo el uso de tablas de equivalencia. En general, la presión de LCR se considera elevada si supera los 25 cm de agua.
Hipertensión Intracraneal Idiopática (HII)
Epidemiología
La incidencia anual de HII se estima entre 1-2 casos por cada 100.000 habitantes/año, aunque existen variaciones geográficas. En mujeres de 15 a 44 años, la incidencia aumenta a 3,3-28 casos por cada 100.000 habitantes/año, siendo aún mayor en mujeres con obesidad. Dado que el aumento de peso es un factor de riesgo principal, es probable que el incremento de las tasas de obesidad poblacional conduzca a un aumento progresivo de la incidencia y prevalencia de HII.
Aunque la HII puede afectar a hombres, niños, ancianos o pacientes con normopeso, en estos casos es fundamental descartar causas secundarias. En la edad pediátrica, la diferencia entre sexos es menos marcada, y la tasa de obesidad no difiere de la de los controles sanos. En mayores de 45 años, la diferencia de sexo se difumina debido a la alta prevalencia de obesidad. En hombres con HII, la distribución por edades es similar, y la obesidad sigue siendo el factor de riesgo más importante, aunque con menor prevalencia que en mujeres. Algunos estudios sugieren un posible componente genético, ya que hasta un 5% de los pacientes refieren antecedentes familiares positivos, una cifra superior a la prevalencia de HII en la población obesa.
Etiopatogenia
El mecanismo subyacente de la HII aún no se comprende completamente. Se barajan múltiples factores contribuyentes, incluyendo alteraciones en la dinámica del LCR y aumento de la presión en los senos venosos. La clara relación entre HII, el sexo femenino y la obesidad ha llevado a plantear hipótesis sobre el papel de factores hormonales y metabólicos.
Alteración de la Dinámica del LCR y Aumento de la Presión Venosa
Una de las hipótesis principales para el desarrollo de HII es la obstrucción de la reabsorción del LCR a nivel de las granulaciones aracnoideas y/o en las vías de drenaje linfático. La reabsorción del LCR depende del gradiente de presión entre los senos venosos y el espacio subaracnoideo; por lo tanto, un aumento de la presión venosa podría disminuir las tasas de reabsorción. El aumento de la presión en los senos venosos ha ganado relevancia como factor fisiopatológico, aunque no está claro si es la causa primaria o una consecuencia de la enfermedad.
Se requiere un gradiente de presión de 3-5 mmHg entre el espacio subaracnoideo y los senos venosos para facilitar el drenaje del LCR. Un aumento de la presión venosa podría, por tanto, dificultar esta reabsorción. Las estenosis de los senos venosos, particularmente en el seno transverso, se detectan con frecuencia en pacientes con HII. Sin embargo, un estudio retrospectivo no encontró una asociación significativa entre el grado de estenosis y la presión de apertura del LCR, y en algunos casos, la estenosis mejoró tras la corrección de la presión intracraneal.
Factores Metabólicos y Hormonales
El aumento de peso se asocia con un mayor riesgo de desarrollo o recurrencia de HII, y la reducción de peso suele mejorar la enfermedad. Sin embargo, el aumento del índice de masa corporal (IMC) por sí solo no parece explicar completamente esta relación.
La obesidad se considera cada vez más una patología inflamatoria, y se han detectado mediadores proinflamatorios elevados en el LCR de pacientes con HII, como leptina, CCL2, IL-2 e IL-17. El incremento de leptina en pacientes con exceso de grasa corporal podría facilitar la hipersecreción de LCR en los plexos coroideos mediante el aumento de la actividad de la ATPasa Na+/K+. Existe también una asociación entre el exceso androgénico y la HII, con elevación de testosterona y androstendiona, relacionada con un inicio más precoz de la enfermedad.
Se está investigando el papel de las incretinas, como el péptido similar al glucagón-1 (GLP-1), en la regulación del LCR. En modelos animales, la administración de un agonista del receptor GLP-1 redujo la HII al inhibir la actividad ATPasa Na/K. Otros factores metabólicos implicados incluyen el sistema renina-angiotensina-aldosterona y el sistema corticoideo.

Manifestaciones Clínicas
La cefalea es el síntoma predominante, afectando al 90% de los pacientes y siendo el motivo de consulta principal, con un impacto significativo en la calidad de vida. Las características del dolor son inespecíficas, aunque puede acompañarse de síntomas de alarma como cefalea progresiva, empeoramiento con maniobras de Valsalva o cambios posturales. Típicamente se describe como una cefalea holocraneal, a menudo frontal u retroorbitaria, pulsátil u opresiva, acompañada de náuseas y, ocasionalmente, vómitos. Hasta el 70% de los pacientes pueden presentar características migrañosas. El dolor suele ser de predominio matutino, refractario al tratamiento analgésico y típicamente empeora con las maniobras de Valsalva. Se estima que hasta un tercio de los pacientes desarrollan cefalea por uso excesivo de medicación analgésica. La intensidad del dolor, de moderada a grave, no siempre se correlaciona con las cifras de presión intracraneal (PIC), y hasta un 60% de los pacientes persisten con cefalea a pesar de la normalización de la PIC.
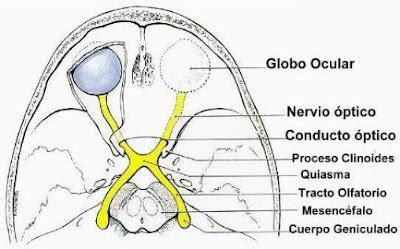
La sintomatología visual afecta a más del 70% de los pacientes. El síntoma más frecuente son los episodios repetidos de visión borrosa unilateral o bilateral de corta duración (oscurecimientos visuales), desencadenados por cambios posturales, maniobras de Valsalva, exposición a luz intensa o movimientos oculares. Estos oscurecimientos se explican por isquemia transitoria del nervio óptico y son más frecuentes en casos de papiledema severo. Algunos pacientes refieren fotopsias (destellos de luz) desencadenadas por cambios de posición o maniobras de Valsalva. La pérdida de visión periférica ocurre en el 40% de los casos, a menudo no percibida por el paciente y detectada mediante campimetría. En ocasiones, se presenta pérdida de visión aguda y progresiva, requiriendo tratamiento urgente por riesgo de ceguera. La diplopía horizontal (intermitente o continua) afecta a cerca del 30% de los pacientes, debido a la afectación del sexto par craneal, unilateral o bilateral.
Más de la mitad de los pacientes refieren acúfenos, descritos como un "murmullo" unilateral que se atenúa con la compresión yugular ipsilateral. Se cree que se producen por flujo turbulento en el seno transverso estenosado. Otros síntomas pueden incluir afectación del nervio olfatorio, parálisis facial, dolor cervical y lumbar. En una cohorte de 31 pacientes con HII, se detectaron déficits cognitivos que persistían 3 meses después de la normalización de la PIC. Hasta un 25% de los pacientes pueden ser asintomáticos, diagnosticándose la HII de forma incidental al detectar un edema de papila bilateral.
Diagnóstico
Criterios Diagnósticos
Los criterios de Dandy modificados para el diagnóstico de HII y los criterios de la ICHD-3 para la cefalea atribuida a HII se detallan en las tablas 2 y 3, respectivamente.
Diagnóstico Diferencial
El diagnóstico diferencial varía según la presencia o ausencia de papiledema. En caso de papiledema, es necesario descartar causas secundarias de aumento de la presión intracraneal, como obstrucciones del flujo venoso (trombosis de senos venosos cerebrales, obstrucciones a nivel de la vena yugular), lesiones ocupantes de espacio, disminución de la absorción de LCR secundaria (infecciones del SNC, hemorragia subaracnoidea) y aumento de la producción de LCR. En pacientes sin papiledema, el diagnóstico diferencial puede ser más complejo.
La hipertensión intracraneal idiopática (HII) se caracteriza por un aumento de la presión dentro del cráneo (presión intracraneal o endocraneal) sin una causa detectable. Los síntomas principales incluyen dolor de cabeza, cambios en la visión, zumbidos en los oídos y, ocasionalmente, dolor cervical. Las complicaciones pueden derivar en pérdida de visión. Factores de riesgo incluyen el sobrepeso o un aumento reciente de peso, así como el consumo de ciertos medicamentos como la tetraciclina.
El diagnóstico se basa en la sintomatología, la detección de papiledema (hinchazón del nervio óptico en la parte posterior del ojo) y una presión de apertura elevada durante la punción lumbar, en ausencia de una causa específica identificada en estudios de neuroimagen como resonancia magnética (RMN) o tomografía computarizada (TC). La RMN con secuencias venosas es esencial para descartar lesiones ocupantes de espacio y trombosis venosa.
La HII afecta predominantemente a mujeres en edad fértil y está estrechamente relacionada con el sobrepeso y la obesidad. En ocasiones, el uso de ciertos fármacos como retinoides o algunos antibióticos puede desencadenarla. La cefalea suele ser diaria, bilateral, y puede empeorar al acostarse, asociándose a náuseas, visión doble o borrosa, y acúfenos pulsátiles. La compresión de los nervios ópticos puede causar alteraciones visuales, como oscurecimientos transitorios o pérdida de visión periférica, y en casos severos, ceguera irreversible.
En estudios para esclarecer la causa de la HII, se realiza una RMN con secuencias venosas para descartar lesiones ocupantes de espacio y trombosis venosa. Si estos estudios son normales, se procede a una punción lumbar para analizar el LCR y medir la presión intracraneal. En condiciones normales, la presión del LCR en decúbito lateral es inferior a 25 cm de agua; por encima de este valor, se considera hipertensión intracraneal.
Los investigadores han comparado el perfil metabolómico en LCR, suero y orina de pacientes con HII activa con un grupo control. Los resultados indican niveles más bajos de urea en HII, correlacionados con la presión intracraneal y la gravedad del dolor de cabeza. La relación lactato:piruvato y los niveles de cetonas (3-hidroxibutirato y acetoacetato) se encontraron alterados en HII y tendieron a normalizarse con el tratamiento. Estas alteraciones metabólicas sugieren una desregulación metabólica global en la HII.
Tratamiento de la Hipertensión Intracraneal Idiopática
El tratamiento de la HII tiene como objetivos principales aliviar los síntomas, reducir la presión intracraneal y preservar la visión. La pérdida de peso es fundamental para pacientes con sobrepeso u obesidad, ya que puede disminuir significativamente los síntomas. La pérdida de tan solo un 5-10% del peso corporal puede ser beneficiosa.
Los medicamentos como la acetazolamida o el topiramato se utilizan para reducir la producción de LCR y, por ende, la presión intracraneal. El topiramato, además, puede contribuir a la pérdida de peso al reducir el apetito. Para el manejo de la cefalea, se pueden emplear analgésicos, aspirina, paracetamol o fármacos antimigrañosos. Es crucial suspender cualquier medicamento que pueda desencadenar el trastorno, como la tetraciclina.
En casos donde la pérdida de visión es inminente, se pueden realizar punciones lumbares repetidas para drenar LCR y reducir temporalmente la presión, mientras se espera un tratamiento más definitivo. Si la pérdida de peso o el tratamiento farmacológico no son suficientes, se pueden considerar intervenciones quirúrgicas.
Las opciones quirúrgicas incluyen:
- Fenestración de la vaina del nervio óptico: Se realiza una apertura en la vaina del nervio óptico para permitir la fuga de LCR hacia los tejidos circundantes, donde es absorbido.
- Derivación quirúrgica: Se implanta un tubo delgado (derivación) para drenar el exceso de LCR desde los ventrículos cerebrales o el espacio subaracnoideo hacia otra cavidad corporal, como el abdomen.
- Colocación de stents: Se introduce un stent en los senos venosos estrechados para ensancharlos y facilitar el drenaje venoso.
- Cirugía bariátrica: En pacientes obesos, la cirugía para la pérdida de peso puede ser una opción si otras medidas son ineficaces, pudiendo resolver la HII si se mantiene la pérdida de peso.
La monitorización oftalmológica regular es esencial para detectar cualquier deterioro visual, especialmente de la visión periférica. La HII puede resolverse espontáneamente en algunos casos, pero existe un riesgo de recurrencia.
ASÍ SE REALIZA EL BYPASS GÁSTRICO, CIRUGÍA METABÓLICA Y DE OBESIDAD
tags: #enfermedad #metabolica #que #ocasione #presion #intracraneal