El tejido óseo es un componente dinámico y vital del organismo, esencial no solo para el soporte estructural y la protección de órganos, sino también para funciones metabólicas cruciales como la hematopoyesis y el mantenimiento del equilibrio de calcio y fosfatos. A pesar de su apariencia sólida y estática, el hueso es un tejido vivo en constante proceso de renovación, conocido como remodelado óseo. Este fenómeno, que se extiende a lo largo de toda la vida, permite la reparación de daños, la adaptación a las cargas mecánicas y la liberación de minerales para satisfacer las necesidades del cuerpo.
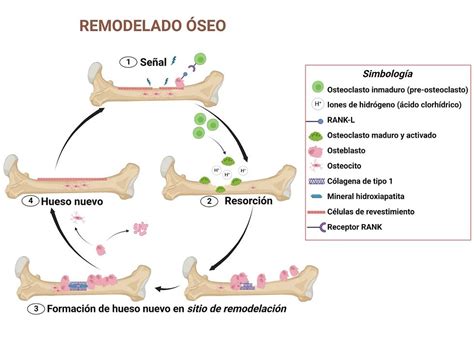
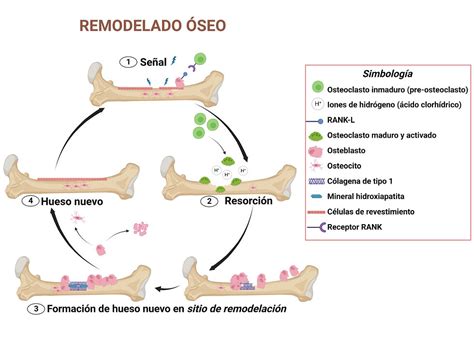
El remodelado óseo es un ciclo complejo y finamente regulado que implica la destrucción (resorción) del hueso antiguo y la formación de hueso nuevo. Este equilibrio entre formación y resorción es fundamental para mantener la integridad y la funcionalidad del esqueleto. En condiciones normales, este proceso permite la renovación de entre el 5% y el 15% del hueso total anualmente. Sin embargo, cuando este equilibrio se altera, pueden surgir diversas patologías óseas, como la osteoporosis (por defecto de formación o exceso de resorción) o la osteopetrosis (por defecto de resorción).
Histología y Fisiología del Tejido Óseo
Desde una perspectiva histológica, el hueso se clasifica en dos tipos principales: hueso cortical (compacto) y hueso esponjoso (trabecular). Ambos están compuestos por una matriz proteica (osteoide) y una fase mineral inorgánica, principalmente hidroxiapatita de calcio. La disposición de estas estructuras determina su apariencia y propiedades mecánicas. El hueso cortical se organiza en sistemas de laminillas concéntricas alrededor de conductos (conductos de Havers), mientras que el hueso esponjoso presenta una red de trabéculas que delimitan cavidades medulares.
Células Óseas
El tejido óseo alberga una variedad de células especializadas, cada una con funciones específicas:
1. Células Madre Mesenquimales Pluripotenciales
Estas células indiferenciadas, presentes en la médula ósea, el endostio y el periostio, son precursoras de diversas estirpes celulares, incluyendo fibroblastos, osteoblastos, condroblastos, adipocitos y mioblastos. Su diferenciación hacia linaje osteoblástico está intrínsecamente ligada a la expresión de genes específicos y a la acción de factores de crecimiento.
2. Osteoblastos
Los osteoblastos son las células responsables de la formación de hueso. Sintetizan la matriz orgánica (osteoide), compuesta principalmente por colágeno tipo I y proteínas no colágenas, y dirigen su mineralización. Estas células, de forma poliédrica, se encuentran en la superficie ósea, secretando activamente los componentes de la matriz. A medida que la matriz se mineraliza, algunos osteoblastos quedan atrapados en su interior, transformándose en osteocitos.
Los marcadores de diferenciación osteoblástica incluyen la expresión de Cbfa1 (Runx2), colágeno I, fosfatasa alcalina (ALP), sialoproteína ósea (BSP) y osteocalcina (OCN). La fosfatasa alcalina, en particular, juega un rol crucial en la mineralización de la matriz osteoide.
La vida media de los osteoblastos es de una a diez semanas. Al finalizar su ciclo, pueden sufrir apoptosis, convertirse en células de revestimiento (lining cells) o diferenciarse en osteocitos.
3. Células Limitantes (Lining Cells)
Estas células aplanadas y elongadas se encuentran en la superficie ósea, formando una capa protectora junto con el endostio. Pueden expresar marcadores osteoblásticos y el receptor de la parathormona (PTH). Desempeñan un papel importante en la activación del remodelado óseo.
4. Osteocitos
Los osteocitos son osteoblastos maduros atrapados dentro de la matriz ósea mineralizada. Son las células más abundantes en el hueso y poseen una forma estrellada, con prolongaciones citoplasmáticas que se comunican entre sí y con la superficie ósea a través de canalículos calcóforos. Esta red interconectada de osteocitos forma un sincitio celular que permite la detección de señales mecánicas (mecanotransducción) y la regulación del remodelado óseo. En caso de trauma, la hipoxia puede llevar a la necrosis de los osteocitos.
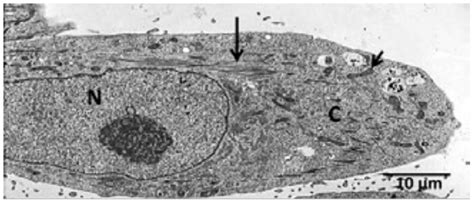
5. Osteoclastos
Los osteoclastos son las células responsables de la reabsorción ósea. Son células grandes, multinucleadas, ricas en mitocondrias. Poseen un borde en cepillo especializado para la reabsorción y microfilamentos con integrinas para la adhesión a la matriz ósea. Su origen se remonta a células madre hematopoyéticas de la médula ósea (CFU-GM).
El proceso de reabsorción ósea por parte de los osteoclastos implica la secreción de ácidos (H+) para disolver la fase mineral y enzimas proteolíticas (como catepsina K y metaloproteasas) para degradar la matriz orgánica. Este proceso se lleva a cabo en áreas específicas de la superficie ósea denominadas lagunas de Howship o lagunas de resorción.
La osteoclastogénesis (formación de osteoclastos) está regulada por la interacción de moléculas clave: OPG (osteoprotegerina), RANKL (ligando del receptor activador del factor nuclear kappa B) y RANK (receptor activador del factor nuclear kappa B). Los osteoblastos y osteocitos, al producir RANKL, promueven la diferenciación y activación de los osteoclastos, mientras que la OPG, también producida por estas células, actúa como un inhibidor natural al bloquear la unión RANKL-RANK.
Matriz Orgánica
La matriz orgánica del hueso, que constituye aproximadamente un tercio de su peso, está compuesta predominantemente por colágeno tipo I (más del 95%) y, en menor medida, por colágeno tipo V y otros tipos. La presencia de la secuencia Arg-Gly-Asp (RGD) en el colágeno es reconocida por las integrinas celulares. Las proteínas no colágenas, como los proteoglicanos, también forman parte de esta matriz e intervienen en la regulación de la diferenciación celular y la integridad del tejido óseo.
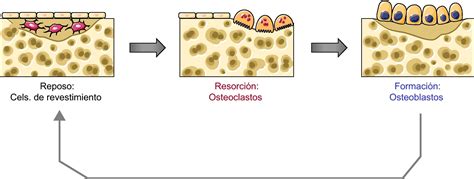
El Proceso de Remodelado Óseo
El remodelado óseo es un proceso cíclico que ocurre en unidades específicas denominadas unidades básicas multicelulares (BMU). Este ciclo se divide en varias fases:
- Fase Quiescente: El hueso se encuentra en estado de reposo.
- Fase de Activación: Las células limitantes se retiran, exponiendo la superficie mineralizada y preparando el sitio para la acción de los osteoclastos.
- Fase de Resorción: Los osteoclastos disuelven la matriz mineral y orgánica, creando lagunas de resorción. Durante esta fase, se liberan factores de crecimiento (como TGF-β, PDGF, IGF-I y II) atrapados en la matriz.
- Fase de Formación: Los preosteoblastos son atraídos al sitio de resorción por los factores de crecimiento liberados. Se agrupan, sintetizan una sustancia cementante y, posteriormente, los osteoblastos maduros depositan nuevo osteoide para rellenar la cavidad.
- Fase de Mineralización: El osteoide depositado comienza a mineralizarse, un proceso que puede durar varios meses, hasta formar hueso maduro.
El tiempo total de un ciclo de remodelado en humanos varía entre 2 y 8 meses, siendo la fase de formación la más prolongada. La velocidad de renovación del esqueleto es significativa: aproximadamente un 10% anualmente, con una mayor actividad en el hueso trabecular (hasta un 20%) en comparación con el hueso cortical (alrededor del 5%).
Factores Reguladores del Remodelado Óseo
El equilibrio entre la reabsorción y la formación ósea está intrínsecamente regulado por una compleja interacción de factores:
- Factores Genéticos: Determinan hasta un 60-80% del pico de masa ósea, influyendo en la predisposición a enfermedades como la osteoporosis.
- Factores Mecánicos: La actividad física y la tensión muscular transmitida al hueso estimulan la formación ósea a través de la detección por los osteocitos y la producción de mediadores. La inactividad o la ingravidez aceleran la reabsorción.
- Factores Vasculonerviosos: Una vascularización adecuada es esencial para el aporte de nutrientes y oxígeno, siendo crucial para el desarrollo, la reparación y la regeneración ósea. La inervación también juega un papel en el fisiologismo óseo.
- Factores Nutricionales: La ingesta adecuada de calcio, vitamina D y otros nutrientes es fundamental para la mineralización y la salud ósea. Hábitos tóxicos como el tabaquismo, el consumo excesivo de cafeína, alcohol y sal pueden ser factores de riesgo para la pérdida ósea.
- Factores Hormonales: El sistema endocrino ejerce una influencia significativa:
- Hormonas Tiroideas: Tienen efectos duales, estimulando la formación y mineralización ósea, pero también promoviendo la reabsorción en caso de hipertiroidismo.
- Hormona Paratiroidea (PTH): Regula la homeostasis del calcio, promoviendo la reabsorción ósea. Sin embargo, a dosis intermitentes, puede estimular la formación ósea.
- Calcitonina: Inhibe la reabsorción ósea al reducir el número y la actividad de los osteoclastos, aunque su efecto es transitorio.
- Vitamina D (Calcitriol): Es esencial para la absorción intestinal de calcio y fosfato, y para la mineralización ósea.
- Andrógenos y Estrógenos: Tienen efectos anabolizantes sobre el hueso, promoviendo la formación y disminuyendo la reabsorción. La deficiencia de estrógenos en la menopausia es un factor clave en la osteoporosis.
- Progesterona: Posee efectos anabolizantes directos e indirectos.
- Insulina: Estimula la síntesis de la matriz ósea.
- Glucocorticoides: A dosis altas, tienen efectos catabólicos, inhibiendo la formación ósea.
- Hormona de Crecimiento (GH): Estimula el crecimiento y la remodelación ósea.
- Factores Locales: Incluyen citoquinas, factores de crecimiento y moléculas de señalización como RANKL y OPG, que actúan directamente sobre las células óseas, regulando la diferenciación, activación y supervivencia de osteoblastos y osteoclastos.
La interacción de estos factores asegura el mantenimiento de la salud ósea y la capacidad regenerativa del tejido, permitiendo la adaptación funcional y la reparación de daños a lo largo de la vida.
video remodelación ósea
tags: #funciones #metabolicas #destructoras #de #tejido