Investigadores de la Facultad de Ciencias Médicas, junto con profesionales del Laboratorio de Andrología (LAR) y del Centro Integral de Ginecología, Obstetricia y Reproducción (CIGOR) de Córdoba, analizaron datos de más de 20 mil pacientes para relacionar el Índice de Masa Corporal (IMC) con la ocurrencia de patologías seminales. A partir de la información analizada, proponen redefinir las categorías en las que se encuadran a los pacientes, y los nuevos valores de referencia que postulan constituyen una potencial herramienta de uso clínico para andrólogos y reproductólogos.
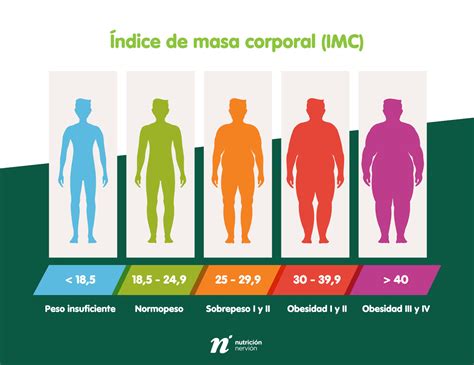
Diversos estudios desarrollados en modelos animales y humanos han constatado el impacto de la obesidad sobre la fisiología reproductiva. En las últimas décadas, el foco de atención se ha trasladado paulatinamente del componente femenino hacia el masculino. Hasta aquí, la literatura disponible sugería que un elevado Índice de Masa Corporal (IMC) -la medida antropométrica más utilizada que relaciona el peso de un individuo con su altura- influía negativamente en la dimensión reproductiva de los varones.
Sin embargo, nunca se había determinado cuál era el rango de adiposidad óptimo para el potencial fértil de los mismos. Los investigadores notaron que la bibliografía exageraba el efecto del IMC sobre la calidad espermática, ya que comprobaban en su laboratorio que el sobrepeso, e incluso algunos grados de obesidad, no provocaban daños importantes. Con esa observación de base, detectaron que hasta el presente todos los estudiosos del tema utilizan la clasificación tradicional de IMC (propuesta por Dyer y colaboradores en 1975 y adoptada por la Organización Mundial de la Salud -OMS), diseñada para predecir el riesgo cardiovascular de una persona vinculado a la obesidad.
De esta manera, el equipo liderado por Martini se planteó contribuir a este vacío del conocimiento. En primera instancia, caracterizaron la calidad espermática en relación al IMC en 20.563 varones que asistieron al Laboratorio de Andrología y Reproducción de Córdoba (LAR) y aceptaron participar del estudio, entre noviembre de 2006 y diciembre de 2017. Los pacientes fueron categorizados como de bajo peso, normopeso, con sobrepeso, obeso u obeso mórbido, es decir, la clasificación clásica propuesta por la OMS.
Con esa categorización realizada, luego evaluaron la asociación entre el IMC y la frecuencia de ciertas patologías espermáticas, como oligozoospermia, astenozoospermia y teratozoospermia. A continuación, determinaron los valores de IMC a partir de los cuales se incrementa el riesgo de sufrir alguna de esas alteraciones espermáticas.
Las variables del espermograma (concentración, recuento total, motilidad, morfología, alfa-glucosidasa neutra y fructosa) mostraron, en general, un patrón de alteraciones en los grupos con bajo peso y obesidad mórbida. La incidencia de las patologías seminales oligozoospermia y teratozoospermia fue más elevada en estos dos grupos, mientras que la astenozoospermia fue más frecuente entre los obesos mórbidos. Un dato sobresaliente del estudio indica que el grupo integrado por personas con obesidad mórbida tiene 2,15 veces (Odds Ratio - OR) más chances de sufrir oligozoospermia que un paciente con IMC normal. Para el resto de las categorías, las chances también fueron significativas con respecto al grupo normopeso, aunque más bajas que para quienes padecen obesidad mórbida. Los OR para astenozoospermia fueron significativos en todos los grupos respecto a normopeso, excepto en bajo peso. Y las chances de padecer teratozoospermia solo fueron significativas en la obesidad mórbida.
Redefinición de Categorías de IMC para la Calidad Seminal
Finalmente, se determinaron seis variables: volumen, concentración, morfología, motilidad, motilidad rápida y madurez nuclear espermática, cuyas frecuencias de anormalidades se ajustaban lineal o cuadráticamente al IMC. Estas variables se utilizaron para definir nuevos grupos de IMC que estimaran la calidad de semen, como posible herramienta de uso clínico para los andrólogos. Es importante aclarar que esto aplica solo a la calidad espermática; no se evaluó la fertilidad, el perfil de hormonas reproductivas de los pacientes, ni el riesgo cardiovascular.
Para lograr un diagnóstico andrológico más preciso, el equipo de investigación propuso una recategorización del IMC que separó todo el rango de índices en cuatro grupos (en lugar de los cinco que venían utilizándose):
- Grupo 1 | De 20 a 32 kg/m²: Es el que presentó menor frecuencia de anormalidades espermáticas. Se trata de pacientes con normopeso; con sobrepeso -dato que indica que el sobrepeso no impacta en la calidad seminal- y los primeros obesos, que también están en este grupo.
- Grupo 2 | <20 y >32 a 37 kg/m²: Son pacientes con IMC menor a 20, es decir los que tienen bajo peso y los que tienen los valores más bajos dentro del normopeso. También dentro de este grupo están los pacientes con IMC entre 32 y 37, es decir obesos.
- Grupo 3 | >37 a 42 kg/m²: Son pacientes obesos y obesos mórbidos cuya calidad espermática está aún más alterada que en el grupo 2.
- Grupo 4 | <42 kg/m²: Son obesos mórbidos con IMC de más de 42.
En resumen, tener sobrepeso no parece ejercer un impacto negativo sobre la calidad espermática, pero sí lo hace tener bajo peso. Con esta nueva recategorización, el equipo de investigación diseñó una tabla con la frecuencia esperada de anormalidades para los nuevos grupos de IMC. Los valores esperados fueron calculados a partir de los observados en 20.563 pacientes asistentes al Laboratorio de Andrología y Reproducción de Córdoba, Argentina, entre noviembre de 2006 y diciembre de 2017. Tras la aplicación de análisis multivariado por conglomerados K-means, se recategorizó el IMC en los cuatro grupos que muestra esta tabla.
Tomando en consideración la bibliografía disponible y los resultados de este trabajo, se puede inferir que tanto el bajo peso como la obesidad mórbida suponen un factor de impacto negativo sobre la fisiología reproductiva en los varones. El resultado de un análisis del semen (espermograma) se considera normal cuando, en la muestra, hay como mínimo un 40% de los espermatozoides móviles, una morfología de criterio estricto del 4% o más y una concentración mínima de 15 millones de espermatozoides/ml.
Impacto de la Obesidad en la Fertilidad Masculina y Femenina
La teratozoospermia hace referencia a la forma, y aplica a quienes tienen menos espermatozoides con morfología normal de lo esperado. El rango total de IMC ha sido recategorizado además en cuatro grupos (G1 a G4) a partir de líneas de corte surgidas a través de análisis multivariados por conglomerados. Los puntos más altos en las gráficas indican un mayor porcentaje de pacientes con anormalidades en el semen.
Un estudio presentado en el congreso de la Sociedad Española de Infertilidad (SEF) por un equipo dirigido por Gabriel de la Fuente, ginecólogo de IVI Madrid, confirmó la sospecha de la relación directa entre la obesidad masculina y la esterilidad. Este trabajo, en el que participaron 1.931 parejas sometidas a tratamiento con donación de óvulos, buscó minimizar el rol del factor femenino para fijar todo el peso del éxito o el fracaso en el hombre.
Entre los hombres con un IMC óptimo y aquellos con IMC de sobrepeso, no se halló una gran diferencia en la concentración media de gametos (500 espermatozoides). Sin embargo, otros estudios revelan asociaciones más claras.
¿Cuáles son los riesgos en el embarazo por ovodonación?
Una investigación del equipo de Michael Eisenberg, de la Facultad de Medicina de Stanford University, en EE.UU., reunió a 468 parejas que querían concebir un hijo para evaluar el semen de los varones. Hallaron que valores elevados del diámetro de la cintura y el IMC estaban asociados con un menor volumen de eyaculación. La eyaculación incluye varias sustancias químicas que proporcionan a los espermatozoides un ambiente seguro. Los resultados mostraron que la cantidad de espermatozoides, otro valor importante, disminuía en los hombres con una cintura grande. Los investigadores explican que un volumen de semen alto, dentro del rango óptimo de entre 2 y 5 ml, incluye más espermatozoides. Un volumen por debajo de 1,5 ml causa infertilidad, aunque aclararon que el exceso tampoco es saludable. El equipo no detectó relación alguna con la concentración, motilidad, vitalidad o apariencia de los espermatozoides.
Los problemas de fertilidad afectan cada vez más parejas en el mundo occidental, con más del 15% de parejas en edad reproductiva sufriendo infertilidad. Alrededor del 40% de este porcentaje se debe a problemas del varón y otro 40% a problemas de la mujer. Los malos hábitos alimenticios y un estilo de vida poco saludable, aunque no son los únicos factores de riesgo, en muchos casos dificultan la fecundidad.
La obesidad y el sobrepeso provocan alteraciones hormonales en hombres y mujeres que pueden interferir negativamente a la hora de lograr un embarazo. En el caso del varón, afecta al volumen del eyaculado, un menor recuento espermático y la motilidad de los espermatozoides.
Factores Asociados a la Obesidad y el Sobrepeso en la Fertilidad Masculina:
- Alteraciones hormonales: Disminuyen los niveles de testosterona, lo que puede desembocar en la reducción de la cantidad y calidad del semen.
- Altos niveles de insulina: Pueden reducir los niveles de testosterona, afectando la producción de esperma.
- Grasa abdominal: Se asocia a un aumento de la aromatasa, una enzima que convierte la testosterona en estrógenos, siendo otro problema a la hora de generar esperma.
- Diabetes severa: Puede derivar en eyaculación retrógrada (el semen se desvía a la vejiga en lugar de salir al exterior).
- Hipertensión: La obesidad contribuye a la hipertensión. Algunos fármacos necesarios para el control de la hipertensión pueden reducir la capacidad del espermatozoide.
Es muy recomendable que el varón adquiera una dieta variada que contenga fruta, verdura, pescado, carne de ave, cereales integrales, legumbres y frutos secos, y que esté libre de alimentos procesados, azúcares y harinas refinadas. Por otro lado, se debe eliminar hábitos tóxicos como fumar, moderar la ingesta de alcohol y cafeína y evitar las bebidas edulcoradas y aromatizadas. Es importante ser constante en estos hábitos, puesto que los espermatozoides tardan unos tres meses en formarse, por lo que los resultados de la dieta podrían comenzar a verse una vez pasado este periodo. Por tanto, no es una solución a corto plazo, dado que la modificación del estilo de vida produce grandes cambios, pero lentos, en nuestro estado de salud general y para la fertilidad en particular.
En cuanto a la mujer, la edad es el primer condicionante. Sin embargo, la alimentación y el ejercicio influyen sobre su metabolismo hormonal. Con una dieta sana y equilibrada es posible facilitar el embarazo. Las mujeres con síndrome del ovario poliquístico con obesidad y resistencia a la insulina pierden sus ciclos menstruales, uno de los motivos que dificultan el embarazo. Estas mujeres pueden llegar a conseguir ovular espontáneamente solamente recuperando un peso normal.
Propiedades Beneficiosas de Alimentos para la Fecundación:
- Omega 3: Se encuentra en el salmón, sardinas, nueces o aguacate.
- Hierro: Propio de las proteínas de animales y las legumbres.
- Calcio y Vitamina D: Presente en lácteos, frutos secos como almendras y nueces, y verduras de hoja verde grande como las espinacas.
- Ácido fólico: Se halla en el plátano, huevos o cereales integrales.
- Zinc: Ayuda, entre otras cosas, a la movilidad de los espermatozoides. Algunos alimentos ricos en zinc son las ostras, semillas de calabaza, salvado de trigo, hígado y huevo.
- Vitamina C: Contienen los alimentos como el pimiento, kiwi, coliflor, naranja, papaya, frambuesas, limón y perejil, entre otros.
En definitiva, una dieta sana y equilibrada es una gran opción para mejorar la salud general y la fertilidad. La infertilidad afecta entre un 10 y un 15% de las parejas en edad fértil, y cada vez más hay evidencia científica de la importancia que puede tener la nutrición en la calidad espermática.
El sobrepeso y la obesidad están asociados a una menor calidad espermática. Estar por debajo del peso considerado normal también afecta la reproducción. El peso puede ser una causa de infertilidad. Tanto los kilos de más como de menos pueden influir en la fertilidad femenina, al provocar alteraciones en la ovulación o la ausencia de la misma. El índice de masa corporal (IMC), que relaciona peso y talla (kg/m²), nos ayuda a definir sobrepeso y obesidad.
El sobrepeso en la mujer provoca desórdenes endocrino-metabólicos que pueden traducirse en alteraciones en el ciclo menstrual con ausencia de ovulación. En el caso de los tratamientos de reproducción asistida, también influye. Las mujeres con obesidad responden peor a la estimulación ovárica que aquellas que tienen un peso normal. Una investigación publicada en Human Reproduction analiza las características de los ovocitos y de los embriones obtenidos en ciclos de FIV-ICSI, dividiendo los ovocitos y embriones en dos grupos, en función de si el IMC de la paciente era mayor o menor de 25. La calidad ovocitaria de las pacientes con sobrepeso u obesidad era menor, con ovocitos de menor tamaño y menos posibilidades de desarrollo tras la FIV.
La infertilidad masculina también se ve afectada por el peso. El sobrepeso y la obesidad afectan a la calidad espermática, e incluso pueden provocar disfunción eréctil. Diferentes estudios han demostrado que un IMC superior a 25 y el perímetro de cintura se relacionan con un menor volumen seminal y una menor concentración de espermatozoides. En el varón con obesidad, tiene lugar una conversión de la hormona masculina (testosterona) a estrógenos, provocando unos niveles disminuidos de hormona masculina y de gonadotropinas.
La aparición a principios de los años noventa de la microinyección intracitoplásmica de espermatozoides (ICSI) ha permitido que parejas en las que el varón presenta baja calidad seminal o problemas eyaculatorios logren embarazo. Estudios recientes han analizado los resultados de este tipo de tratamientos comparando los resultados de tratamientos en los que el varón tiene un IMC normal frente a los que lo tienen elevado, y se ha observado que el exceso de peso puede afectar de forma negativa al resultado del tratamiento. La disminución de peso se asocia con una mejoría del perfil hormonal, mejoría de la calidad del semen y de la disfunción eréctil.