¿Qué son los Nevus Melanocíticos?
Los nevus melanocíticos, comúnmente conocidos como lunares o pecas, son lesiones cutáneas benignas extremadamente frecuentes. Se estima que la gran mayoría de la población presenta nevus melanocíticos. Estas lesiones son proliferaciones benignas de melanocitos, las células encargadas de la pigmentación de la piel.
Los nevus melanocíticos pueden manifestarse como lesiones planas o sobrelevadas, con una coloración que varía desde rosado o color carne hasta tonos marrones oscuros o negros. La cantidad de nevus melanocíticos en una persona a lo largo de su vida es variable, con una media de 20 a 50, y está influenciada tanto por factores genéticos como ambientales, siendo la exposición solar un factor clave.
Se trata de proliferaciones dinámicas que experimentan cambios a lo largo de la vida. Las pecas pueden oscurecerse con la exposición solar o durante el embarazo. En la edad adulta, tienden a perder pigmentación gradualmente e incluso pueden desaparecer en etapas avanzadas de la vida.
Evolución y Tipos de Nevus Melanocíticos
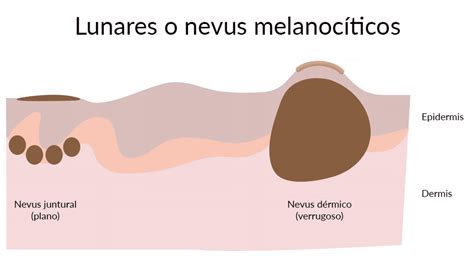
Cuando un nevus melanocítico aparece por primera vez, las células se localizan en la unión dermo-epidérmica, denominándose nevus junturales. Estas lesiones suelen ser planas y de color marrón oscuro o negro. Con el tiempo, los grupos de melanocitos (nevócitos) pueden proliferar y migrar hacia la dermis, dando lugar a los nevus melanocíticos compuestos. En ocasiones, el componente juntural puede desaparecer, y los melanocitos se localizan exclusivamente en la dermis, dando lugar a los nevus melanocíticos celulares, dérmicos o intradérmicos. Estas últimas lesiones tienden a ser sobreelevadas y pueden volverse no pigmentadas.
El color de un nevus melanocítico está directamente relacionado con la localización del pigmento (melanina):
- Si la mayoría de las células pigmentadas se encuentran en la epidermis (capa superficial de la piel), la coloración será marrón.
- Si la melanina se localiza tanto en la epidermis como en la dermis superficial, el nevus será de color marrón oscuro o negro.
- En contraste, si los melanocitos se encuentran en la dermis profunda, la lesión puede adquirir un tono azulado, dando lugar a un nevus azul.
Característicamente, los nevus melanocíticos son lesiones planas o sobreelevadas, asintomáticas, simétricas, con bordes bien definidos y de coloración regular, generalmente de pequeño diámetro (inferior a 6 mm).
Clasificación de los Nevus Melanocíticos
Existen dos tipos principales de nevus melanocíticos:
- Nevus melanocíticos congénitos: Presentes desde el nacimiento, se detectan en aproximadamente el 1% de los recién nacidos.
- Nevus melanocíticos adquiridos: Mucho más frecuentes, aparecen durante la infancia o a lo largo de la vida.
Los nevus congénitos pueden variar considerablemente en tamaño, desde unos pocos milímetros hasta cubrir grandes extensiones de la superficie corporal. Se han clasificado empíricamente en pequeños, intermedios y gigantes.
Las lesiones de tamaño, coloración, número y localización variable, que generalmente presentan características clínicas típicas (simétricas, bien delimitadas, coloración regular), pueden ser planas o palpables. Con el paso del tiempo, pueden adoptar un aspecto no pigmentado, sobreelevado, cupuliforme y de color carne. Factores genéticos influyen en el número de estas lesiones.
Los nevus atípicos presentan características clínicas poco convencionales, como bordes irregulares o un tamaño considerable, con hallazgos que sugieren la posibilidad de una lesión maligna (melanoma). Sin embargo, histológicamente, corresponden a una lesión benigna. Debido a su aspecto preocupante, los nevus atípicos suelen ser extirpados. Las personas con múltiples nevus melanocíticos atípicos pueden tener un riesgo incrementado de desarrollar melanoma, especialmente si existen antecedentes familiares de esta enfermedad. Estos individuos requieren controles clínicos y dermatoscópicos periódicos.
¿Cuándo se Debe Extirpar un Lunar?
El especialista dermatólogo debe realizar un seguimiento de los lunares del paciente, prestando especial atención a aquellos que experimenten cambios en su color y forma, o que provoquen dolor, picor o sangrado. En presencia de alguno de estos síntomas, el dermatólogo puede recomendar la extirpación del nevus para prevenir un posible melanoma. Esta intervención se realiza de forma ambulatoria.
Se recomienda la exéresis o extirpación de los lunares en las siguientes circunstancias:
- Ubicación en zonas de fricción o exposición solar: Cuando están situados en áreas sujetas a rozamiento frecuente, presiones, golpes, o muy expuestas a la radiación ultravioleta (como la luz solar directa).
- Dimensiones excesivas: Cuando sus diámetros superan los 6 mm.
- Contornos irregulares o asimetría: Cuando los bordes son irregulares o la lesión es asimétrica.
- Cambios en lunares comunes: Un lunar común (marrón) que cambia de color o de aspecto.
- Aureola rojiza o sangrado: Cuando un lunar común está rodeado de una aureola rojiza o sangra.
- Síntomas persistentes: Cuando pican o duelen de forma persistente.
- Crecimiento: Cuando crecen con el paso del tiempo.
- Coloración anómala: Tienen un color muy característico o diferente del habitual.
Detección y Evaluación de Nevus Melanocíticos
Si una peca cambia de tamaño, forma o color, experimenta cambios inflamatorios (prurito, irritación) o se observa la aparición repentina de una lesión nueva, es fundamental que sea valorada por un dermatólogo. El especialista evaluará las características clínicas de la lesión utilizando la regla ABCDE:
- A: Asimetría: Una mitad de la lesión no coincide con la otra.
- B: Bordes irregulares: Los bordes son difusos, dentados o mal definidos.
- C: Coloración irregular: La lesión presenta diferentes tonalidades de marrón, negro, o incluso blanco, azul o rojo.
- D: Diámetro: El diámetro es mayor de 6 mm.
- E: Evolución: La lesión muestra un crecimiento rápido o cambios en su aspecto a lo largo del tiempo.
Ante una lesión con signos de sospecha, se debe realizar un estudio histopatológico para descartar la presencia o el desarrollo de una lesión maligna melanocitaria (melanoma maligno).
La dermatoscopia o epiluminiscencia es una técnica de visualización de lesiones pigmentadas a gran aumento que permite una valoración más detallada de sus características morfológicas. Existen criterios dermatoscópicos específicos para definir con mayor precisión el carácter de una lesión pigmentada sospechosa. Se utilizan sistemas manuales (dermatoscopio) o digitalizados (dermatoscopia digitalizada).
En ocasiones, en la piel que rodea una peca puede aparecer un anillo blanco. Este fenómeno, que puede afectar a una o varias lesiones y suele observarse en la infancia o adolescencia, corresponde a una respuesta del sistema inmunológico que intenta eliminar la proliferación melanocitaria.
¿Qué Nevus Melanocíticos Deben Ser Extirpados?
La mayoría de los lunares son benignos y no presentan riesgo de malignización. Sin embargo, se deben extirpar en los siguientes casos:
- Cambios clínicos de sospecha (según la regla ABCDE): crecimiento rápido, coloración y bordes irregulares, sangrado, etc.
- Nevus melanocítico que experimenta irritación frecuente: Por afeitado, ropas, etc.
- Nevus melanocíticos muy pigmentados en zonas de difícil control clínico: Como la región genital, perianal o el cuero cabelludo.
- Motivos cosméticos: Aunque es un factor relativo, puede ser un criterio para la extirpación.
Para el seguimiento, se recomienda:
- Autoexploración mensual: Valorar cualquier cambio en los lunares o la aparición de nuevas lesiones.
- Controles digitalizados: Incluyen imágenes clínicas y dermatoscópicas, formando parte de un sistema de mapeo de nevus melanocíticos.
Obesidad y su Relación con la Piel
El sobrepeso y la obesidad no solo afectan a la salud general, sino que también tienen un impacto significativo en la piel. Diversos estudios han evidenciado esta conexión, destacando cómo la obesidad puede predisponer a ciertas afecciones cutáneas.
Las enfermedades asociadas más comunes al sobrepeso y la obesidad incluyen:
- Diabetes mellitus tipo 2
- Enfermedades cardiovasculares (infartos, anginas de pecho, isquemia)
- Hipertensión arterial
- Colesterol elevado
- Apnea obstructiva del sueño
- Ciertos tipos de cáncer
- Problemas psicológicos
En particular, la obesidad incrementa considerablemente el riesgo de padecer diabetes tipo 2, hipertensión y colesterol elevado, factores que disminuyen la esperanza de vida.

Afecciones Cutáneas Relacionadas con la Obesidad
En relación con la piel, el sobrepeso y la obesidad pueden:
- Fibromas/acrocordones: Son mucho más frecuentes en personas con sobrepeso. Aunque su tratamiento es sencillo, pueden ser molestos y considerados antiestéticos.
- Acantosis nigricans: Se manifiesta como manchas marrones y rugosas en los pliegues (cuello, axilas, ingles) de personas obesas. Estas manchas, que pueden confundirse con suciedad, son en realidad un engrosamiento de la piel y pueden ser un indicativo de resistencia a la insulina.
La aparición de fibromas o acantosis nigricans en personas con sobrepeso u obesidad puede sugerir una resistencia a la insulina, lo que a su vez indica una fuerte predisposición a desarrollar diabetes, hipertensión o colesterol elevado. Por lo tanto, estas lesiones, aparentemente inofensivas, pueden tener un significado clínico importante en pacientes obesos.
Otras enfermedades de la piel que pueden aparecer o empeorar en personas obesas incluyen:
- Psoriasis: La pérdida de peso ha demostrado mejorar esta condición, independientemente de otros tratamientos.
- Acné
- Hiperandrogenismo: Caracterizado por aumento de vello y calvicie en mujeres.
- Estrías
- Infecciones de la piel: Causadas por hongos o bacterias.
- Hidradenitis supurativa
- Callos y durezas en las plantas de los pies.
El mensaje es claro: el sobrepeso y la obesidad no solo aumentan el riesgo de enfermedades graves como infartos, ictus o diabetes, sino que también pueden afectar negativamente la piel, no solo en términos de tersura, belleza y vitalidad, sino también aumentando la propensión a infecciones, fibromas, estrías, vello indeseado y empeoramiento de condiciones como la psoriasis.
Hábitos para una vida saludable
Una alimentación sana y el ejercicio físico regular son fundamentales no solo para la salud general, sino también para el bienestar de la piel.
Técnicas de Tratamiento de Nevus
Láser de CO2
Esta técnica se reserva para los lunares que no presentan riesgos evidentes a simple vista. El láser de CO2 elimina de forma instantánea el tejido sobre el que incide la luz.
Unidad Especializada para Pacientes con Obesidad
En CMED, se ha establecido una unidad específica para pacientes con obesidad. Esta unidad integra diversas especialidades médicas, incluyendo:
- Gastroenterología
- Endocrinología y Nutrición
- Psicología
- Cirugía del aparato digestivo
El objetivo es lograr los mejores resultados terapéuticos con la máxima seguridad para el paciente.
Es importante destacar que no todos los pacientes obesos son candidatos a todos los tipos de tratamiento, ni se les puede realizar el mismo tipo de intervención. Tras un minucioso estudio por parte del equipo de CMED, los pacientes con obesidad pueden ser considerados candidatos para la cirugía bariátrica-metabólica.
Las personas con obesidad severa tienen entre 1.5 y 2 veces más posibilidades de padecer una o más enfermedades asociadas. El riesgo de diabetes es aún mayor, siendo entre 10 y 40 veces más frecuente en personas con obesidad moderada a mórbida en comparación con personas sin obesidad. La obesidad también se asocia con un mayor riesgo de desarrollar casi cualquier tipo de cáncer, con especial relevancia en cánceres de mama, ovario, endometrio, colon, hígado, páncreas, esófago, estómago y riñón. La mortalidad por cáncer puede aumentar en más de un 50% en personas con obesidad mórbida.
Además de las consecuencias físicas, existen importantes repercusiones psicológicas. Las actitudes negativas pueden llevar a tildar a las personas obesas de torpes, abandonadas o con falta de voluntad. Este prejuicio, que trasciende barreras de edad, religión, raza y nivel socioeconómico, puede provocar discriminación y estrés social, desencadenando alteraciones psicológicas y ansiedad.
La obesidad mórbida tiene un componente genético (entre el 25-50% de los pacientes), relacionado con proteínas producidas en las células grasas que controlan la saciedad. No se trata de una enfermedad de falta de voluntad.
Una de las formas de calcular el grado de obesidad es a través del Índice de Masa Corporal (IMC), una medida que relaciona el peso y la altura de un individuo.
¿Cuáles son los resultados esperables de una operación? (Este punto parece desconectado del resto del texto, pero se mantiene según el original).