Las alteraciones del equilibrio ácido-base son de gran relevancia en todas las especialidades médicas. Aunque pueden presentarse como un trastorno primario, en la mayoría de los casos son consecuencia de una enfermedad preexistente. La correcta identificación del trastorno ácido-base primario y de los mecanismos compensatorios es fundamental para el diagnóstico de la enfermedad subyacente, que en ocasiones puede ser insospechada. La frecuencia de estos trastornos es elevada, especialmente en pacientes hospitalizados, y su aparición tiene importantes implicaciones pronósticas.
Las alteraciones mixtas del equilibrio ácido-base, definidas por la presencia simultánea de dos o más desórdenes ácido-base, son también habituales, particularmente en unidades de cuidados intensivos y ante la coexistencia de varias enfermedades en un mismo paciente. El presente trabajo ofrece una actualización sobre estos trastornos desde una perspectiva eminentemente práctica.
Regulación del Equilibrio Ácido-Base
El normal funcionamiento celular requiere mantener la concentración de iones de hidrógeno (H+) en el líquido extracelular (LEC) dentro de límites muy estrechos (pH entre 6,80 y 7,80). Dado que los procesos metabólicos generan una gran cantidad de ácidos, el organismo dispone de varios sistemas para neutralizar y eliminar los H+ y mantener constante el pH:
- Sistemas tampón: Incluyen los sistemas intracelulares (proteínas, hemoglobina, fosfato) y extracelulares. El sistema más importante en el LEC es el HCO3-/CO2 (CO2 + H2O ↔ H2CO3 ↔ H+ + HCO3−). La ecuación de Henderson-Hasselbalch describe la relación entre pH, bicarbonato y pCO2: pH = 6,1 + log([HCO3−] / (0,03 × pCO2)).
- Eliminación de CO2: La ventilación pulmonar permite eliminar el CO2, que actúa como un ácido volátil.
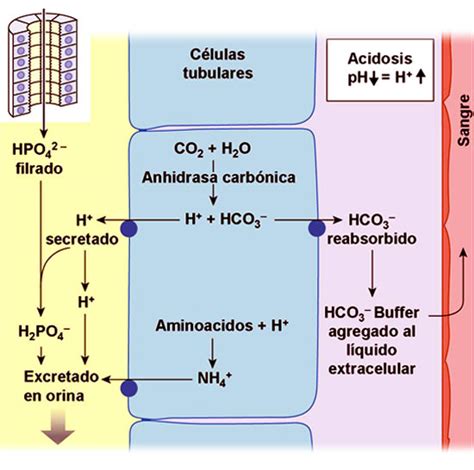
- Regulación renal: Los riñones excretan H+ y reabsorben bicarbonato. Por cada H+ excretado, se genera un ion bicarbonato en plasma.
Según estos mecanismos, la acidosis (aumento de H+) puede deberse a una disminución del bicarbonato (acidosis metabólica - AM) o a un aumento de la pCO2 (acidosis respiratoria - AR). La alcalosis (disminución de H+) puede ser causada por un aumento del bicarbonato (alcalosis metabólica - AlcM) o por una disminución de la pCO2 (alcalosis respiratoria - AlcR).
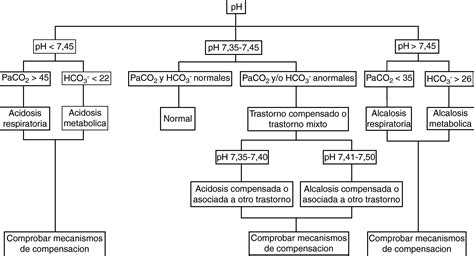
Se habla de acidemia o alcalemia cuando el pH sanguíneo está disminuido o aumentado, respectivamente, y los mecanismos de compensación no son suficientes para mantenerlo en límites normales. En todo trastorno ácido-base, se activan respuestas compensatorias: renales en trastornos respiratorios y respiratorias en trastornos metabólicos. Estas compensaciones, predecibles, nunca llevan el pH al extremo opuesto y, si son desproporcionadas, sugieren un trastorno mixto.
Principales Parámetros en el Estudio del Equilibrio Ácido-Base
El estudio del equilibrio ácido-base se basa en la evaluación de varios parámetros:
- Parámetros gasométricos: pH, pCO2 y HCO3-. Son esenciales para identificar el trastorno primario y evaluar la compensación. También se consideran la PaO2, la FiO2 y el gradiente alvéolo-arterial de oxígeno (A-aPO2) en el estudio de problemas respiratorios.
- Electrolitos séricos: Sodio (Na+), potasio (K+), cloro (Cl−) y osmolaridad. La osmolaridad calculada (2 × [Na+] + [Glucemia]/18 + [BUN]/2,8) es útil para detectar un hiato osmolar, especialmente en casos de AM por tóxicos.
- Anión Gap (o hiato aniónico): Representa los aniones no medidos (proteínas, fosfatos, sulfatos). Se calcula como: [Na+] - ([Cl−] + [HCO3−]). Un aumento del anión gap (valor normal 12 ± 2 mEq/L) indica AM por acúmulo de ácidos, mientras que un anión gap normal sugiere AM por pérdida de bicarbonato.
- Otras determinaciones: Urea, creatinina, glucemia, cuerpos cetónicos, lactato en sangre, pH urinario, y Cl− y Na+ urinarios pueden ser de interés según el caso.
Aproximación Diagnóstica
El diagnóstico correcto de un trastorno ácido-base requiere:
- Conocimiento de la clínica: La historia clínica (vómitos, diarrea, toma de fármacos, disnea) y la exploración física (signos de deshidratación, polipnea, tetania, coma) son fundamentales, ya que los trastornos ácido-base suelen ser manifestaciones de otras patologías.
- Estudio de los parámetros analíticos: Identificación del trastorno primario mediante algoritmos diagnósticos.
- Análisis de la coherencia de la compensación: Una compensación desproporcionada indica un trastorno mixto. Los mapas ácido-base pueden ayudar a visualizar y clasificar los trastornos.
Acidosis Metabólica (AM)
La AM se caracteriza por una disminución primaria de la concentración plasmática de bicarbonato, una consecuente disminución compensatoria de la pCO2 por hiperventilación y una tendencia a la disminución del pH arterial.
Mecanismos Compensatorios y Causas
La hiperventilación se inicia en 1-2 horas y se completa en un día, con una disminución de la pCO2 de aproximadamente 1,2 mmHg por cada 1 mEq/L de descenso del bicarbonato. Los riñones compensan excretando H+ y reabsorbiendo bicarbonato.
La AM se produce por:
- Acúmulo de ácidos no volátiles: Por falta de eliminación renal, aumento de producción o aporte exógeno.
- Pérdidas de bicarbonato: Digestivas o renales.
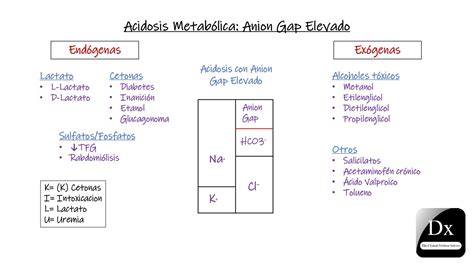
Se clasifica según el anión gap:
Acidosis Metabólica con Anión Gap Elevado (Normoclorémicas)
- Cetoacidosis diabética: Déficit de insulina y exceso de glucagón, con hiperglucemia, hipercetonemia y acidosis.
- Acidosis láctica: Niveles elevados de lactato (> 4-5 mEq/L) por hipoxia tisular, disminución del metabolismo hepático u otros mecanismos. La causa más frecuente es el shock. La D-lactoacidosis ocurre en pacientes con enfermedad del intestino delgado.
- Insuficiencia renal: Incapacidad del riñón para excretar la carga ácida diaria en nefropatías avanzadas.
- Intoxicaciones: Salicilatos (ocasionan también alcalosis respiratoria), etanol, metanol (metabolismo a ácido fórmico), etilenglicol. Un hiato osmolar orienta hacia intoxicación por metanol o etilenglicol.
- Rabdomiólisis: Liberación de H+ y ácidos orgánicos desde el músculo.
Acidosis Metabólica con Anión Gap Normal (Hiperclorémicas)
- Pérdidas digestivas de bicarbonato: Por la alcalinidad de los líquidos intestinales.
- Pérdidas renales de bicarbonato: Acidosis tubular renal (ATR) tipos 1, 2 y 4, o por derivaciones urinarias al tubo digestivo.
- Fármacos: Acetazolamida, topiramato, anfotericina, cotrimoxazol, ciclosporina.
- Administración de ácidos: Sales cloradas de aminoácidos.
Clínica de la AM
Las manifestaciones pueden incluir:
- Respiratorias: Disnea e hiperpnea (respiración de Kussmaul).
- Cardiovasculares: Disminución de la respuesta inotrópica a catecolaminas (pH < 7,15-7,20), arritmias, disminución de la contractilidad cardiaca e hipotensión arterial (pH < 7,15).
- Neurológicas: Cefalea, disminución del nivel de conciencia, convulsiones, coma. La afectación neurológica es menor que en la acidosis respiratoria.
- Óseas: En formas crónicas, retraso de crecimiento, raquitismo, osteomalacia u osteoporosis.
Diagnóstico y Tratamiento de la AM
El diagnóstico se basa en la historia clínica, exploración física y gasometría arterial (disminución de bicarbonato, hipocapnia proporcional, pH bajo o límite). El anión gap ayuda a clasificar la AM. Otras determinaciones (glucosa, creatinina, lactato, etc.) pueden ser definitivas.
El tratamiento busca elevar el pH hasta 7,20 y el bicarbonato a unos 15 mEq/L para minimizar efectos cardiovasculares. El déficit de bicarbonato se calcula con la fórmula: déficit de HCO3− = 0,6 × peso corporal (kg) × ([HCO3−] deseado - [HCO3−] medido). Se suele reponer la mitad del déficit en 12 horas.
Acidosis Respiratoria
La acidosis respiratoria (AR) es una afección caracterizada por un exceso de dióxido de carbono (CO₂) en la sangre, lo que provoca una disminución del pH. Ocurre cuando los pulmones no logran eliminar suficiente CO₂ mediante la exhalación.
Causas de Acidosis Respiratoria
El mecanismo principal es la hipoventilación, que puede deberse a:
- Enfermedades pulmonares: EPOC (bronquitis crónica, enfisema), asma, embolia pulmonar.
- Trastornos neuromusculares: Afecciones que afectan los nervios y músculos respiratorios.
- Depresión del sistema nervioso central (SNC): Fármacos (narcóticos, benzodiazepinas), traumatismos, tumores.
- Otras causas: Obesidad grave, escoliosis severa, apnea obstructiva del sueño.
Clínica y Compensación
Los síntomas varían según la gravedad y la causa. En la AR, el organismo intenta compensar mediante mecanismos renales, aumentando la reabsorción de bicarbonato y la excreción de H+. La acidosis respiratoria compensada se produce cuando los riñones normalizan el pH, aunque la retención de CO₂ persiste.
La acidosis respiratoria aguda grave es una emergencia médica.
Tratamiento de la Acidosis Respiratoria
El objetivo principal es tratar la causa subyacente. En casos graves, puede ser necesaria la ventilación mecánica para eliminar el CO₂. Es fundamental no fumar.
Alcalosis Respiratoria
La alcalosis respiratoria (ARes) es lo opuesto a la acidosis respiratoria. Resulta de la eliminación excesiva de CO₂ (hiperventilación), lo que conduce a un aumento del pH.
Causas de Alcalosis Respiratoria
La hiperventilación puede ser causada por:
- Ansiedad o dolor.
- Embarazo (fisiológico).
- Anemia grave.
- Enfermedades pulmonares que causan dificultad para respirar (embolia pulmonar, asma).
- Anormalidades del SNC.
- Sobredosis de ciertos medicamentos (salicilatos, progesterona).
Tratamiento de la Alcalosis Respiratoria
El tratamiento se enfoca en la afección causante. En casos de ansiedad, respirar dentro de una bolsa de papel puede ayudar a reintroducir CO₂, aunque este método ha sido cuestionado si existe una patología pulmonar subyacente.
🧪 Entendiendo la Acidosis y Alcalosis (Respiratorias y Metabólicas) 🧪
tags: #acidosis #metabolica #compensada #con #alcalosis #respiratoria