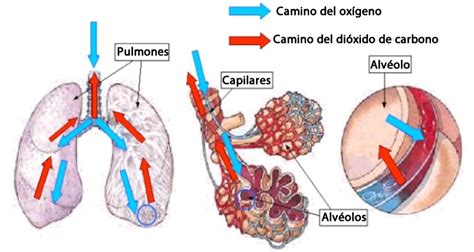
La hipercapnia, caracterizada por niveles elevados de dióxido de carbono (CO2) en la sangre, es una condición médica que puede derivar en complicaciones graves si no se aborda a tiempo. Se produce cuando el cuerpo acumula un exceso de CO2, generalmente definido por una presión parcial de dióxido de carbono (PaCO₂) superior a 2 mmHg. El CO2 es un subproducto natural del metabolismo, y en condiciones normales, el organismo lo regula eficazmente a través de la respiración.
Cuando la hipercapnia se asocia con una disminución del pH sanguíneo, se habla de acidosis hipercápnica, también conocida como acidosis respiratoria. Esta condición surge cuando la respiración se vuelve superficial o ineficiente, impidiendo la adecuada eliminación de CO2 y provocando un aumento de la acidez en la sangre.
La acidosis hipercápnica puede manifestarse de forma repentina, llevando a una acidosis respiratoria grave, con un aumento crítico de la acidez sanguínea que puede ser potencialmente mortal.
Causas de la Hipercapnia y Acidosis Respiratoria
Diversos factores pueden contribuir al desarrollo de la hipercapnia. Entre las causas más relevantes se encuentran:
Enfermedades Pulmonares
- Enfermedad Pulmonar Obstructiva Crónica (EPOC): Es una de las causas más frecuentes de hipercapnia, debido al daño crónico en las vías respiratorias y alvéolos que dificulta la eliminación de CO2.
- Asma Severa: En ataques agudos de asma, la inflamación y el estrechamiento de las vías respiratorias pueden llevar a una ventilación inadecuada.
- Fibrosis Pulmonar: El tejido pulmonar cicatrizado y rígido limita la capacidad de los pulmones para expandirse y eliminar CO2 eficientemente.
- Edema Pulmonar: La acumulación de líquido en los alvéolos interfiere con el intercambio gaseoso.
- Síndrome de Dificultad Respiratoria Aguda (SDRA): Como complicación grave de la COVID-19, el SDRA provoca inflamación y daño pulmonar, deteriorando la oxigenación y la eliminación de CO2.
Otras Causas
- Depresión del Sistema Nervioso Central: El uso de ciertos medicamentos (opioides, sedantes), traumatismos craneoencefálicos o enfermedades neurológicas pueden disminuir el impulso respiratorio.
- Enfermedades Neuromusculares: Afecciones como la esclerosis lateral amiotrófica (ELA) o la miastenia gravis debilitan los músculos respiratorios.
- Obesidad Mórbida: El peso excesivo puede restringir el movimiento del diafragma y reducir la capacidad pulmonar.
- Infecciones Respiratorias Graves: Neumonía, bronquitis aguda severa.
- Ciertas enfermedades genéticas y autoinmunes.
Factores de Riesgo y Estilo de Vida
- Tabaquismo: El daño al tejido pulmonar y la reducción de la eficiencia respiratoria son consecuencias directas del tabaco.
- Sedentarismo: La falta de actividad física puede debilitar los músculos respiratorios.
Así se transforma el pulmón de un fumador
Fisiopatología del Equilibrio Ácido-Base
El organismo mantiene un delicado equilibrio ácido-base, regulado principalmente por los sistemas respiratorio y renal, y la acción de los tampones (buffers) sanguíneos. La presión parcial de dióxido de carbono (pCO2) es un indicador clave de la función respiratoria en este equilibrio.
Parámetros Fundamentales en la Evaluación Ácido-Base
- pH Sanguíneo: Mide la concentración de iones de hidrógeno ([H+]). Un pH normal se sitúa entre 7,35 y 7,45. Valores inferiores indican acidosis y valores superiores, alcalosis.
- pCO2: Refleja la respuesta respiratoria. Los valores de referencia son 35-45 mmHg. Valores críticos se consideran >70 mmHg o <18 mmHg.
- Bicarbonato (HCO3-) o CO2 total: Indica el estado de los sistemas tampón. Los valores normales de HCO3- oscilan entre 22-28 mEq/l. Valores críticos son <8 y >40 mEq/l.
- Hiato Aniónico (Anion Gap): Ayuda en el diagnóstico diferencial, calculando la diferencia entre cationes y aniones medidos en el plasma. Un rango normal es 10 ± 2 mEq/l.
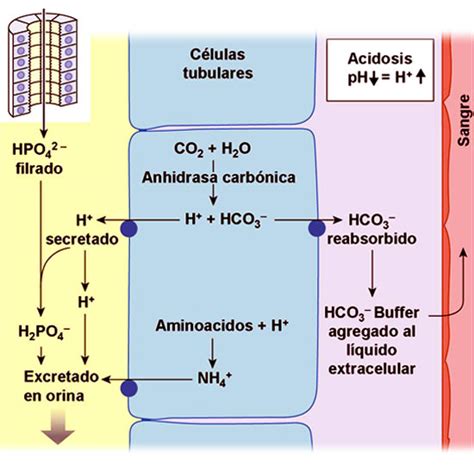
En la acidosis respiratoria, el pH arterial es bajo y la pCO2 aumenta. El bicarbonato sérico se eleva en un intento de compensación, pero no corrige completamente el pH en el corto plazo. La compensación renal, que implica la excreción de ácido y la producción de más HCO3−, puede tardar varios días en completarse.
Una acidosis respiratoria crónica, común en pacientes con EPOC, puede estar asociada con alcalosis metabólica compensadora debido a la excreción renal de ácido.
Mecanismos de Compensación
El organismo emplea mecanismos de respuesta secundaria para intentar normalizar el pH. En las acidosis metabólicas, por ejemplo, la disminución de [H+] estimula el centro respiratorio, aumentando la ventilación y reduciendo la pCO2. Sin embargo, estas respuestas secundarias no normalizan completamente el equilibrio ácido-base y una compensación inadecuada puede ser un factor de gravedad adicional.
Diagnóstico de la Hipercapnia y Acidosis Respiratoria
El diagnóstico de la hipercapnia y la acidosis hipercápnica se basa en una combinación de evaluación clínica y pruebas de laboratorio:
Evaluación Clínica
- Historia Clínica Detallada: Se enfoca en síntomas respiratorios, estilo de vida, antecedentes médicos y factores de riesgo.
- Examen Físico: Incluye la auscultación pulmonar, evaluación de la frecuencia respiratoria, y signos de dificultad respiratoria.
Pruebas de Laboratorio
- Gasometría Arterial: Es la prueba fundamental. Revela una PaCO₂ elevada (> 45 mmHg), un pH arterial bajo (< 7,35) y, frecuentemente, una PaO₂ disminuida (hipoxemia).
- Análisis de Sangre de CO2 (Bicarbonato): Parte de un ionograma, mide la cantidad de dióxido de carbono en la sangre, gran parte en forma de bicarbonato. Los resultados anormales pueden indicar problemas en el equilibrio ácido-base.
- Oximetría de Pulso (SpO₂): Mide la saturación de oxígeno en la sangre.
- Radiografía de Tórax: Ayuda a identificar patologías pulmonares subyacentes como neumonía o edema pulmonar.
- Ecografía Pulmonar: Puede utilizarse como alternativa a la radiografía en ciertos entornos.
La Modificación de Kigali para los criterios de Berlín del SDRA, por ejemplo, permite el uso de SpO₂ y ecografías, abordando la aplicabilidad en entornos con recursos limitados.
Tratamiento de la Hipercapnia y Acidosis Respiratoria
El tratamiento de la hipercapnia y la acidosis hipercápnica se enfoca en mejorar la ventilación y abordar la causa subyacente de la hipoventilación. La gestión se realiza en un entorno hospitalario bajo supervisión médica especializada (neumólogo, intensivista, médico de urgencias).
Soporte Ventilatorio
- Ventilación Mecánica: En casos agudos y severos, puede ser necesaria para asistir o reemplazar la función respiratoria. Esto incluye la intubación y el uso de respiradores.
- Ventilación No Invasiva (VNI): Incluye técnicas como la presión positiva continua en las vías respiratorias (CPAP) o la ventilación con presión positiva en las vías respiratorias (BiPAP). La VNI puede ser efectiva en la insuficiencia respiratoria hipercápnica aguda, especialmente en pacientes con EPOC exacerbada.
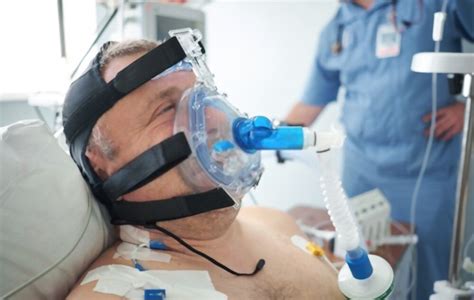
Manejo de la Ventilación Mecánica
En pacientes con SDRA, el manejo del respirador es crucial para minimizar el daño pulmonar inducido por el ventilador (VILI). Las estrategias incluyen:
- Volúmenes Corrientes Bajos: Siguiendo las guías de ARDSNet, se utilizan volúmenes corrientes de 6 ml/kg de peso corporal ideal (IBW), idealmente entre 4-6 ml/kg.
- Frecuencia Respiratoria: Puede ser elevada (20-35 respiraciones/minuto) para compensar los volúmenes corrientes bajos.
- PEEP (Presión Positiva al Final de la Espiración) y FiO₂: Se ajustan para optimizar la oxigenación (PaO₂ ≥65 mmHg, SpO₂ ≥92 %) mientras se limitan las presiones elevadas (presión meseta ≤30 mmHg) y la toxicidad del oxígeno (FiO₂ ≤60 %).
- Monitorización de Presión Meseta: Se verifica con cada cambio en el volumen corriente, PEEP o deterioro clínico.
- Secuencia de Inducción Rápida (SIR): Realizada por personal experimentado, con el objetivo de intubar al paciente de manera segura y eficiente.
- Protecciones del Proveedor: Uso de equipo de protección personal adecuado y salas de presión negativa para minimizar el riesgo de generación de aerosoles.
Tratamiento de la Causa Subyacente
Es fundamental tratar la condición que originó la hipercapnia:
- Exacerbaciones de EPOC: Tratamiento con broncodilatadores, corticosteroides y antibióticos si hay infección.
- Infecciones: Antibióticos apropiados.
- Depresión Respiratoria por Fármacos: Antídotos como la naloxona para opioides.
- Enfermedades Neuromusculares: Terapias específicas para la condición subyacente.
Otras Intervenciones Terapéuticas
- Pronación Temprana: En pacientes con SDRA grave, la posición prona ha demostrado mejorar la oxigenación y potencialmente la mortalidad. Se recomienda iniciarla tempranamente (<36 horas) y mantenerla por periodos prolongados (≥16 horas por 24 horas).
- Terapia Alcalina (Bicarbonato): Su uso en acidosis respiratoria es controvertido. Se reserva para circunstancias específicas como hiperpotasemia grave o pH muy bajo (<7,20), y siempre valorando riesgos y beneficios. El objetivo es ganar tiempo hasta que los mecanismos homeostáticos actúen.
- Corrección de Desequilibrios Electrolíticos: La acidosis metabólica concurrente y los desequilibrios de potasio deben ser manejados adecuadamente.
Acidosis Metabólica y su Relación con la Hipercapnia
Aunque la hipercapnia se asocia principalmente con la acidosis respiratoria, la acidosis metabólica puede coexistir y afectar el equilibrio ácido-base general. Las acidosis metabólicas se clasifican según el hiato aniónico:
- Acidosis con Hiato Aniónico Aumentado: Causada por la ganancia de ácidos (endógenos o exógenos), como en la cetoacidosis diabética o la acidosis láctica.
- Acidosis con Hiato Aniónico Normal (Hiperclorémica): Predomina la pérdida de bicarbonato, a menudo por causas renales o gastrointestinales.
La cetoacidosis diabética se caracteriza por hiperglucemia, acidosis metabólica y cetonuria, y puede coexistir con problemas respiratorios. La acidosis láctica, definida por lactato sérico > 2 mmol/l y pH < 7,35, es un marcador de mal pronóstico en diversos escenarios clínicos.
El tratamiento de la acidosis metabólica, especialmente la reposición de bicarbonato intravenoso, debe ser cauteloso, dado que no siempre ha demostrado beneficio y puede acarrear riesgos.
Prevención y Pronóstico
La prevención de la acidosis hipercápnica implica el manejo adecuado de las enfermedades crónicas subyacentes (EPOC, asma), evitar la exposición a factores de riesgo como el tabaquismo, y la educación del paciente sobre los signos tempranos de deterioro respiratorio.
El pronóstico de la hipercapnia depende en gran medida de la causa subyacente, la rapidez del diagnóstico y la efectividad del tratamiento. La identificación temprana de los síntomas y la intervención oportuna son cruciales para mejorar los resultados y prevenir complicaciones graves.
tags: #acidosis #metabolica #hipercapnia