La enfermedad tromboembólica venosa (ETEV) representa una preocupación significativa en el ámbito médico, especialmente en pacientes hospitalizados, y de manera particular en aquellos admitidos en unidades de cuidados intensivos (UCI), como se ha observado en el contexto de la COVID-19. En estas situaciones, la profilaxis y el tratamiento antitrombótico son a menudo necesarios.
Introducción a las Heparinas y sus Alternativas
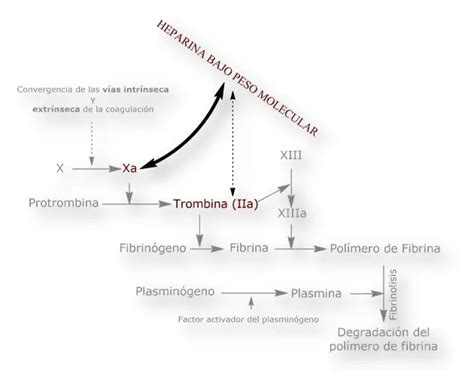
Históricamente, la heparina no fraccionada (HNF) ha sido un pilar en la anticoagulación. Sin embargo, desde la década de 1980, las heparinas de bajo peso molecular (HBPM) han ganado terreno como alternativa a la HNF, buscando mejorar la eficacia, la seguridad y simplificar el manejo. Las HBPM se obtienen por fragmentación de la heparina convencional, presentando un peso molecular menor y diferencias en su vida media y propiedades farmacológicas. Una característica distintiva de las HBPM es su mayor acción anti-Xa en comparación con su efecto antitrombina, lo que se traduce en una mayor eficacia antitrombótica con un menor efecto anticoagulante global.
A pesar de las ventajas de las HBPM, como la administración en dosis únicas diarias y la menor manipulación, también presentan inconvenientes. Su vida media más larga puede prolongar el efecto anticoagulante post-tratamiento, y su eliminación predominantemente renal puede ser un problema en pacientes con insuficiencia renal para la administración subcutánea profiláctica. Además, la reversión de su acción con protamina es menos efectiva en comparación con la HNF.
La trombocitopenia inducida por heparina (TIH) es un efecto adverso importante. Se distinguen dos tipos: el Tipo I, un fenómeno leve y transitorio, y el Tipo II, una reacción inmune más grave, retardada y progresiva que puede acompañarse de fenómenos trombóticos. En casos de TIH tipo II, las alternativas terapéuticas incluyen inhibidores directos de la trombina (como argatrobán), el pentasacárido fondaparinux sódico, diálisis sin anticoagulante, danaparinoide, anticoagulación regional con citrato, prostaciclinas y maleato de nafamostat.
Otros efectos adversos de la heparinización incluyen la dislipemia, asociada a la liberación de lipoproteinlipasa tisular, y la osteoporosis, especialmente con el uso prolongado, aunque el riesgo parece ser menor con HBPM que con HNF y aún menor con fondaparinux.
Mecanismos de Acción y Farmacología
La heparina, tanto fraccionada como de bajo peso molecular, actúa como cofactor de la antitrombina III, potenciando su capacidad para inactivar factores de la coagulación, principalmente el factor Xa y la trombina (factor IIa). La HNF, con un peso molecular entre 4.000 y 40.000 Da, se une de forma no específica a diversas proteínas y superficies. Su acción es inmediata, con una vida media de 60-90 minutos. La dosificación de la HNF se realiza en unidades basadas en su acción anticoagulante, y su nivel se monitoriza mediante pruebas como el tiempo activado de coagulación (TAC) o el tiempo parcial de tromboplastina activada (TPTA).
Las HBPM, con un peso molecular entre 3.600 y 8.000 Da, presentan una mayor acción anti-Xa y una vida media más prolongada que la HNF. Esto permite su administración en dosis únicas diarias, reduciendo la manipulación y facilitando el manejo ambulatorio.
Alternativas a las Heparinas
En el tratamiento de la trombosis venosa profunda (TVP), existen diversas estrategias y fármacos alternativos o complementarios a las heparinas:
Anticoagulantes Orales Directos (ACOD)
Los inhibidores orales del factor Xa, como rivaroxabán, apixabán y edoxabán, y los inhibidores directos de la trombina, como el etexilato de dabigatrán, se han convertido en alternativas importantes. Estos fármacos, a menudo denominados colectivamente como anticoagulantes orales directos (ACOD), ofrecen varias ventajas:
- Inicio de acción rápido: Son eficaces en pocas horas, eliminando la necesidad de un período de solapamiento con heparina en muchos casos (aunque dabigatrán y edoxabán requieren al menos 5 días de tratamiento previo con heparina inyectable).
- Dosis fija: No requieren monitorización de laboratorio regular, a diferencia de la warfarina.
- Eficacia y seguridad comparables: Han demostrado protección similar contra la TVP recurrente y un riesgo de hemorragia comparable o menor que la warfarina.
Sin embargo, su principal desventaja es el mayor costo en comparación con la warfarina y el elevado coste de sus antídotos específicos en caso de hemorragia o procedimientos urgentes.
Fondaparinux
El fondaparinux es un pentasacárido sintético, el primero de una nueva clase de agentes antitrombóticos, los inhibidores selectivos del factor Xa. Se administra por vía parenteral (subcutánea) en dosis fijas y tiene la ventaja de una menor probabilidad de causar trombocitopenia.
Warfarina (Antagonistas de la Vitamina K)
La warfarina sigue siendo una opción de tratamiento, especialmente para pacientes con contraindicaciones a los ACOD o en situaciones donde el costo es un factor primordial. Su inicio de acción es más lento, requiriendo un período de solapamiento con heparina. Requiere monitorización regular del Índice Internacional Normalizado (IIN) para ajustar la dosis y mantenerla en un rango terapéutico (generalmente 2,0-3,0). Es crucial que los pacientes informados sobre las interacciones con alimentos, fármacos y suplementos.
Heparina No Fraccionada (HNF)
La HNF sigue siendo una opción válida, especialmente en pacientes hospitalizados y en aquellos con insuficiencia renal significativa, ya que no se elimina por vía renal. Se administra por vía intravenosa o subcutánea y requiere monitorización del TTPa. Las complicaciones, como la TIH, son más comunes con HNF que con HBPM.
Consideraciones en Situaciones Específicas
Trombosis Venosa Asociada con Cáncer
Las HBPM y los ACOD (apixabán, edoxabán, rivaroxabán) son opciones de tratamiento de primera línea para pacientes con TVP asociada con cáncer, incluso aquellos con catéter venoso central. La warfarina se considera una alternativa de segunda línea.
Insuficiencia Renal
En pacientes con insuficiencia renal, la HNF puede ser preferible a las HBPM, especialmente si la depuración de creatinina es baja. Los ACOD también requieren ajustes de dosis o precauciones en pacientes con insuficiencia renal, dependiendo del fármaco específico.
Diálisis y Anticoagulación
La anticoagulación en hemodiálisis (HD) busca prevenir la trombosis del circuito con mínimos riesgos. Tradicionalmente se ha empleado heparina, pero las HBPM también se utilizan. La elección y dosificación dependen de factores como el aclaramiento de creatinina y el peso del paciente. En casos de TIH, se recurre a alternativas como el citrato, fondaparinux o diálisis sin anticoagulante.
Duración del Tratamiento Antitrombótico
La duración del tratamiento antitrombótico varía según la causa de la TVP:
- Factores de riesgo transitorios (inmovilización, cirugía): Generalmente 3 a 6 meses.
- TVP idiopática o no provocada / TVP recurrente: Al menos 6 meses, y en pacientes seleccionados con bajo riesgo de hemorragia, puede ser de por vida.
- TVP asociada con cáncer: Al menos 3 meses, con tratamiento más prolongado si el paciente está en tratamiento oncológico activo o tiene enfermedad metastásica avanzada.
- Estados de hipercoagulabilidad (síndrome antifosfolípido, deficiencias de proteína C/S/antitrombina): Considerar anticoagulación prolongada.
Medidas No Farmacológicas
Además de los anticoagulantes, existen tratamientos no farmacológicos para la TVP, como la cirugía y la colocación de filtros en la vena cava inferior, aunque su uso es más limitado y específico.
Implantacion del filtro de vena cava opcional ALN
Conclusión
La elección de la alternativa a la heparina de bajo peso molecular depende de múltiples factores, incluyendo la causa subyacente de la trombosis, la presencia de comorbilidades como la insuficiencia renal, el riesgo de sangrado, las preferencias del paciente y las consideraciones económicas. Los anticoagulantes orales directos han revolucionado el manejo de la TVP, ofreciendo eficacia, seguridad y comodidad, pero la warfarina y las heparinas (tanto fraccionadas como de bajo peso molecular) siguen desempeñando roles importantes en el arsenal terapéutico.