Los trastornos de la conducta alimentaria (TCA) presentan una amplia variedad de complicaciones médicas que deben ser consideradas a la hora de la evaluación y que, en caso de no ser detectadas precozmente, pueden conducir a la muerte del paciente. En el caso de la anorexia nerviosa, las complicaciones dependen del bajo peso y la desnutrición; en la bulimia, en cambio, del tipo de purga utilizado; y en el caso del trastorno por atracones, se asocian principalmente a la obesidad. El propósito de este artículo es revisar las principales complicaciones médicas de estas entidades clínicas.

Introducción a los Trastornos de la Conducta Alimentaria
A pesar de su baja prevalencia en la población general, los trastornos de la conducta alimentaria (TCA) son un foco de especial atención para los psiquiatras y el resto de las especialidades. Esto se explica por la población afectada, principalmente mujeres jóvenes, en quienes se observa una importante comorbilidad con otras patologías psiquiátricas, así como la presencia de un gran número de complicaciones somáticas. Esto no solo genera un importante deterioro en la calidad de vida de este grupo de pacientes, sino también una alta morbimortalidad. Hasta la aparición del DSM 5, se consideraban casi exclusivamente a la anorexia nerviosa y a la bulimia como las entidades relevantes al estudiar los trastornos de la alimentación. La inclusión del trastorno por atracones como una entidad bien definida refleja mejor la realidad clínica y amplía de manera importante el horizonte de estudio en el área. El objetivo general de este artículo es revisar las principales complicaciones médicas de los trastornos de la conducta alimentaria.
Anorexia Nerviosa (AN): Complicaciones Médicas
La pérdida de peso, la malnutrición y las conductas purgativas explican la amplia variedad de complicaciones médicas de la anorexia nerviosa. Estas pueden ser observadas en la mayoría de los órganos y sistemas y explican más de la mitad de las muertes observadas en estos pacientes. Esto, además de la alta suicidabilidad, hace que se considere a la anorexia como la enfermedad psiquiátrica con mayor mortalidad, llegando a un 5.1 por 1000 personas por año. A pesar de la importancia de este último punto, son pocos los estudios que examinan los predictores de mortalidad. En un metaanálisis publicado por Arcelus en 2011, se concluye que la edad tardía de presentación de la enfermedad y no el índice de masa corporal sería el mejor predictor de mortalidad. Otros predictores serían el abuso de alcohol y la presencia de comorbilidades psiquiátricas. Hay que destacar que estas complicaciones responden bien a un tratamiento oportuno, lo que depende en la mayoría de los casos de un diagnóstico precoz.
Piel
La piel sufre importantes cambios en la AN. Dichos cambios se han sistematizado en 4 grupos: los causados por la inanición/malnutrición, los causados por la inducción de vómitos, los causados por la ingesta de fármacos y los causados por las patologías psiquiátricas asociadas.
Cambios causados por inanición/malnutrición:
- La alopecia de predominio frontal, que se observa hasta en un 61% de los pacientes.
- La aparición de vello corporal tipo lanugo, especialmente en las pacientes más jóvenes, tanto en el dorso, abdomen y antebrazos.
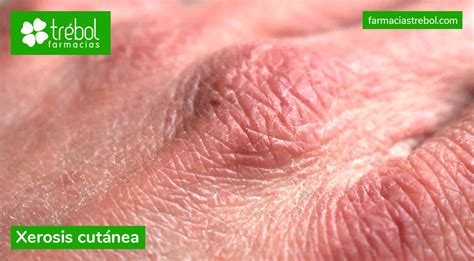
- La xerosis (piel anormalmente seca) por la disminución de los lípidos de la superficie de la piel (sebo), que se presenta desde las primeras semanas de restricción alimentaria.
- La acrocianosis, generada por la vasocontricción de las arteriolas de la piel y la venodilatación.
- Carotenoderma e hipercarotenemia, depósitos de caroteno debido a la mayor ingesta de vegetales ricos en caroteno.
- Acné y prurito que aumentan de severidad al disminuir el IMC.
- Estrías, especialmente en hombres.
- Púrpura (aunque es poco frecuente).
- Acrodermatitis causada por deficiencia de zinc, biotina y ácidos grasos esenciales.
Cambios causados por vómitos:
Destaca principalmente el signo de Russell, que se describe en la sección de bulimia.
Cambios producidos por fármacos:
Podemos encontrar, por ejemplo, la fotosensibilidad secundaria a los diuréticos tiazídicos.
Signos secundarios a patología psiquiátrica concomitante:
Destacan las cicatrices producto de conductas automutilatorias en comorbilidad con trastorno límite de la personalidad.
Gastrointestinal
Las molestias gastrointestinales son tan diversas como frecuentes entre los pacientes con trastornos de la alimentación. Se ha llegado a plantear que los pacientes consultan antes por dispepsia que por el trastorno alimentario, lo que hace que los gastroenterólogos deban estar atentos al evaluar a población de riesgo. Salvioli refiere que hasta un 96% de los pacientes presentan plenitud postprandial y un 90% distensión abdominal. Por su parte, Wang indica que, dependiendo del instrumento utilizado, entre un 83% y un 94% de los pacientes cumpliría criterios de al menos un trastorno digestivo funcional, siendo el síndrome de distress postprandial el más frecuente (45%), seguido por el síndrome de intestino irritable (41%). En el caso de la anorexia nerviosa, estas molestias son una de las causas del rechazo a la alimentación y permanecerían incluso luego de recuperado el peso. Su origen es poco claro; Santonicola indica que la malnutrición y la miopatía metabólica resultante, además de las alteraciones electrolíticas producto de las purgas, podrían explicar, por ejemplo, la lentitud observada en el vaciamiento gástrico. Por otra parte, Abraham propone que la presencia de una disfunción del piso pélvico (que dificultaría el paso de las deposiciones, pero que no necesariamente genera constipación) en este grupo de pacientes sería la responsable de la sensación de distensión abdominal.
Dilatación gástrica aguda
Una de las complicaciones más graves asociadas a la disminución de la motilidad y al retardo en el vaciamiento gástrico es la dilatación gástrica aguda, la que se considera una urgencia por el riesgo de necrosis y perforación. Se caracteriza por un intenso dolor abdominal, distensión e incapacidad para vomitar. Puede observarse en dos situaciones: en un episodio de atracón o bien, en el caso especial de la anorexia, en el momento de la realimentación.
Síndrome de la arteria mesentérica superior (Síndrome de Wilkie)
Se conoce como síndrome de la arteria mesentérica superior o síndrome de Wilkie a los síntomas asociados a una obstrucción intestinal de origen vascular, resultante de la compresión del duodeno entre la aorta abdominal y la arteria mesentérica superior. En la anorexia nerviosa, este hecho se produce por la pérdida de la grasa retroperitoneal, lo que genera la reducción del ángulo aortomesentérico. Dicho cuadro se caracteriza por pérdida de apetito, dolor abdominal, distensión abdominal, náuseas y vómitos. Su presencia plantea varias interrogantes, pues si bien puede aparecer como una complicación de la baja de peso propia de la anorexia, su aparición por otras causas puede generar un cuadro muy similar al de un trastorno de la alimentación. Su manejo es esencialmente médico, esperando recuperar la grasa mesentérica por medio de la realimentación. De no ser así y presentar mayores complicaciones, la opción quirúrgica es la indicada.
Otras complicaciones gastrointestinales
Otra complicación poco frecuente de la realimentación es la pancreatitis. Se cree que la activación de proteasas, como la tripsina, sería una de las responsables del cuadro. La constipación es un síntoma frecuente en la anorexia nerviosa, presente en hasta un 83% de los pacientes. Aunque se desconoce su causa exacta, se plantea que la baja ingesta de alimentos, la malnutrición, alteraciones tiroideas y la hipokalemia asociada a las purgas pueden generar una importante disminución de la motilidad del colon. Otro elemento a considerar en este aspecto es la disfunción de piso pélvico descrita por Abraham. Una complicación infrecuente, pero grave de la constipación, es el prolapso rectal, por lo que la exploración de la frecuencia de deposiciones de las pacientes cobra mayor relevancia.
Función hepática
La función hepática puede verse afectada también. Cerca de un 75% de los pacientes tienen un alza leve de las enzimas hepáticas, fundamentalmente la aspartato aminotransferasa y la alanino aminotransferasa, que pueden verse aumentadas entre 2 y 4 veces su valor normal. Esto se produce por una acumulación grasa en los hepatocitos (enfermedad hepática grasa no alcohólica). Dicha situación comúnmente es benigna; sin embargo, en algunos pacientes con IMC bajo 13 puede observarse una falla hepática aguda producto de un fenómeno de autofagia hepática, la que aparece como respuesta a la restricción alimentaria. En el síndrome de realimentación también se puede alterar la función hepática, con una importante alza enzimática además de un desbalance hidroelectrolítico.
Endocrino
Como respuesta a la restricción energética, y con el fin de estimular la ingesta de alimentos, se observan alteraciones en diversos ejes endocrinos. Esto permite mantener la glicemia y desviar energía disponible para mantener las funciones vitales.
Eje hipotálamo-hipófisis-suprarrenal
Existe un hipercortisolismo relativo en los pacientes con AN. En respuesta a la hipoglicemia, que actúa como estímulo para la liberación de CRH (hormona liberadora de corticotropina), que a su vez estimula a la ACTH. Sin embargo, los niveles de cortisol en estas pacientes no alcanzan a duplicar el valor normal y tampoco generan un síndrome de Cushing, pero estarían relacionados con la desmineralización ósea. La hipercortisolemia produce un cambio en el metabolismo de los hidratos de carbono, grasas y proteínas, con una disminución del anabolismo, con la consiguiente mantención de la glicemia.
Hormona tiroidea
La hormona tiroidea tiene la capacidad de regular el metabolismo basal. Durante la inanición se genera una inhibición en la liberación de hormona tiroidea, lo que ayuda a mantener un índice metabólico bajo, con lo que se logra mantener los depósitos de energía. Dicha inhibición estaría mediada por leptina, que se cree genera una inhibición de la expresión de TRH, con la consiguiente caída en la estimulación hipofisiaria de TSH. El resultado de esto es una caída en los niveles de T3 y T4 y una elevación de la T3 reversa. Dicha condición es conocida como síndrome del eutiroideo enfermo y puede ser observada en una serie de otras patologías severas.
Eje hipotálamo-hipófisis-gonadal
Uno de los síntomas característicos de la anorexia es la amenorrea, la que en un 20% de los pacientes se instala previa a la baja de peso. Esta amenorrea puede ser primaria o secundaria, dependiendo de la edad de inicio de la enfermedad, y se produce por una disminución de la pulsatilidad de la hormona liberadora de Gonadotropinas (GnRH), producto de la baja en los niveles de leptina (hormona producida por el adipocito). Dicha alteración se traduce en bajos niveles de hormona luteinizante (LH) y de hormona folículo estimulante (FSH) (amenorrea hipotalámica). Se ha observado que la deficiencia congénita de leptina produce un cuadro de hipogonadismo hipogonadotrófico y que la administración de leptina en mujeres con amenorrea hipotalámica, pero con peso normal, puede resultar en ciclos ovulatorios. Sin embargo, la potencial baja de peso asociada a su uso limita su utilidad en anorécticas. Con la ganancia de peso y la consiguiente recuperación de la masa grasa, existe la tendencia a la reaparición de los ciclos menstruales. En el caso de los hombres, los bajos niveles de testosterona pueden generar disminución de la potencia, de la líbido y de la fuerza muscular.
Hormona del crecimiento (GH) e IGF-1
Se ha visto que en adolescentes y adultos con AN existen niveles aumentados de GH, sin embargo, los niveles de factor de crecimiento insulínico tipo 1 (IGF-1), que es la hormona sintetizada en el hígado por estimulación de la GH, se encuentran disminuidos. Esto se explica por la aparición de una resistencia a la GH a nivel hepático, derivada de la disminución de la expresión del receptor de GH. Algo similar a lo observado en la cirrosis hepática. Dicha resistencia es significativa, pues el IGF-1 es el responsable de una gran cantidad de los efectos de la GH, por lo tanto, cumple una función anabolizante, inhibiendo la proteolisis y estimulando la síntesis proteica. Aumenta también la utilización de la glucosa a nivel periférico e inhibe la gluconeogénesis hepática, por lo que tiene un efecto antidiabetogénico.
Salud ósea
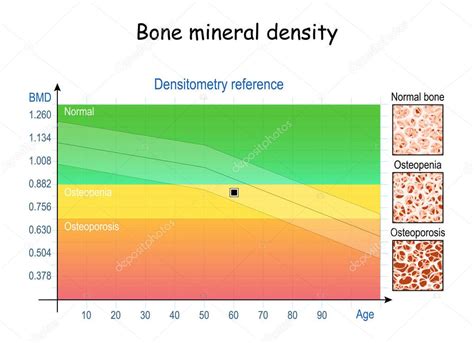
Como resultado de los cambios endocrinológicos descritos, principalmente el hipercortisolismo, la disminución de los niveles de estrógenos y la resistencia a la GH, es que a nivel óseo se observa una importante pérdida de la densidad mineral, que se manifiesta en un 85% de las pacientes con una densidad ósea de al menos una desviación estándar por debajo del promedio para la edad, además de una alteración en el recambio óseo, lo que genera un importante riesgo de fracturas. En pacientes que realizan ejercicio compulsivo, el riesgo de fracturas de estrés se ve aumentado.
Cardiovascular
Las complicaciones cardiovasculares son las más temidas en el caso de la anorexia nerviosa. Se cree que los cambios estructurales y funcionales observados aumentan significativamente el riesgo de muerte súbita, por lo que deben ser reconocidos y manejados precozmente. Tradicionalmente, las anormalidades más descritas son bradicardia, hipotensión, prolapso de la válvula mitral y arritmias asociadas a la hipokalemia o hipomagnesemia. Sin embargo, en una revisión sistemática de 2016, Sachs describe una serie de otras complicaciones, no menos frecuentes, que permiten ampliar la mirada con respecto a los riesgos de la anorexia sobre el sistema cardiovascular. Postula una sistematización del compromiso cardiovascular de la siguiente forma: complicaciones estructurales, alteraciones de la repolarización y la conducción, cambios hemodinámicos y alteraciones vasculares periféricas. Dentro de las alteraciones estructurales, destacan el derrame pericárdico, el cual sería reversible luego de la realimentación y cuya frecuencia se estima en un 35%, y que raramente alcanza a desarrollar un taponamiento cardíaco. Por su relación con bajo IMC, se recomienda...
Cómo funciona el corazón (Animación)
tags: #anorexia #bulimia #y #obesidad #conclusion