La diabetes mellitus tipo 2 (DM2) ha presentado históricamente desafíos significativos para los pacientes, relacionados con la disminución progresiva de la funcionalidad de la célula beta, el aumento de peso y la aparición de hipoglucemias asociadas a tratamientos farmacológicos. Estas circunstancias, a su vez, tienen implicaciones en el control metabólico y el riesgo vascular a largo plazo. En este contexto, la cirugía bariátrica se ha consolidado como una solución convincente para frenar esta tendencia clínica en pacientes con obesidad severa.
Sin embargo, la aparición de nuevos fármacos en los últimos años, con un perfil beneficio-riesgo mejorado, ha llevado a considerar la cirugía bariátrica como una alternativa competitiva en el tratamiento de la DM2.
El Interés por la Cirugía Bariátrica en la DM2
El interés por la cirugía bariátrica como tratamiento electivo para la DM2 cobró impulso tras la publicación en 1995 por parte de Walter Pories, quien describió que el 83% de 165 diabéticos tratados con cirugía bariátrica permanecían en remisión clínica 14 años después de la intervención. Con la llegada de la cirugía laparoscópica en el ámbito de la obesidad, el número de procedimientos se disparó, superando las 340.000 intervenciones anuales a nivel mundial en 2011. Esto consiguió reducir la morbimortalidad asociada a la cirugía abierta a menos del 1%.
Los resultados en pacientes con DM2 son notables. Una revisión sistemática y metaanálisis de aproximadamente 5.000 pacientes con DM2, realizada por Buchwald H et al., señaló tasas globales de remisión (glucemia <100 mg/dL o HbA1c <6%, sin tratamiento farmacológico) en el 78% de los pacientes y mejoría (glucemia 100-125 mg/dL) en el 83% de los sujetos incluidos en el estudio.
A pesar de estas cifras de éxito, la aplicación clínica no ha sido tan masiva como se podría esperar. Por ejemplo, en España, entre 2001 y 2010, se realizaron 13.038 cirugías bariátricas, de las cuales el 23,6% (n: 3.080) correspondían a pacientes con DM2, lo que refleja la frecuencia habitual de esta comorbilidad en la obesidad mórbida.
Recomendaciones y Consideraciones sobre la Cirugía Bariátrica
Basándose en metaanálisis y otros documentos con diferentes niveles de evidencia, la American Diabetes Association (ADA) desde 2009 sugiere que la cirugía bariátrica puede ser considerada en pacientes con DM2 e índice de masa corporal (IMC) >35 kg/m², especialmente cuando la diabetes es difícil de controlar con cambios en el estilo de vida y fármacos. Las tasas de mortalidad asociadas a esta cirugía son del 0,28%, inferiores a las de una colecistectomía.
Otras sociedades científicas han explorado la posibilidad de incluir esta cirugía en pacientes con IMC inferior a 35 kg/m², bajo ciertas circunstancias, lo cual adquiere mayor relevancia en países asiáticos donde la DM2 es altamente prevalente en sujetos con IMC más bajos que en occidente.
Impacto de la Cirugía Bariátrica en la Salud Cardiovascular y la Mortalidad
La mayoría de los estudios epidemiológicos demuestran una relación entre obesidad y mayores tasas de enfermedad cardiovascular. La pérdida de peso y la mejora de comorbilidades como la DM2 deberían contribuir a reducir el impacto sobre la mortalidad cardiovascular. Sin embargo, estudios de intervención con pérdida intencional de peso, como el Finish Diabetes Prevention Study, el China Da Qing Diabetes Prevention Study o el Look-Ahead, no han logrado reducir el impacto sobre las tasas de mortalidad cardiovascular con cambios en el estilo de vida. Se postula que una pérdida de peso moderada (5-10%) podría no ser suficiente, necesitándose pérdidas ponderales más cuantiosas y duraderas para observar diferencias significativas.
Existen datos interesantes que sugieren que la cirugía bariátrica se asocia con menor mortalidad global a largo plazo en comparación con una población control de obesos no sometidos a cirugía, con tasas de reducción entre el 25-50% según diferentes estudios. El estudio Swedish Obese Subjects, un estudio prospectivo y controlado, observó una reducción significativa de muertes cardiovasculares en el grupo de cirugía bariátrica tras un seguimiento promedio de 14 años.
Es relevante destacar que en este estudio, ni la pérdida de peso ni el IMC inicial se asociaron con menores tasas de mortalidad cardiovascular, mientras que sí existió una interacción significativa con las concentraciones elevadas de insulina. Esto podría sugerir que los pacientes con resistencia a la insulina (con o sin DM2) serían los que más se beneficiarían de la reducción de eventos cardiovasculares tras la cirugía bariátrica. No obstante, se requieren estudios específicos y de mayor duración para obtener conclusiones definitivas.
El impacto sobre las complicaciones microvasculares no ha sido estudiado con la misma intensidad, pero las reseñas disponibles indican que las lesiones de órganos diana tienden a estabilizarse o mejorar. El reto actual es extender estos resultados a pacientes con DM2 y menor grado de adiposidad.
El Índice de Masa Corporal (IMC) y la Cirugía Bariátrica
En 1991, el National Institute of Health estableció un consenso sobre obesidad que definía puntos de corte del IMC para implementar tratamientos de manera escalonada. Según este consenso, la cirugía de la obesidad solo se aplicaba a pacientes con IMC >40 kg/m² o >35 kg/m² en presencia de comorbilidades mayores como la DM2. Esto se consideraba lógico en una época donde la cirugía bariátrica se realizaba en pocos centros, mediante laparotomía y con pocas variantes técnicas, implicando mayor morbimortalidad.
Veintitrés años después, estas limitaciones ligadas al IMC han permanecido en gran medida, a pesar de que la laparoscopia es la vía de acceso más frecuente y las técnicas han evolucionado, reduciendo considerablemente las tasas de complicaciones y mortalidad. El impacto de las normas del NIH sigue influyendo en la mayoría de las sociedades científicas, que han adaptado sus consensos a estas directrices.
Sin embargo, la cirugía bariátrica ha demostrado conseguir mayores remisiones de la DM2 en comparación con programas intensivos de cambios en el estilo de vida. Es importante reconocer que el IMC es un indicador de adiposidad global, pero es la distribución de la grasa corporal la que se relaciona con las alteraciones metabólicas. Clínicamente, no hay una diferencia sustancial entre una persona con DM2, dislipemia mixta, hipertensión arterial y esteatosis hepática con un IMC de 33 o 37 kg/m². A pesar de ello, la indicación de la cirugía se ha priorizado históricamente en función del parámetro IMC.
Recientemente, se ha constatado que un porcentaje significativo de individuos con normopeso y sobrepeso presentan un porcentaje de grasa corporal similar al de los obesos, medido mediante análisis de composición corporal. Estos individuos, a pesar de no ser obesos según el IMC, presentan marcadores biológicos de riesgo cardiovascular similares a los obesos. Por ello, parece razonable que la guía terapéutica se establezca en función de las alteraciones metabólicas individuales y no solo por el IMC, evitando la paradoja de esperar a que un paciente aumente de peso para poder acceder a la cirugía.
Cirugía Metabólica: Más Allá de la Remisión de la Diabetes
El concepto de cirugía metabólica se refiere a la cirugía bariátrica aplicada a alteraciones del síndrome metabólico, como la DM2, dislipemia aterogénica e hipertensión arterial. Previsiblemente, podría incluir también la esteatosis hepática, esteatohepatitis y el síndrome de apneas-hipopneas del sueño, que a menudo coexisten y comparten mecanismos fisiopatológicos comunes.
En este contexto, el concepto de IMC juega un papel secundario. La adiposidad puede estar presente en un amplio rango de IMC, y los cambios metabólicos tras la cirugía son mixtos, pudiendo ser independientes o dependientes del peso. La rápida mejoría de la DM2 pocos días después de la cirugía bariátrica, incluso antes de una pérdida de peso significativa, ha impulsado estudios sobre la implicación de las hormonas gastrointestinales en la regulación de la secreción de insulina.
Aunque los mecanismos exactos de remisión de la DM2 no están completamente dilucidados, la ghrelina, las incretinas (GLP-1, GIP, PYY), los ácidos biliares y la microbiota son algunos de los actores que influyen en la mejora de la sensibilidad a la insulina tras la cirugía metabólica.
Objetivos de la Cirugía Metabólica y Criterios de Remisión
Un aspecto crucial es definir qué se busca con la cirugía metabólica. Más allá de los porcentajes de remisión de la DM2, el objetivo lógico es una mejoría global de todas las alteraciones metabólicas del paciente, incrementando su calidad de vida y esperanza de vida. Sin embargo, no existe unanimidad en los criterios de remisión, lo que genera variabilidad en las tasas reportadas (entre 50-85%). Esta variabilidad también se ve influenciada por la inclusión de pacientes tratados solo con dieta o insulina, o con diferente tiempo de evolución de la enfermedad, lo que dificulta las comparaciones entre estudios.
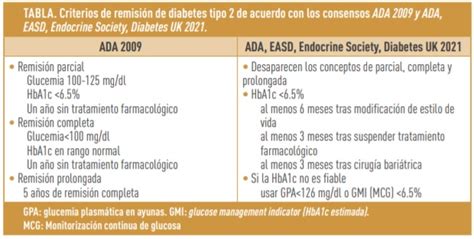
Cada vez se tienen más en cuenta los criterios del comité de expertos de la ADA, que definen la remisión completa como un año con glucemias basales <100 mg/dL y HbA1c <6%, sin tratamiento farmacológico. La remisión parcial se considera cuando las glucemias se encuentran entre 100-125 mg/dL y HbA1c <6,5%, sin tratamiento farmacológico. Una simplificación sería usar los puntos de corte de HbA1c para el diagnóstico de diabetes: remisión completa (<5,7% HbA1c sin medicación), mejoría (5,7-6,4% HbA1c) y no remisión (≥6,5% HbA1c).
La cirugía metabólica debe ir más allá de la remisión de la DM2. Si bien la HbA1c es un criterio central, otros aspectos deben primar: un control combinado glucémico (HbA1c <7%), lipídico (c-LDL <100 mg/dL, c-HDL >40-50 mg/dL, triglicéridos <150 mg/dL) y de presión arterial (<140/80 mm Hg).
Cirugía Metabólica con IMC entre 30 y 35 kg/m²
Es previsible que la cirugía bariátrica se integre en el tratamiento de la DM2 en este rango de IMC, e incluso en pacientes con IMC inferior a 30 kg/m² en circunstancias muy concretas. Varios factores limitan esta práctica:
- El abanico de tratamientos farmacológicos para la DM2 ha crecido, permitiendo alcanzar adecuados controles metabólicos, a menudo con pérdida de peso o mantenimiento, y evitando hipoglucemias. Estos tratamientos podrían retrasar el deterioro de la célula beta y tener una menor repercusión en las complicaciones vasculares. A pesar de ello, el impacto de la cirugía bariátrica en el control de la diabetes (reducción de HbA1c entre 1,8-3,8%) y la preservación de la reserva pancreática es mayor.
- La escasez de ensayos clínicos aleatorizados (solo 3 hasta la fecha) que incluyan pacientes con IMC <35 kg/m² y comparen cirugía metabólica frente a tratamiento no farmacológico, con un número limitado de sujetos tratados. Los resultados, sin embargo, son superponibles a los de individuos con diabetes e IMC >35 kg/m², en cuanto a tasas de remisión y seguridad a corto plazo (hasta 3 años). A pesar del creciente número de publicaciones de series de casos, la evidencia para justificar un tratamiento alternativo en los algoritmos de tratamiento se resiste a las principales sociedades científicas ante la ausencia de estudios de nivel 1.
Cirugía metabólica y diabetes tipo 2 | Dr. Juan F. Ortega Puy explica beneficios y candidatos
Tipos de Cirugía Bariátrica y su Efecto en la Diabetes
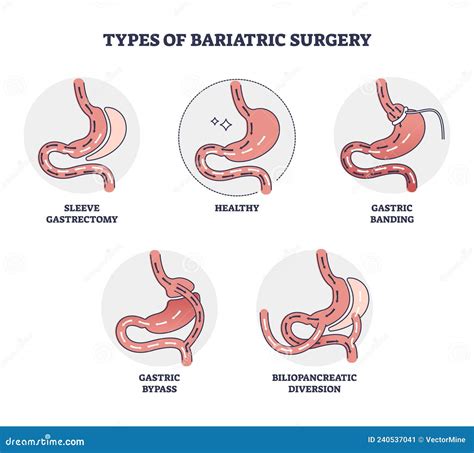
La cirugía bariátrica ha revolucionado el tratamiento de la obesidad y sus enfermedades asociadas, incluida la diabetes tipo 2. Las cirugías bariátricas se consideran un avance significativo en el tratamiento de la DM2. Las guías actuales mencionan cuatro alternativas quirúrgicas, siendo las más recomendadas el bypass gástrico y la gastrectomía en manga.
La obesidad afecta hasta al 80% de los pacientes con diabetes tipo 2. En algunos de ellos, la cirugía bariátrica normaliza el azúcar y elimina la necesidad de insulina, aunque no es una solución universal.
Procedimientos Quirúrgicos para la Obesidad Mórbida (OM)
Existen varios procedimientos quirúrgicos para el tratamiento de la OM, cuyos objetivos principales son disminuir la ingesta calórica, la absorción de calorías o una combinación de ambos:
- Banda Gástrica Ajustable (BGA): Consiste en colocar una banda alrededor de la parte superior del estómago para crear una bolsa más pequeña, restringiendo la ingesta de alimentos. Es menos frecuente que el bypass gástrico y la gastrectomía en manga debido a su menor eficacia y mayor índice de complicaciones.
- Gastrectomía Tubular (GT) / Gastrectomía en Manga (Sleeve Gastrectomy): Realiza una tubulización gástrica guiada por sonda, seccionando la curvatura mayor del estómago. Se ha mostrado muy eficaz en la resolución de la DM2.
- Bypass Gástrico en Y de Roux (BGYR): Es tanto restrictivo como malabsortivo. Un pequeño reservorio gástrico (15-30 ml) limita la ingesta y causa saciedad precoz. Se conecta al intestino delgado mediante un asa en Y de Roux, cuya longitud determina el componente malabsortivo.
- Derivación Biliopancreática (DBP): Predomina un componente de malabsorción de alimentos. Se separa el intestino delgado en dos partes: una se anastomosa al estómago (asa alimentaria o digestiva) y la otra transporta solo los jugos pancreático e intestinal (asa biliopancreática). Ambas se unen en la parte terminal (asa común). Proporciona buena calidad de vida al no haber restricciones severas a la ingesta.
Eficacia de la Cirugía Bariátrica en la Remisión de la DM2
La cirugía bariátrica consigue la remisión de la DM2 (glucemia plasmática en ayunas <126 mg/dL sin necesidad de tratamiento farmacológico) en más de la mitad de las personas con obesidad y diabetes que se someten a ella, con una resolución a largo plazo. El riesgo de desarrollar DM2 es aproximadamente del 50% en pacientes con IMC >30 kg/m² y más del 90% en sujetos con IMC >40 kg/m². Estudios como el Swedish Obese Subjects y metaanálisis como el de Buchwald et al. han demostrado una reducción significativa del peso corporal, beneficios a largo plazo sobre comorbilidades de la obesidad (especialmente DM2) y una reducción de la mortalidad.
En el metaanálisis de Buchwald et al., la remisión de la DM2 fue alcanzada por el 73% de los pacientes en el grupo quirúrgico frente al 13% en el grupo de terapia convencional, a los 2 años de seguimiento, manteniéndose en el 36% a los 10 años.
Comparación de Procedimientos Quirúrgicos
Varios grupos han comparado el efecto de diferentes procedimientos bariátricos en la tasa de resolución de la DM2:
- Bypass Gástrico vs. Gastrectomía en Manga: Estudios retrospectivos y caso-control sugieren tasas de remisión similares entre el bypass gástrico y la gastrectomía en manga (aproximadamente 80-90%). La resección del fundus gástrico y un vaciado gástrico más rápido podrían explicar el beneficio de la gastrectomía tubular en la regulación de la glucosa.
- Bypass Gástrico vs. Derivación Biliopancreática: Estudios prospectivos han mostrado que la DBP es más eficaz que el BPG para la pérdida de peso y la remisión de la DM2. En algunos estudios, la DM2 remitió en todos los pacientes que se sometieron a DBP y en la mayoría de los tratados con BPG.
Se ha observado que los pacientes que padecen DM2 durante un periodo de tiempo más corto muestran una mejor respuesta a la cirugía bariátrica. Los niveles de GLP-1 aumentan tras BPG, DBP y GT, lo que podría influir en la mejora del metabolismo de la glucosa.
Consideraciones Adicionales y Conclusiones
Es común que los pacientes diabéticos teman someterse a cirugía por la percepción de un mayor riesgo de complicaciones. Sin embargo, la cirugía bariátrica es una de las mejores opciones de tratamiento para pacientes con obesidad y diabetes simultáneamente. Se ha observado que hasta en un 70% de los casos diabéticos sometidos a cirugía bariátrica se puede lograr una remisión completa de la diabetes, definida como la normalización de los niveles de glicemia sin uso de medicamentos por un tiempo prolongado.
En casos de diabetes de difícil control, de larga duración, o cuando el paciente utiliza insulina, aunque no se logre una remisión completa, generalmente se consigue un mejor control de la enfermedad. En muchos casos, se puede suspender la insulina y recurrir solo a medicamentos orales. En pacientes con diabetes de inicio reciente y que no requieren múltiples medicamentos, la remisión completa puede alcanzar hasta el 70%.
Para un periodo operatorio tranquilo y con pocas complicaciones, es indispensable que el paciente logre el mejor control posible de su diabetes antes de la operación. El bypass gástrico, uno de los objetivos es lograr que con la pérdida de peso se pueda controlar la diabetes tipo 2 y otros factores de riesgo cardiovascular como la hipercolesterolemia o la hipertensión arterial.
Estudios en modelos animales y la experiencia clínica con el bypass gástrico han planteado la posibilidad de realizar esta intervención con el único objetivo de tratar la diabetes tipo 2, incluso en pacientes no obesos, debido a la reprogramación del intestino delgado y la secreción de hormonas implicadas en la producción de insulina.
Dos estudios recientes compararon el tratamiento médico y la cirugía bariátrica en 150 pacientes obesos con diabetes tipo 2 (IMC promedio de 37 kg/m², duración media de la diabetes de 9 años, HbA1c media de 9.2%). Los grupos de tratamiento incluyeron bypass gástrico en Y de Roux, gastrectomía en manga y tratamiento médico convencional. A los 12 meses, los pacientes sometidos a cirugía alcanzaron metas de HbA1c ≤ 6.5% y glucemia basal <100 mg/dL en un 42% y 37% de los casos, respectivamente, frente a solo el 12% en el grupo de tratamiento médico.
Estos estudios confirman la eficacia de la cirugía bariátrica para normalizar la glucemia en pacientes obesos con diabetes. La mayoría de los pacientes operados pudieron reducir o suspender el uso de fármacos antidiabéticos y hipolipemiantes. No hubo mortalidad entre los pacientes operados, aunque algunos precisaron intervenciones para corregir complicaciones.
Se aconsejan más estudios a largo plazo para evaluar la durabilidad de los procedimientos y las complicaciones. La técnica de POSE (Endoscopia Gástrica con Reducción de Volumen) también ofrece resultados prometedores, similares a las técnicas quirúrgicas, con la ventaja de evitar complicaciones descritas en series de pacientes sometidos a otras intervenciones.
Resumen
La obesidad y la diabetes mellitus tipo 2 (DM2) son problemas sanitarios de gran magnitud con un coste significativo. La obesidad es el principal factor de riesgo para la DM2, afectando a cerca del 90% de los pacientes. La cirugía bariátrica (CB) induce una resolución a largo plazo de la DM2 en más de la mitad de las personas con obesidad y diabetes que se someten a ella, evidenciando las limitaciones del tratamiento médico actual de la obesidad.
Surgen cuestiones importantes sobre si ofrecer tratamiento quirúrgico a pacientes con diabetes y obesidad cuando fracasa el tratamiento médico, qué lugar debe ocupar la CB en el algoritmo de tratamiento de la DM2, y qué técnica quirúrgica y a qué índice de masa corporal debe recomendarse. Un mejor entendimiento de los mecanismos fisiopatológicos de resolución de la DM2 tras la CB ayudará a responder estas preguntas y a desarrollar tratamientos médicos alternativos y eficaces.
tags: #cirugia #bariatrica #de #la #diabetes