La pancreatitis crónica es una inflamación del páncreas de larga evolución que resulta en un deterioro irreversible de su estructura y función. A diferencia de la pancreatitis aguda, que se resuelve en un período corto, la pancreatitis crónica se caracteriza por una inflamación progresiva y duradera que provoca daño permanente y cicatrización (fibrosis) del páncreas. Esta fibrosis es la característica distintiva de la enfermedad, llevando a la destrucción gradual de las células que secretan enzimas digestivas.
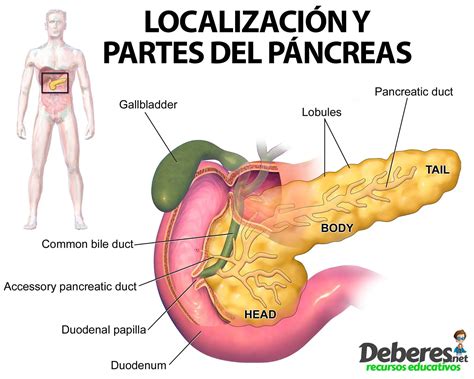
Comprendiendo el Páncreas y la Enfermedad
El páncreas es un órgano vital situado en la parte superior del abdomen. Su función principal es producir hormonas como la insulina, que regula los niveles de azúcar en sangre, y secretar líquido pancreático rico en enzimas digestivas. Estas enzimas son esenciales para la digestión de los alimentos y se liberan en el duodeno, la primera parte del intestino delgado, a través del conducto pancreático.
En la pancreatitis aguda, la inflamación se desarrolla rápidamente y suele desaparecer en unos días o semanas. Sin embargo, en la pancreatitis crónica, la inflamación es persistente, causando daño permanente y cicatrización. Con el tiempo, las células que producen enzimas digestivas son destruidas, lo que lleva a la insuficiencia pancreática exocrina.
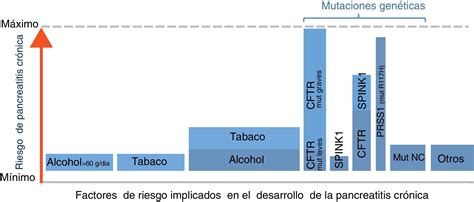
Causas Principales de la Pancreatitis Crónica
Las causas más comunes de la pancreatitis crónica son el consumo importante de alcohol y el hábito de fumar. En Estados Unidos, aproximadamente la mitad de los casos se deben al consumo intensivo de alcohol. Las personas que fuman también presentan un riesgo significativamente mayor de desarrollar la enfermedad.
Otras causas menos frecuentes incluyen:
- Trastornos genéticos: Como la fibrosis quística, la pancreatitis hereditaria o la pancreatitis autoinmunitaria.
- Episodios graves de pancreatitis aguda: Que pueden provocar cicatrización permanente.
- Obstrucción del conducto pancreático: Causada por cálculos biliares o tumores.
- Causas idiopáticas: En algunos casos, la causa no se identifica.
- Pancreatitis tropical: Una forma de origen desconocido que afecta a niños y adultos jóvenes en países tropicales.
Síntomas de la Pancreatitis Crónica
El síntoma principal de la pancreatitis crónica es el dolor abdominal. Este dolor puede ser persistente o intermitente, localizado en la zona superior del abdomen y a menudo empeora después de comer. En etapas avanzadas de la enfermedad, el dolor puede volverse constante. Curiosamente, a medida que la enfermedad progresa y las células productoras de enzimas se destruyen, el dolor abdominal puede incluso cesar.
Otro síntoma clave es la insuficiencia pancreática, que se manifiesta como una disminución en la producción de enzimas digestivas. Esto lleva a:
- Malabsorción de alimentos: Dificultad para digerir y absorber nutrientes.
- Esteatorrea: Heces voluminosas, excepcionalmente malolientes y grasosas, a menudo de color claro y con presencia de gotas de aceite.
- Desnutrición y carencias vitamínicas: Debido a la absorción inadecuada de nutrientes.
- Pérdida de peso: A pesar de mantener hábitos alimentarios normales.
Otros síntomas pueden incluir diarrea, náuseas y vómitos.

Complicaciones de la Pancreatitis Crónica
La pancreatitis crónica puede derivar en diversas complicaciones graves:
- Pseudoquistes pancreáticos: Acumulaciones de líquido que pueden sangrar, romperse o bloquear el duodeno o las vías biliares.
- Diabetes mellitus: La destrucción de las células pancreáticas productoras de insulina conduce gradualmente al desarrollo de diabetes.
- Cáncer de páncreas: Los pacientes con pancreatitis crónica tienen un riesgo mayor de desarrollar cáncer pancreático.
- Anemia por deficiencia de hierro y deficiencia de vitamina B12.
- Complicaciones de la vía biliar o duodenal.
- Hipertensión portal con varices esofágicas.
Diagnóstico de la Pancreatitis Crónica
El diagnóstico de la pancreatitis crónica se basa en la combinación de:
- Síntomas clínicos: Principalmente dolor abdominal y signos de malabsorción.
- Antecedentes médicos: Historial de pancreatitis aguda recurrente, consumo de alcohol y tabaco.
- Pruebas de diagnóstico por la imagen:
- Radiografías abdominales: Para detectar depósitos de calcio en el páncreas.
- Tomografía Computarizada (TC) abdominal: Muestra cambios en el páncreas y detecta complicaciones como pseudoquistes.
- Colangiopancreatografía por Resonancia Magnética (CPRM): Ofrece una visualización clara de los conductos biliares y pancreáticos.
- Ecografía endoscópica: Ayuda a detectar anomalías en el páncreas y sus conductos.
- Pruebas de función pancreática:
- Análisis de heces: Para medir niveles de grasa o enzimas digestivas como la elastasa. Una baja concentración de elastasa indica insuficiencia pancreática.
- Análisis de sangre: Pueden mostrar niveles elevados de amilasa y lipasa, aunque son menos útiles para el diagnóstico que en la pancreatitis aguda. También se evalúan los niveles de glucosa en sangre.
En casos donde se sospecha cáncer de páncreas, se pueden solicitar análisis de sangre adicionales, resonancia magnética (RM), tomografía computarizada (TC) y ecografía endoscópica.
Colangiopancreatografía Retrógrada Endoscópica (CPRE)
Tratamiento de la Pancreatitis Crónica
El tratamiento de la pancreatitis crónica se enfoca en aliviar el dolor, corregir la insuficiencia pancreática y manejar las complicaciones. La piedra angular del tratamiento es la modificación del estilo de vida.
Modificación del Estilo de Vida
- Abstinencia de alcohol: Es fundamental evitar el consumo de alcohol, incluso si no fue la causa inicial, ya que acelera la progresión de la enfermedad, aumenta el dolor y las complicaciones.
- Cese del tabaquismo: Fumar es un factor de riesgo importante y debe ser abandonado.
Control del Dolor
El manejo del dolor es uno de los aspectos más desafiantes. Se pueden utilizar:
- Analgésicos: Inicialmente antiinflamatorios no esteroideos (AINEs), pero a menudo se requieren analgésicos más potentes, como opioides de liberación prolongada.
- Medicamentos coadyuvantes: Antidepresivos tricíclicos, gabapentina, pregabalina e inhibidores selectivos de la recaptación de serotonina (ISRS) pueden ser útiles, solos o en combinación con opioides.
- Tratamientos endoscópicos: Procedimientos como la CPRE pueden realizarse para drenar conductos bloqueados y aliviar el dolor.
- Litotricia: Para romper cálculos grandes o atascados en el conducto pancreático.
- Tratamiento quirúrgico: Considerado si los conductos pancreáticos están dilatados o hay una masa inflamatoria. Puede implicar la creación de una derivación entre el páncreas y el intestino delgado o, en casos graves, la extirpación parcial o total del páncreas.
- Bloqueo nervioso: Inyecciones anestésicas dirigidas a los nervios que transmiten el dolor del páncreas.
Suplementos Enzimáticos Pancreáticos
La suplementación con enzimas pancreáticas ayuda a mejorar la digestión, reducir la malabsorción y la esteatorrea, y puede contribuir a la recuperación del peso. Se administran en forma de comprimidos o cápsulas con cada comida y refrigerio. A veces, se recomiendan junto con fármacos supresores de la acidez gástrica para optimizar su acción.
Gestión de la Diabetes
La diabetes causada por pancreatitis crónica generalmente requiere el uso de insulina, ya que los fármacos hipoglucémicos orales suelen ser menos efectivos. Se debe tener precaución, ya que los niveles de glucagón también pueden estar disminuidos.
Dieta y Nutrición
Una dieta adecuada es fundamental para aliviar los síntomas, evitar la deficiencia de nutrientes y prevenir la pérdida de peso. Las recomendaciones generales incluyen:
- Comidas pequeñas y frecuentes: Para reducir la carga digestiva.
- Restricción de grasas: Mantener una ingesta baja de grasas es crucial.
- Dieta rica en carbohidratos: Siempre que no haya diabetes concomitante.
- Suplementación de vitaminas: Especialmente vitaminas liposolubles (A, D, E, K) y calcio, debido al riesgo de malabsorción.
- Hidratación adecuada: Beber abundantes líquidos.
- Consumo de carnes magras y pescados: Fuentes de proteína y grasas saludables omega-3.
- Productos lácteos bajos en grasa.
- Cereales integrales.
- Condimentar con hierbas y especias en lugar de mantequilla o salsas grasas.
- Triglicéridos de cadena media (MCT): Pueden ser beneficiosos como fuente calórica adicional, ya que se absorben independientemente de la lipasa pancreática.
La orientación de un nutricionista es esencial para elaborar un plan nutricional individualizado.

tags: #como #bajar #barriga #pancreatitis #cronica