La obesidad se ha convertido en una de las enfermedades más extendidas a nivel mundial, afectando a millones de personas. Según la Organización Mundial de la Salud, en 2005 existían al menos 400 millones de obesos en el mundo. La obesidad se clasifica en diversos grados, siendo de especial relevancia la obesidad mórbida, definida por un índice de masa corporal (IMC) superior a 40 kg/m². Esta condición no solo implica un exceso de peso, sino que también se asocia a una alta frecuencia de enfermedades que comprometen la supervivencia y deterioran significativamente la calidad de vida.
En la actualidad, la cirugía se ha establecido como la única opción de tratamiento duradero para la obesidad mórbida. Entre los procedimientos más empleados, la derivación gastroyeyunal en Y de Roux (DGY), comúnmente conocida como bypass gástrico, destaca por su favorable balance riesgo-beneficio.
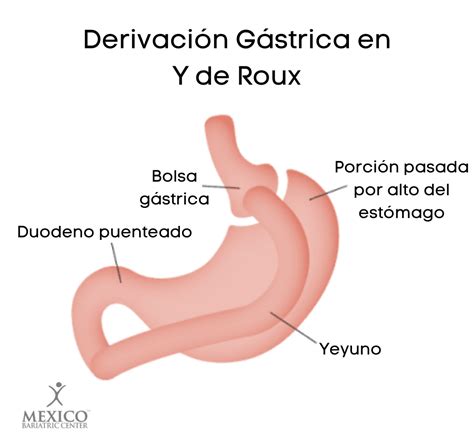
Sin embargo, como cualquier procedimiento quirúrgico, la DGY no está exenta de complicaciones. Dada la creciente popularidad de esta intervención a nivel mundial y la posibilidad de atender a pacientes con problemas derivados de la misma, es fundamental estar familiarizado con sus riesgos y posibles complicaciones.
Complicaciones Tempranas
Las complicaciones que pueden surgir tras una DGY se dividen en técnicas y no técnicas. Las complicaciones no técnicas están más relacionadas con la obesidad del paciente que con el procedimiento en sí, e incluyen atelectasias, neumonía, tromboflebitis y tromboembolia pulmonar. Las complicaciones técnicas más significativas son la fuga de la gastroyeyunoanastomosis y la hemorragia gastrointestinal.
Fuga de Anastomosis
Una de las principales causas de mortalidad tras la DGY es la sepsis abdominal secundaria a una fuga en la línea de grapas del reservorio gástrico o en la anastomosis gastroyeyunal. La incidencia de esta complicación varía entre el 0.5% y el 5.6%, y puede ser debida a un error técnico, falla de la engrapadora o isquemia secundaria a inflamación intensa en el área de sección.
Las repercusiones potenciales de una fuga son considerables, por lo que es crucial reconocer sus manifestaciones clínicas para un diagnóstico y tratamiento precoces. La presentación clínica de las fugas suele ser inespecífica, similar a una infección intraabdominal, lo cual se ve agravado por la obesidad y las comorbilidades de los pacientes. Los síntomas pueden variar desde ansiedad y taquicardia hasta signos francos de sepsis. A pesar de un diagnóstico y tratamiento tempranos, la morbimortalidad asociada sigue siendo alta.
Se ha observado una mayor incidencia de fugas tras la DGY laparoscópica en comparación con la cirugía abierta. Asimismo, la frecuencia de fugas está relacionada con la curva de aprendizaje del cirujano. Wittgrove y Clark reportaron una incidencia del 3% en sus primeros 300 procedimientos laparoscópicos, reduciéndose al 1% en los 200 siguientes, un patrón observado por otros grupos.
Los factores de riesgo para fugas anastomóticas y complicaciones asociadas incluyen el exceso de peso, el sexo masculino, múltiples comorbilidades, cirugía abdominal previa y cirugía de revisión. En este último caso, la incidencia de fugas se eleva hasta el 13%, siendo mayor cuando una gastroplastia vertical fallida se convierte a un bypass gástrico.
Ante la sospecha de una fuga, el diagnóstico puede confirmarse mediante un estudio radiológico con material hidrosoluble o una tomografía axial computarizada (TAC). El tratamiento consiste en asegurar un drenaje apropiado, mantener una adecuada hidratación, administrar antibióticos y asegurar la nutrición del paciente para evitar la desnutrición. La necesidad de intervención quirúrgica dependerá de la respuesta inflamatoria del paciente. Si la fuga es controlada por un drenaje profiláctico y no hay signos de sepsis, se puede optar por nutrición parenteral o gastrostomía percutánea. En algunos casos, la colocación endoscópica de una prótesis puede sellar la fuga y permitir la vía oral. La presencia de sepsis y el control inadecuado de la fuga requerirán una intervención quirúrgica, que podría incluir lavado y aspirado de colecciones, colocación de drenajes y gastrostomía.
La conveniencia de cerrar el orificio de la fuga es controvertida debido a la fragilidad de los tejidos. Para evaluar la integridad de las líneas de grapas y anastomosis durante la cirugía, se utilizan pruebas como la de permeabilidad con azul de metileno, con aire/agua, o la endoscopia intraoperatoria. Algunos cirujanos emplean selladores de fibrina para reducir la incidencia de fugas. Una serie esofagogástrica con contraste hidrosoluble al día siguiente de la intervención es un método rápido y económico para evaluar la anastomosis, aunque fugas pequeñas podrían pasar desapercibidas.
Hemorragia Gastrointestinal
A pesar de los avances tecnológicos, el sangrado sigue siendo una complicación frecuente de la sutura mecánica. En una revisión de estudios, la hemorragia se presentó en el 1.93% de los procedimientos laparoscópicos y el 0.60% de los abiertos. La menor frecuencia en procedimientos abiertos podría atribuirse a las anastomosis manuales y al uso más común de refuerzo con sutura en estas técnicas. Para disminuir el riesgo de sangrado postoperatorio, se recomienda el uso de cubiertas de Gore-Tex o pericardio de bovino para reforzar las grapas, o realizar una revisión meticulosa de las líneas de grapas, reforzándolas en caso de sangrado.
Complicaciones Tardías
Las complicaciones crónicas pueden estar relacionadas con las variaciones anatómicas inducidas por la intervención o con las repercusiones fisiológicas en el tracto gastrointestinal. Las cuatro complicaciones más frecuentes son:
Estenosis de la Anastomosis Gastroyeyunal
La estenosis de la anastomosis gastroyeyunal es la complicación más común después de una DGY, ocurriendo en un 3% a 12% de los pacientes, con incidencias reportadas de hasta el 27%. Los pacientes afectados refieren intolerancia progresiva a la vía oral semanas después del procedimiento, pudiendo presentar vómitos refractarios, dolor abdominal y deficiencias nutricionales si no se diagnostica precozmente.
El mecanismo exacto de la estenosis no está completamente claro, pero factores como el tabaquismo, la ingesta de sustancias irritantes y el diámetro de la anastomosis parecen ser importantes. La isquemia por sutura o grapas, la tensión en la anastomosis, el edema y la reacción a cuerpo extraño también se han identificado como factores potenciales.
En cuanto a la técnica quirúrgica, las anastomosis manuales y las realizadas con engrapadora lineal parecen tener una menor frecuencia de estenosis. Se ha observado que el uso de engrapadoras circulares de mayor tamaño (#25) se asocia con menor frecuencia de estenosis en comparación con engrapadoras de menor calibre (#21).
El tratamiento estándar actual para las estenosis gastroyeyunales son las dilataciones endoscópicas con balón, que son seguras y eficaces, aunque algunos pacientes pueden requerir múltiples sesiones. Existe un riesgo potencial de perforación, por lo que se recomienda una dilatación gradual y progresiva.
Obstrucción Intestinal
La obstrucción intestinal es una complicación postoperatoria común en cualquier cirugía abdominal. En las series iniciales de bypass gástrico laparoscópico, su frecuencia fue superior, probablemente debido a la menor formación de adherencias y a la falta de cierre de los defectos en el mesenterio de la anastomosis yeyuno-yeyunal y el espacio de Petersen. La incidencia reportada oscila entre el 1.3% y el 11%, siendo las hernias internas la causa principal.
Generalmente, la obstrucción se presenta una media de 29 meses después de la cirugía, tras una pérdida de peso significativa. A pesar de que el cierre rutinario de los defectos ha reducido considerablemente su frecuencia, esta no ha desaparecido por completo. La pérdida de grasa intraabdominal y mesentérica, con la consecuente reapertura de las brechas, es una causa probable de formación de hernias internas.
Existen al menos ocho signos radiológicos en la TAC que sugieren hernias internas en pacientes intervenidos de DGY: vasos mesentéricos en espiral, asas intestinales agrupadas, obstrucción intestinal con dilatación y niveles hidroaéreos, imagen de hongo formada por vasos mesentéricos, ojo de huracán, asa intestinal por detrás de la arteria mesentérica superior, anastomosis yeyuno-yeyunal con lateralización derecha sugiriendo torsión mesentérica, y crecimiento ganglionar como signo de obstrucción linfática.
La mayoría de los cuadros de obstrucción son susceptibles de resolución laparoscópica. El diagnóstico oportuno es crucial para evitar la progresión a isquemia y reducir complicaciones.
Deficiencias Nutricionales
Las principales deficiencias a prevenir en pacientes operados de DGY son de hierro, vitamina B12, ácido fólico y calcio. Se estima que hasta un 44% de los pacientes pueden presentar alguna deficiencia durante el seguimiento a cuatro años.
La deficiencia de vitamina B12 ocurre por una menor disponibilidad de factor intrínseco, con una prevalencia estimada del 12% al 33%, y suele prevenirse con 350 µg/día. La deficiencia de folatos es menos común y se debe a la baja ingesta, siendo prevenible con multivitamínicos.
La incidencia de anemia por deficiencia de hierro tras DGY oscila entre el 14% y el 16%, pudiendo alcanzar el 52% en pacientes superobesos al cabo de tres años. Los mecanismos incluyen la disminución de la absorción por ausencia de ácido clorhídrico y la exclusión de las zonas de absorción principales (duodeno y yeyuno). La anemia es más frecuente en mujeres en edad reproductiva. El uso rutinario de multivitamínicos suele ser suficiente, aunque en ocasiones se requieren suplementos.
El déficit de calcio y vitamina D se debe a la malabsorción intestinal en las porciones del intestino puenteadas (duodeno y yeyuno proximal). La malabsorción de grasas y vitaminas liposolubles contribuye al déficit sistémico de calcio, con aumento del recambio óseo y osteoporosis. Los pacientes obesos a menudo presentan niveles bajos de 25(OH)D, probablemente por menor ingesta de leche fortificada, sedentarismo, menor exposición solar y secuestro de vitaminas liposolubles en adipocitos.
En pacientes con vómito persistente, la deficiencia de tiamina es otra complicación nutricional, corregible con multivitamínicos orales o suplementación intravenosa en casos de intolerancia a la vía oral.
Síndrome de Dumping
La DGY implica la exclusión gástrica con reconstrucción yeyunal, lo que puede generar complicaciones similares a las de las gastrectomías. El síndrome de dumping, descrito en 1913, se relaciona con un vaciamiento gástrico acelerado y es una de las diez complicaciones más comunes, especialmente en pacientes obesos con diabetes mellitus.
El dumping se manifiesta tras la ingesta de alimentos ricos en carbohidratos y grasas, con síntomas como sensación de plenitud, diaforesis, astenia, malestar general y desvanecimiento. Para su diagnóstico, se utiliza el puntaje de Sigstad, que correlaciona la presencia de síntomas con la disminución del volumen plasmático. Un valor superior a 7 indica dumping. Este puntaje incluye síntomas como choque, pérdida de conciencia, disnea, cansancio, taquicardia, entre otros.
La frecuencia de dumping posterior a una DGY alcanza el 44% en algunas series, pudiendo aumentar hasta el 76% al aplicar el puntaje de Sigstad.
Otras Complicaciones y Consideraciones
La cirugía metabólica y bariátrica, incluyendo el bypass gástrico en Y de Roux, se ha consolidado como un estándar en el tratamiento de la obesidad. Aunque las complicaciones son poco frecuentes en comparación con los beneficios, es fundamental que el cirujano mantenga una alta sospecha y trate estas eventualidades de manera temprana.
Impactación Alimentaria (Bezoar)
La impactación alimentaria, también conocida como bezoar, ocurre cuando materiales indigeribles como la celulosa y el cabello se acumulan en el sistema digestivo, pudiendo causar obstrucción intestinal. Aunque poco común en pacientes con bypass gástrico (afectando menos del 1% de los casos), el fitobezoar es el tipo más común en pacientes bariátricos, localizándose generalmente en la bolsa gástrica. Los síntomas incluyen disfagia, náuseas, vómitos, saciedad precoz y dolor epigástrico. El diagnóstico se realiza mediante fluoroscopia, TAC abdominal o endoscopia. El tratamiento recomendado incluye beber líquidos abundantes, masticar lentamente y, como medida preventiva, una evaluación psiquiátrica y modificación de hábitos alimenticios.
Estenosis del Bypass Gástrico
La estenosis es la complicación más común de esta cirugía, con una incidencia que varía del 3% al 27%, localizándose principalmente en la anastomosis gastroyeyunal. Suele manifestarse alrededor de 2 meses después de la operación. Es importante recordar que esta anastomosis debe ser estrecha (12-15 mm) para cumplir su función restrictiva.
Un estudio de 2014 asoció la sutura circular con una mayor incidencia de estenosis post-bypass gástrico (7.12%) en comparación con la sutura mecánica lineal (1.09%). El diagnóstico puede requerir estudios contrastados, aunque la endoscopia es más sensible.
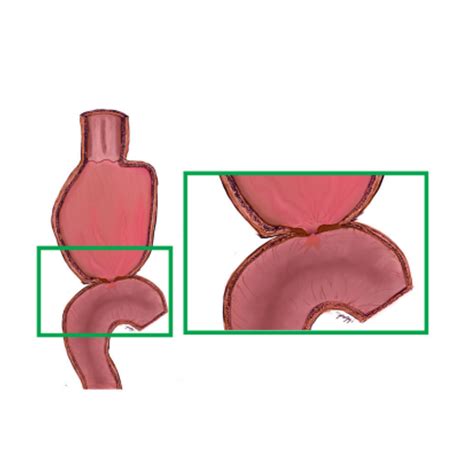
Intususcepción Intestinal
La intususcepción es una causa poco común de obstrucción en el bypass gástrico en Y de Roux, con una prevalencia del 0.07% al 1.2%. Se observa con mayor frecuencia en mujeres con pérdida de peso significativa. Se cree que los trastornos de la motilidad del intestino delgado, inducidos por la construcción del asa de Roux y la pérdida de peso, contribuyen al desarrollo de peristalsis retrógrada.
Los síntomas incluyen dolor abdominal, náuseas, vómitos, obstrucción intestinal y deposiciones sanguinolentas. El método diagnóstico más efectivo es la tomografía abdominopélvica, que puede mostrar el signo de la diana. El tratamiento consiste en reducir la intususcepción y evaluar la viabilidad intestinal, pudiendo requerir sutura del asa común con el asa biliar.
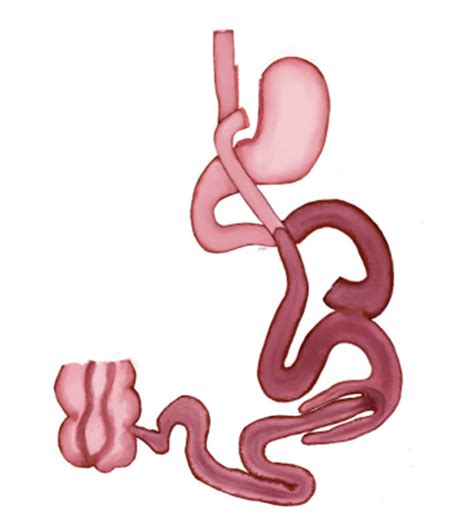
Hernia Interna
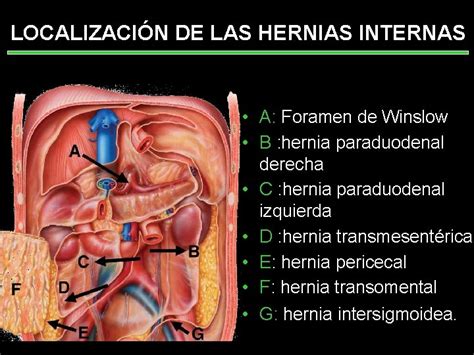
La hernia interna es una complicación poco común pero seria, con una incidencia del 1% al 7.5%, aunque podría ser mayor al no presentar síntomas en algunos pacientes. Generalmente, los síntomas aparecen unos 2 años después de la cirugía, con una pérdida de peso significativa que agranda los espacios creados y facilita la herniación de las asas intestinales. Este riesgo es vitalicio y debe considerarse en el diagnóstico de obstrucción parcial y dolor abdominal crónico o agudo en el posoperatorio tardío.
Los factores de riesgo incluyen la pérdida de peso extrema, el embarazo y la falta de cierre de defectos durante la cirugía. El diagnóstico tardío aumenta la mortalidad y morbilidad. Las localizaciones más comunes son el defecto mesoyeyunal, el espacio de Petersen y el mesocólico, siendo el de Petersen el más frecuente.
Los síntomas clínicos de obstrucción por hernia interna incluyen dolor abdominal tipo cólico agudo o intermitente, náuseas, vómitos, distensión abdominal y disfagia, presentes en el 33% de los pacientes. La tomografía abdominal es el método diagnóstico principal, destacando signos como el giro del mesenterio o el signo del remolino, junto con otros signos de obstrucción intestinal.
Consideraciones Generales sobre Cirugía Bariátrica
La cirugía metabólica y bariátrica es la alteración quirúrgica del estómago o intestino destinada a la pérdida de peso en pacientes con trastornos metabólicos relacionados con la obesidad. En Estados Unidos se realizan aproximadamente 260.000 operaciones bariátricas por año. Las recomendaciones actuales para cirugía bariátrica incluyen pacientes con un IMC > 35 kg/m² independientemente de comorbilidades, y aquellos con IMC de 30 a 34.5 kg/m² y trastornos metabólicos como diabetes tipo 2, hipertensión, dislipidemia, apnea obstructiva del sueño, entre otros.
Las contraindicaciones incluyen trastornos psiquiátricos no controlados, consumo activo de sustancias, cáncer no en remisión, enfermedad potencialmente mortal o incapacidad para cumplir con los requerimientos nutricionales a largo plazo.
Los procedimientos bariátricos más comunes son la gastrectomía en manga y el bypass gástrico en Y de Roux. Técnicas como la gastroplastia en banda vertical o la banda gástrica ajustable se utilizan con menor frecuencia. Los cirujanos deben estar familiarizados con los procedimientos históricos, ya que las complicaciones pueden surgir meses o años después de la cirugía.
A pesar de la creciente prevalencia de la obesidad, la cirugía bariátrica sigue estando subutilizada. Las técnicas mínimamente invasivas (laparoscópicas o robóticas) son las más utilizadas, resultando en menor dolor y tiempos de recuperación más cortos.
El bypass gástrico en Y de Roux es particularmente eficaz en el tratamiento de la diabetes, con tasas de remisión de hasta el 62% a los 6 años. También reduce el riesgo de enfermedades cardiovasculares, diabetes y cáncer, así como la mortalidad general.
Las complicaciones a corto plazo del BGYR incluyen filtración anastomótica y sangrado. El síndrome de dumping puede ocurrir tras la ingesta de alimentos ricos en grasas y azúcares. A largo plazo, el riesgo de ulceración en la anastomosis gastroyeyunal y obstrucción intestinal (por hernia interna o intususcepción) son posibles.
Complicaciones en Pacientes Embarazadas
Aunque infrecuente, el bypass gástrico en pacientes embarazadas puede presentar complicaciones. En un caso reportado, una paciente embarazada con bypass gástrico desarrolló intususcepción intestinal, requiriendo cirugía urgente. La monitorización fetal y materna es crucial durante el manejo de estas situaciones, y el equipo multidisciplinario es esencial para optimizar los resultados.
Complicaciones Técnicas y Tardías en Diversas Técnicas Quirúrgicas
Históricamente, técnicas como el bypass yeyunoileal (Grupo A) han mostrado resultados satisfactorios con mínima morbilidad a largo plazo. La gastrogastrostomía (Grupo B), si bien no presentó complicaciones inmediatas, se asoció a reganancia de peso a largo plazo. La gastroplastia vertical con banda (Grupo C) mostró una incidencia significativa de complicaciones tempranas (19.83%), técnicas (19.01%) y tardías (61.67%), incluyendo dos fallecimientos.
El bypass biliopancreático (Grupo D) presentó complicaciones precoces en el 17.6% de los pacientes, principalmente infección de herida operatoria. A largo plazo, se observaron complicaciones como anemia (31.3%), úlcera de boca anastomótica (3.9%) y malnutrición proteica (1.9%).
La obesidad mórbida se asocia a un aumento del riesgo vital debido a patologías cardiovasculares, respiratorias, digestivas, osteoarticulares, metabólicas y un mayor riesgo de neoplasias. La cirugía se considera el tratamiento más efectivo para la obesidad mórbida, dado que los tratamientos dietéticos, psicoterápicos o farmacológicos a menudo no logran una pérdida de peso mantenida.
Las complicaciones específicas de las técnicas bariátricas son de gran importancia. En los bypass intestinales, las diarreas pueden generar trastornos hidroelectrolíticos y déficits vitamínicos. Complicaciones tardías incluyen disfunción hepática, colelitiasis, nefrolitiasis, desmineralización ósea y síndromes como el de distensión gaseosa del intestino excluido o enteritis del bypass.
En las técnicas restrictivas como el bypass gástrico, pueden ocurrir estenosis del estoma, úlcera de boca anastomótica, dilatación del reservorio y perforación. En la gastroplastia vertical, las complicaciones técnicas más frecuentes son la disrupción de la línea de grapas y la estenosis del estoma. Otras complicaciones incluyen obstrucción del estoma, reflujo gastroesofágico y necrosis del reservorio.
En el bypass biliopancreático, las complicaciones específicas incluyen anemia (40% sin suplementos), úlcera de boca anastomótica, desmineralización ósea y déficit proteico.
Complicaciones potencialmente mortales en pacientes sometidos a cirugía bariátrica son la malnutrición proteica, el síndrome de realimentación y el síndrome de Wernicke-Korsakoff.