La insuficiencia cardíaca (IC) es una enfermedad crónica y progresiva que afecta la capacidad del corazón para bombear sangre eficientemente. A diferencia de lo que su nombre indica, la insuficiencia cardíaca no implica que el corazón deje de latir, sino que el músculo cardíaco es incapaz de bombear la cantidad de sangre suficiente para satisfacer las necesidades del organismo.
Esta condición se clasifica en función de la fracción de eyección, que mide el porcentaje de sangre bombeada por el ventrículo izquierdo en cada latido. Esta clasificación es fundamental para determinar el pronóstico y guiar el tratamiento, permitiendo al médico adaptar la estrategia terapéutica a las necesidades específicas del paciente.
Tipos de Insuficiencia Cardíaca
La insuficiencia cardíaca se divide principalmente en dos tipos:
- Insuficiencia cardíaca con fracción de eyección reducida (IC-FEr): El corazón no bombea suficiente sangre con cada latido (menos del 40%).
- Insuficiencia cardíaca con fracción de eyección preservada (IC-FEp): El corazón bombea una cantidad normal de sangre, pero el ventrículo izquierdo no se relaja adecuadamente durante la diástole, dificultando el llenado.
Factores de Riesgo y Causas de la Insuficiencia Cardíaca
La insuficiencia cardíaca suele ser el resultado de otras afecciones que dañan o debilitan el corazón. Diversos factores pueden aumentar el riesgo de desarrollarla, siendo algunos modificables (tabaquismo, obesidad, hipertensión arterial) y otros no (edad, antecedentes familiares).
Condiciones Médicas Asociadas
Varias enfermedades crónicas pueden incrementar significativamente el riesgo de insuficiencia cardíaca:
- Diabetes: Daña los vasos sanguíneos y los nervios que controlan el corazón, aumentando el riesgo de enfermedad coronaria.
- Apnea del sueño: Interrumpe la respiración durante el sueño, reduciendo los niveles de oxígeno en sangre y estresando el corazón.
- Enfermedad renal crónica: Puede afectar el equilibrio de líquidos y electrolitos, sobrecargando el corazón.
Apnea obstructiva del sueño
Complicaciones de la Insuficiencia Cardíaca
La insuficiencia cardíaca puede derivar en diversas complicaciones que afectan la salud y la calidad de vida del paciente, requiriendo a menudo hospitalización y tratamientos adicionales. Un seguimiento médico regular es crucial para su detección y manejo precoz.
- Edema pulmonar: Acumulación de líquido en los pulmones, dificultando la respiración.
- Daño renal: Reducción del flujo sanguíneo a los riñones, afectando su función.
- Arritmias cardíacas: Latidos cardíacos irregulares que comprometen la función cardíaca.
- Daño hepático: Acumulación de líquido que afecta la función hepática.
- Muerte súbita cardíaca: En casos graves, puede provocar un paro cardíaco repentino.
Diagnóstico de la Insuficiencia Cardíaca
El diagnóstico preciso de la insuficiencia cardíaca requiere una evaluación médica exhaustiva que incluye diversas pruebas y procedimientos, realizados a menudo por un equipo multidisciplinar de especialistas.
Pruebas Diagnósticas Clave
- Análisis de sangre: Permiten evaluar la función renal, hepática y tiroidea, detectar anemia o infecciones, y medir biomarcadores como el péptido natriurético tipo B (BNP), que se eleva en la IC.
- Ecocardiograma: Ecografía del corazón que ofrece imágenes detalladas de su estructura y función, incluyendo la fracción de eyección.
- Prueba de esfuerzo: Evalúa la respuesta del corazón al ejercicio para detectar limitaciones.
- Gammagrafía cardíaca: Evalúa el flujo sanguíneo al corazón mediante material radiactivo.
- Resonancia magnética cardíaca (RMC): Proporciona imágenes detalladas para identificar la causa de la IC.
- Cateterismo cardíaco y angiografía coronaria: Procedimientos invasivos para visualizar arterias coronarias y medir presiones cardíacas.
Tratamiento de la Insuficiencia Cardíaca
El tratamiento de la insuficiencia cardíaca se adapta a cada paciente, buscando aliviar síntomas, mejorar la calidad de vida y frenar el avance de la enfermedad.
Componentes del Tratamiento
- Cambios en el estilo de vida: Incluyen dieta baja en sodio, restricción de líquidos, ejercicio regular, control de peso y abandono del tabaco.
- Rehabilitación cardíaca: Programas supervisados de ejercicio y educación para mejorar la capacidad física y el bienestar emocional.
- Tratamiento farmacológico: Medicamentos que actúan para mejorar la función cardíaca, reducir síntomas y prevenir complicaciones.
- Tratamiento quirúrgico: Opciones reservadas para casos específicos donde el tratamiento médico no es suficiente o existe una causa subyacente tratable quirúrgicamente.
El abordaje de la insuficiencia cardíaca a menudo requiere un equipo multidisciplinar que involucra a cardiólogos, enfermeras especializadas, nutricionistas, fisioterapeutas y trabajadores sociales.
La Obesidad y su Relación con la Insuficiencia Cardíaca
La obesidad, definida por un índice de masa corporal (IMC) mayor o igual a 30 kg/m², es un factor de riesgo significativo para el desarrollo de enfermedades cardiovasculares, incluida la insuficiencia cardíaca. Afecta a más de mil millones de adultos a nivel mundial, y su prevalencia continúa en aumento.
El Tejido Adiposo y la IC
El tejido adiposo, lejos de ser inerte, desempeña funciones endocrinas y paracrinas que pueden influir en el desarrollo de la insuficiencia cardíaca. Se distinguen varios tipos de tejido adiposo con roles específicos:
- Tejido adiposo subcutáneo: Un mayor volumen se ha correlacionado con menor mortalidad en pacientes con IC.
- Tejido adiposo visceral: Se asocia con un aumento en el riesgo de insuficiencia cardíaca con fracción de eyección preservada (IC-FEp).
- Tejido adiposo epicárdico: Ubicado cerca del miocardio, presenta propiedades metabólicas e inmunológicas únicas. Su expansión excesiva puede contribuir a la lipotoxicidad, restricción pericárdica y un mayor riesgo de IC, especialmente la IC-FEp.
La Paradoja de la Obesidad en la Insuficiencia Cardíaca
Existe un fenómeno conocido como la "paradoja de la obesidad" en la insuficiencia cardíaca, que sugiere que, en ciertos contextos, los pacientes con sobrepeso u obesidad pueden presentar una mejor supervivencia en comparación con aquellos de peso normal. Esta aparente protección se ha observado en seguimientos post-evento coronario, intervención coronaria, insuficiencia renal terminal, en pacientes de edad avanzada, en algunas neoplasias terminales y en pacientes con insuficiencia cardíaca crónica.
Se postulan diversas explicaciones para esta paradoja:
- Concentraciones reducidas de péptido natriurético (PN): Los pacientes obesos con IC a menudo presentan menores niveles de PN, posiblemente debido a un aumento en la expresión del Receptor Depurador de Péptidos Natriuréticos (NPR-c) por el tejido adiposo.
- Papel de las adiponectinas: Estos valores, junto con concentraciones séricas de colesterol elevadas, podrían ser beneficiosos y estar asociados a un mejor pronóstico en pacientes con IMC elevado.
- Menores niveles de factor de necrosis tumoral alfa (TNF-α): Esta citoquina proinflamatoria, cuyos niveles están elevados en pacientes con IC, se encuentra disminuida en pacientes obesos en comparación con los normopeso.
Sin embargo, es crucial destacar que la asociación de variables no implica causalidad. Factores como la pérdida de masa muscular y la caquexia, características de estadios avanzados de IC, pueden ser confusores potenciales en estos estudios.
Evidencia Clínica sobre la Paradoja de la Obesidad
Múltiples estudios han investigado la relación entre el IMC y la mortalidad en pacientes con insuficiencia cardíaca:
- El estudio de Horwich (2001) fue pionero en alertar sobre este fenómeno, analizando pacientes con IC estadio III-IV.
- El estudio DIG analizó retrospectivamente a más de 7,000 pacientes con IC crónica estable, encontrando mayor mortalidad en el grupo de peso normal en comparación con los pacientes con sobrepeso y obesos.
- Investigaciones como la del Registro Nacional de Insuficiencia Cardíaca Argentino (GESICA) y metaanálisis como el de Oreopoulos han corroborado que el sobrepeso y la obesidad se asocian con un menor riesgo de mortalidad.
- El estudio ARIC proporcionó evidencia prospectiva, mostrando que ser obeso se asociaba con una mejor supervivencia en pacientes con IC crónica.
- El estudio japonés de Takiguchi midió el impacto real del IMC en la mortalidad por todas las causas en pacientes hospitalizados por IC, concluyendo que un IMC por encima de 25 kg/m² se relacionaba con menor mortalidad.
- Un análisis prospectivo de 6,142 pacientes de múltiples cohortes (estudio de Ravi Shah y otros) observó que la supervivencia a 30 días y al año era mayor en obesos, seguido por pacientes con sobrepeso.
- El estudio de Littnerova y otros encontró mayor mortalidad a 30 días en el grupo de normopeso.
- El metaanálisis de Sharma concluyó que el mayor riesgo de mortalidad cardiovascular y hospitalizaciones se encontraba en el subgrupo de IMC < 20 kg/m², y la mejor supervivencia en pacientes con sobrepeso.
Estos hallazgos sugieren que, si bien el exceso de peso puede ser un factor de riesgo para desarrollar IC, en pacientes ya diagnosticados, un IMC más elevado podría estar asociado con un mejor pronóstico en ciertos escenarios. Sin embargo, la discusión sobre la paradoja de la obesidad debe centrarse en soluciones prácticas e individualizadas, y no debe eclipsar la importancia del control de factores de riesgo como la presión arterial, la dislipidemia y la promoción de un estilo de vida saludable.
Edema: Definición y Mecanismos
El edema se define como la inflamación de los tejidos blandos secundaria a la acumulación de líquido intersticial. Este líquido es predominantemente agua, pero puede contener proteínas y células en casos de infección u obstrucción linfática. El edema puede ser generalizado o localizado.
Fisiopatología del Edema
El edema resulta de un desequilibrio en el movimiento de líquidos entre el espacio intravascular y el intersticial, o de una eliminación deficiente por el sistema linfático. Los mecanismos principales incluyen:
- Aumento de la presión hidrostática capilar: Común en la insuficiencia cardíaca.
- Disminución de la presión oncótica del plasma: Observada en el síndrome nefrótico, insuficiencia hepática o desnutrición.
- Aumento de la permeabilidad capilar: Causado por infecciones o toxinas.
- Obstrucción del sistema linfático: Impide el drenaje adecuado de proteínas y líquidos del intersticio.
La retención de sodio, a menudo activada por la disminución del volumen intravascular, juega un papel crucial en la acumulación de líquido y la exacerbación del edema.
Etiología del Edema
- Edema generalizado: Causas frecuentes incluyen insuficiencia cardíaca, insuficiencia hepática y nefropatías (especialmente síndrome nefrótico).
- Edema localizado: Las causas más comunes son trombosis venosa profunda, obstrucción venosa, infección, angioedema y obstrucción linfática.
Evaluación y Tratamiento del Edema
La evaluación del edema se basa en una anamnesis detallada (localización, duración, síntomas asociados) y un examen físico minucioso (inspección, palpación, auscultación). Ciertos hallazgos como el inicio súbito, dolor significativo, disnea o fiebre pueden indicar causas más graves.
Estudios Complementarios
En casos de edema generalizado, se suelen solicitar análisis de sangre (hemograma, electrolitos, función renal y hepática, BNP) y análisis de orina. La ecografía puede ser útil para evaluar el estado hídrico y la función cardíaca, o para descartar obstrucción venosa en edemas localizados.
Tratamiento del Edema
El tratamiento se enfoca en abordar la causa subyacente. En pacientes con retención de sodio, la restricción de sodio en la dieta es fundamental. Los diuréticos (de asa o tiazídicos) son comúnmente utilizados para promover la eliminación de líquidos. Los inhibidores del cotransportador 2 de sodio-glucosa (SGLT2) han mostrado beneficios en la insuficiencia cardíaca y el síndrome nefrótico, induciendo diuresis sin afectar significativamente los electrolitos séricos.
Avances Recientes: Semaglutida en la Insuficiencia Cardíaca con Fracción de Eyección Preservada y Obesidad
Estudios recientes han demostrado el potencial de fármacos antiobesidad en el manejo de la insuficiencia cardíaca, particularmente en la insuficiencia cardíaca con fracción de eyección preservada (IC-FEp) en pacientes obesos.
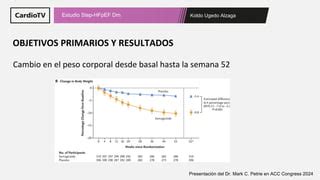
El ensayo STEP-HFpEF, un estudio aleatorizado, doble ciego y controlado con placebo, evaluó el efecto de la semaglutida en pacientes con IC-FEp y obesidad. Los resultados fueron notables:
- Mejoras significativas en los síntomas y limitaciones físicas (evaluados por el KCCQ-CSS).
- Mayor pérdida de peso en comparación con el placebo.
- Mejora en la distancia recorrida en el test de 6 minutos (evaluación de la capacidad de ejercicio).
- Reducción de los niveles de inflamación (PCR).
- Menos eventos adversos graves en comparación con el placebo.
Estos hallazgos sugieren que la semaglutida, al dirigirse específicamente a la obesidad, puede mejorar significativamente la calidad de vida y el pronóstico en pacientes con IC-FEp, un grupo de pacientes con escasas opciones terapéuticas eficaces hasta ahora. La Dra. (nombre del investigador principal del estudio) destaca que "la magnitud de los beneficios que observamos es la mayor observada con cualquier agente en la ICFE-P, por lo que es probable que esto tenga un impacto significativo en la práctica clínica".
Por su parte, el Dr. Alejandro Recio, presidente de la Asociación de Insuficiencia Cardíaca de la SEC, subraya que "este estudio ha demostrado cómo la semaglutida, en pacientes obesos, diabéticos y no diabéticos, con insuficiencia cardíaca con fracción de eyección preservada muy sintomáticos, es capaz de reducir el peso de estos, lo que se acompaña de una clara mejoría de la sintomatología, así como de los niveles de NT-proBNP".
La Dra. (nombre de la Dra.) del Grupo de Trabajo de Diabetes y Obesidad de la SEC, concluye que "este estudio refleja que aprender sobre obesidad en cardiología es una asignatura pendiente. La cardiología es una enfermedad muy compleja que va más allá de la pérdida de peso como bien nos ha enseñado este estudio con la disminución de marcadores inflamatorios y péptidos".