El tejido conectivo laxo, también conocido como tejido areolar o tejido conjuntivo laxo, es un tipo de tejido fundamental y sumamente abundante en el organismo, originado a partir del mesénquima. Las células mesenquimales, de origen mesodérmico, son pluripotenciales y dan lugar a diversos tipos celulares, incluyendo los que componen el tejido conectivo, cartilaginoso, óseo y cordal.
Las fibras que componen el tejido conectivo laxo se encuentran entrelazadas de manera dispersa en el espacio intracelular, lo que le confiere una estructura flexible y de soporte.
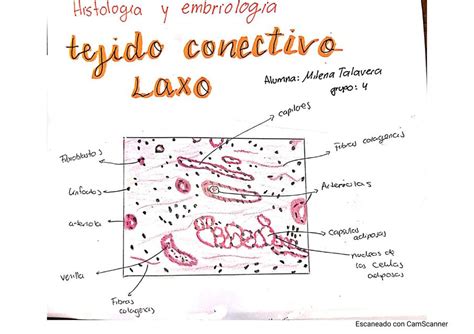
Tipos y Componentes del Tejido Conectivo Laxo
El tejido conectivo laxo se caracteriza por su alto contenido celular y la presencia de una matriz extracelular (MEC) compuesta por una cantidad moderada de sustancia fundamental y dos tipos principales de fibras proteicas: las fibras elásticas y reticulares. La sustancia fundamental, que ocupa un volumen considerable en comparación con las fibras, juega un papel crucial en la difusión de gases, nutrientes y desechos metabólicos entre las células y los vasos sanguíneos que nutren el tejido.
Tejido Conectivo Areolar
Este tipo de tejido es uno de los más distribuidos en el cuerpo. Contiene una variedad de tipos celulares, incluyendo fibroblastos, macrófagos, células plasmáticas, mastocitos y glóbulos blancos. Su composición de fibras incluye colágeno, elásticas y reticulares, y las sustancias principales que alberga son el ácido hialurónico y el condroitín sulfato.
Tejido Adiposo
Compuesto por adipocitos, células especializadas en el almacenamiento de triglicéridos, el tejido adiposo se encuentra frecuentemente asociado al tejido areolar. Actúa como un importante aislante térmico, previniendo la pérdida de calor corporal.
El tejido conectivo laxo se distingue por estar altamente vascularizado, lo que facilita el intercambio de sustancias y la respuesta inmune. Su función principal es actuar como soporte y alineador celular, rellenando y rodeando numerosos órganos, además de nutrirlos. Forma la dermis de la piel y se encuentra en el mesenterio que rodea el intestino.
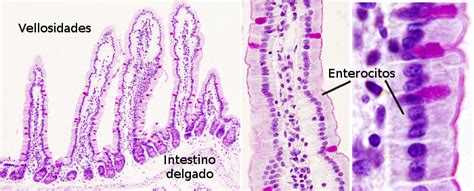
Rol del Tejido Conectivo en la Mucosa Intestinal
La diferenciación, arquitectura y función de la mucosa del tracto digestivo, especialmente la del intestino delgado, son el resultado de interacciones estrechas entre las células epiteliales y el tejido conectivo subyacente. Esta interacción es vital no solo para la organización morfológica normal de la mucosa intestinal, sino también para la maduración de los enterocitos, el desarrollo de sus actividades enzimáticas, el transporte de nutrientes y la reparación del epitelio tras la denudación de la superficie de las vellosidades.
Se postula que las alteraciones en las células del tejido conectivo, particularmente los miofibroblastos, así como en los mecanismos mencionados, participan en la patogénesis de diversas enfermedades gastrointestinales, incluyendo la enfermedad celíaca.
La Membrana Basal: Interfase entre Epitelio y Tejido Conectivo
La membrana basal es una estructura laminar delgada situada inmediatamente debajo de los epitelios, uniéndolos al tejido conectivo subyacente. En el intestino delgado, esta estructura tiene aproximadamente 100 nm de espesor y está separada de los enterocitos por un espacio poco denso. Sigue de cerca el contorno de la base de las células epiteliales.
Inicialmente se creía que su función principal era el soporte mecánico y la regulación del paso molecular. Sin embargo, investigaciones recientes indican que la membrana basal es dinámica y responde a requerimientos funcionales, como se observa en las brechas que se forman durante el tránsito de quilomicrones.
Los componentes principales de la membrana basal identificados incluyen el colágeno tipo IV, la laminina, el nidógeno-entactina, la fibronectina y diversos proteoglicanos. Estas moléculas se unen espontáneamente mediante enlaces covalentes, formando mallas con "poros" que regulan el paso molecular y permiten la adaptación a las necesidades funcionales de la mucosa. Su síntesis requiere la secreción coordinada de sus componentes por enterocitos y miofibroblastos.
La membrana basal actúa como un soporte flexible para el epitelio intestinal, creando un compartimento que lo separa de la matriz conectiva. Además, genera señales que regulan la organización, diferenciación y funcionamiento de los enterocitos, y modula el contacto de moléculas exógenas con el sistema inmune local, influyendo en la inmunidad digestiva.
La Matriz Extracelular (MEC) del Tejido Conectivo
La MEC es sintetizada por los miofibroblastos y está compuesta por colágeno tipo I, glicoproteínas y proteoglicanos, similares a los de la membrana basal. La composición específica de la MEC varía según el órgano, y en las mucosas, contribuye a la organización tanto de las células del tejido conectivo como de las epiteliales.
Las proteínas de la MEC son reconocidas por las integrinas, facilitando las respuestas de las células epiteliales a señales provenientes del tejido conectivo. Diversos factores de crecimiento se unen a la MEC, ejerciendo un papel regulador en la proliferación, migración y diferenciación del epitelio.
La MEC está en constante remodelación, con un equilibrio entre su síntesis y degradación. En la mucosa intestinal, la degradación es mediada por enzimas como las metaloproteinasas (MMP 1, MMP 2, MMP 3), producidas por miofibroblastos y macrófagos. La acción de estas enzimas es regulada por inhibidores específicos de origen tisular (TIMP).
Se ha postulado que un aumento en la actividad de estas metaloproteinasas en los miofibroblastos subepiteliales podría explicar el acortamiento de las vellosidades y la elongación de las criptas observadas en ciertas patologías de la mucosa intestinal.
Los Miofibroblastos
Los miofibroblastos (MF) son un tipo de fibroblastos que expresan a-actina de músculo liso en su citoplasma, siendo este su marcador distintivo. Sintetizan también otras proteínas como vimentina, desmina y laminina. Aunque los fibroblastos parecen originarse de células madre comunes, los MF de distintos órganos presentan características funcionales diferentes.
En el intestino delgado, los MF forman una malla inmediatamente debajo de la membrana basal del epitelio, unidos entre sí por uniones gap y zonulae adherentes, conformando un sincicio que facilita la difusión de estímulos. La malla de MF es más densa alrededor de las criptas y más abierta en las vellosidades.
Estos fibroblastos especializados establecen contactos con terminales nerviosos y poseen receptores para moléculas colinérgicas, integrando su capacidad contráctil con la inervación autónoma de la mucosa intestinal. Esta contracción, junto con las fibras musculares lisas del eje de las vellosidades, puede ser responsable del acortamiento rítmico de estas estructuras, facilitando la movilización de nutrientes absorbidos.
Al microscopio electrónico, los MF subepiteliales se caracterizan por numerosas cavéolas en su membrana plasmática, indicativas del intercambio molecular con la matriz y células vecinas.
Papel de los Miofibroblastos en el Desarrollo y Reparación Epitelial
El desarrollo intestinal es el resultado de la organogénesis, donde interactúan tejidos endodérmicos y mesenquimáticos, y de la diferenciación continua de células madre epiteliales. Los MF del corion intestinal, con diferentes características funcionales, dirigen la morfogénesis del epitelio del intestino delgado.
Factores de crecimiento como el TGF-β1 inducen la diferenciación de fibroblastos en MF y, al mismo tiempo, inhiben su proliferación. Por el contrario, otros fibroblastos son estimulados a proliferar por IL-2. El co-cultivo de endodermo fetal con fibroblastos indiferenciados da lugar a criptas profundas, mientras que el co-cultivo con MF diferenciados promueve la formación de vellosidades maduras y la diferenciación de enterocitos, células caliciformes y células enteroendocrinas.
Los MF secretan laminina y colágeno tipo IV, y el factor de crecimiento de los hepatocitos (HGF), sintetizado por los MF, estimula la proliferación de células epiteliales intestinales, mientras que el TGF-β1 promueve su diferenciación.
El cáncer y la diferenciación celular en el epitelio intestinal | HHMI BioInteractive Video
Células del Tejido Conectivo
El tejido conectivo laxo alberga una población celular diversa y funcionalmente activa:
- Fibroblastos: Son las células más numerosas, responsables de sintetizar las fibras (elásticas, reticulares, colágenas) y la sustancia fundamental. En estado de reposo, sus núcleos son alargados y condensados, con citoplasma pálido. Durante la reparación de heridas o crecimiento activo, se activan, aumentando su tamaño, basofilia citoplasmática y prominencia del retículo endoplasmático rugoso y aparato de Golgi.
- Miofibroblastos: Un tipo específico de fibroblastos activados con características de músculo liso. Exhiben fascículos de actina y cuerpos densos, y se comunican entre sí mediante uniones en hendidura. Son cruciales en la reparación tisular.
- Macrófagos: Derivados de monocitos, son células fagocíticas que protegen el tejido al ingerir patógenos y detritos celulares. Se identifican por su núcleo arriñonado y abundantes lisosomas. En microscopía electrónica, presentan pseudópodos y heterocromatina agrupada. Los macrófagos transitorios ingresan al tejido en respuesta a daño o inflamación.
- Mastocitos: Originados en la médula ósea, maduran en el tejido conectivo y desarrollan gránulos que contienen mediadores vasoactivos como histamina y leucotrienos. Son clave en la respuesta inmune y reacciones alérgicas. Se presentan como células grandes y ovoides con citoplasma repleto de gránulos basófilos.
- Adipocitos: Células especializadas en el almacenamiento de lípidos (triglicéridos). Pueden estar aislados o agruparse para formar tejido adiposo. El tejido adiposo blanco, predominante en adultos, forma una capa subcutánea aislante. Los adipocitos son células grandes con una gran gota lipídica que comprime el núcleo.
- Células Madre Mesenquimales: Un tipo específico de células madre adultas ubicadas en nichos determinados dentro del tejido conectivo laxo.
La Sustancia Fundamental
La sustancia fundamental es un gel viscoso y transparente, rico en agua, que ocupa la mayor parte del tejido conectivo laxo y le confiere su consistencia flexible. Está compuesta por proteoglicanos (complejos de carbohidratos llamados glucosaminoglucanos o GAG) y glicoproteínas.
Los GAG, como el hialuronano (ácido hialurónico), son cadenas largas de polisacáridos que atraen agua debido a su carga negativa, otorgando a la sustancia fundamental una consistencia similar a un gel. Las glicoproteínas, como la fibronectina y la fibrilina, estabilizan la MEC, unen sus componentes y facilitan la adhesión celular. La fibronectina, además, regula la deposición y orientación de las fibras de colágeno.
Fibras del Tejido Conectivo
- Fibras Reticulares: Compuestas por colágeno tipo III, son más delgadas, ramificadas y contienen más grupos de azúcar que el colágeno tipo I. Forman una malla delicada que soporta las células y proporciona resistencia mecánica inicial, siendo importantes en la cicatrización de heridas.
- Fibras Elásticas: Compuestas principalmente por elastina, son estructuras finas y ramificadas que forman una red tridimensional entrelazada con las fibras de colágeno. Permiten la elasticidad del tejido y evitan el desgarro por estiramiento excesivo.
Relevancia Clínica del Tejido Conectivo Laxo
El tejido conectivo laxo es el sitio principal de reacciones inflamatorias e inmunes. Cuando patógenos penetran la piel, son interceptados en este tejido por el sistema inmunológico. La inflamación es una respuesta celular y tisular que elimina agentes dañinos y limpia el tejido muerto, seguida por la reparación.
La reparación del tejido, iniciada por la proliferación y diferenciación de células mesenquimales en fibroblastos y miofibroblastos, implica la secreción de nueva MEC para llenar el área lesionada. Posteriormente, ocurre una remodelación para optimizar la fuerza del colágeno.
En el contexto del cáncer, la invasión de la lámina propia (tejido conectivo subyacente al epitelio) es un factor crucial para determinar el estadio y pronóstico de varios tipos de carcinoma. Por ejemplo, el cáncer urogenital se considera no invasivo hasta que el tumor penetra la lámina propia; una vez superada esta barrera, el cáncer se clasifica como invasivo.