La investigación en el campo de los trastornos alimentarios ha revelado conexiones sorprendentes entre condiciones aparentemente opuestas, como la anorexia nerviosa y la obesidad. Un estudio liderado por Fernando Fernández-Aranda, del Instituto de Investigación Biomédica de Bellvitge (IDIBELL) y la Universidad de Barcelona, junto con el CIBER de Fisiopatología de la Obesidad y la Nutrición (CIBEROBN), sugiere que pacientes con extremos de peso, tanto anoréxicos como obesos, comparten ciertas correlaciones neurobiológicas. Estas se relacionan con las vías de la recompensa y los circuitos neuronales vinculados a la alimentación.
La identificación de características comunes en trastornos alimentarios y obesidad, tales como el consumo excesivo de alimentos altamente apetecibles, la relación con emociones negativas y la restricción dietética, ha llevado a modelar estas condiciones como manifestaciones de una adicción a ciertos alimentos. Los grupos con condiciones extremas de peso (CEP) pueden compartir factores de riesgo biológicos y fenotipos neurocognitivos. Entre estos se incluye la disfunción ejecutiva, que se caracteriza fundamentalmente por alteraciones en la capacidad de tomar decisiones, inhibir respuestas inadecuadas y demostrar flexibilidad cognitiva.
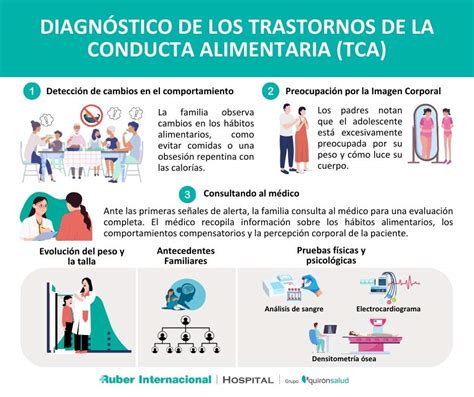
Características Comunes y Disfunción Ejecutiva
El objetivo principal de este estudio fue investigar la existencia de un patrón común de disfunción ejecutiva en estos grupos. Para ello, se compararon pacientes con anorexia nerviosa, obesidad y sujetos de control. Los estudios de neuroimagen indican que las alteraciones en los circuitos de la dopamina están implicadas tanto en algunos comportamientos alimentarios como en el abuso de drogas.
Según los autores del estudio, el comer en exceso puede ser una señal de una disparidad entre los circuitos relacionados con la motivación y la recompensa (comportamiento) y aquellos implicados en la respuesta de inhibición. En sujetos vulnerables, la ingesta de grandes cantidades de alimentos puede perturbar el equilibrio entre estos circuitos. Esto aumenta el valor de refuerzo de la alimentación y disminuye la actividad de los circuitos de control e inhibición, lo que podría derivar en un comportamiento impulsivo y una ingesta alimentaria compulsiva.
Los participantes del estudio fueron mujeres de entre 18 y 60 años. Los hallazgos sugieren que los sujetos con condiciones extremas de peso exhiben un patrón ejecutivo similar, lo cual podría desempeñar un papel en el desarrollo y mantenimiento de estos trastornos. Específicamente, la anorexia nerviosa se asocia con alteraciones atencionales y en el funcionamiento ejecutivo, principalmente en la toma de decisiones. Por otro lado, se ha observado una elevada impulsividad en sujetos obesos, lo que corrobora un perfil ejecutivo disfuncional en la obesidad.
El estudio propuso examinar si estos grupos de pacientes, desde la anorexia nerviosa hasta la obesidad, presentan un perfil similar de disfunción ejecutiva. Los investigadores sospechaban que ambos grupos clínicos compartirían perfiles ejecutivos parecidos, aunque la disfunción podría manifestarse de manera diferente en cada uno. Fernando Fernández-Aranda destacó que este es el primer estudio en comparar el perfil de las funciones ejecutivas de grupos con condiciones extremas de peso utilizando medidas validadas de toma de decisiones, inhibición de respuesta e impulsividad.
Resultados y Perfiles Ejecutivos
Los resultados del estudio revelaron un patrón similar en los dominios ejecutivos evaluados mediante tareas neuropsicológicas. Las diferencias más notables se encontraron en la flexibilidad cognitiva y la toma de decisiones, áreas en las que tanto las pacientes anoréxicas como las obesas mostraron dificultades significativas. "De este modo, se refuerza la hipótesis de que la capacidad de toma de decisiones se ve afectada en estos pacientes", afirmó Fernández-Aranda.
El rendimiento de los sujetos obesos en estas áreas podría estar asociado a un elevado nivel de impulsividad. Se ha establecido que los sujetos impulsivos presentan limitaciones en el aprendizaje de asociaciones adecuadas entre recompensa y castigo. Como consecuencia, estos individuos tienen una capacidad reducida para retrasar la gratificación, manifestando una impulsividad caracterizada por el consumo excesivo de alimentos y el aumento de peso.
Estos hallazgos subrayan la importancia de un adecuado funcionamiento ejecutivo para el control de la conducta alimentaria, tanto en la anorexia nerviosa como en la obesidad. La disfunción ejecutiva, que incluye déficits en la toma de decisiones, la inhibición de respuesta y la flexibilidad cognitiva, parece ser un factor común en condiciones extremas de peso.
Obesidad: Una Enfermedad Crónica y Multifactorial
La obesidad es una enfermedad crónica con múltiples causas, cuya etiopatogenia se basa en un desequilibrio entre la ingesta y el gasto energético. Factores sociales, psiquiátricos y psicológicos influyen en un patrón de ingesta alterado, donde los trastornos de alimentación juegan un papel importante. Los trastornos de alimentación más frecuentemente asociados a la obesidad incluyen los no especificados, el trastorno por atracones, el síndrome del comedor nocturno y la bulimia nerviosa.
La prevalencia de obesidad y sobrepeso ha aumentado de forma alarmante, siendo descrita por la Organización Mundial de la Salud como la epidemia del siglo XXI. Estas patologías incrementan el riesgo de enfermedades cardiovasculares, diabetes y cáncer, cada vez a edades más tempranas. En España, la prevalencia de obesidad y sobrepeso en la población adulta es del 15,5% y 39,6%, respectivamente, con una mayor incidencia en mujeres. La obesidad infanto-juvenil también presenta cifras preocupantes.
La obesidad, caracterizada por un aumento de grasa corporal y peso, es provocada por un balance energético positivo, relacionado con el deterioro de hábitos alimentarios y el sedentarismo. Aspectos psicosociales también la consideran una alteración de los hábitos alimentarios y otras conductas. Se ha propuesto un continuo anorexia nerviosa-obesidad, donde muchos pacientes con trastornos de la conducta alimentaria (TCA) pueden transitar a lo largo de los años. De hecho, más de la mitad de los pacientes con anorexia desarrollan síntomas bulímicos, y muchos sujetos con bulimia refieren antecedentes de anorexia.
La obesidad como problema de salud pública
Trastornos de la Conducta Alimentaria (TCA) Asociados a la Obesidad
Los trastornos de la conducta alimentaria se caracterizan por una sobreevaluación del peso y la forma corporal, donde la percepción del desempeño social del individuo se basa, en gran medida, en estas variables. Existe una alteración persistente en la forma de alimentarse y en el manejo del control del peso, que impacta negativamente la salud física, psicológica y social.
Anorexia Nerviosa
La anorexia nerviosa tiene una prevalencia general menor al 1%, con alta morbilidad y mortalidad. Se inicia generalmente en la adolescencia y afecta mayoritariamente a mujeres, con factores genéticos y de personalidad relacionados a su desarrollo. El objetivo de las pacientes es bajar de peso mediante una restricción severa de la comida, impulsada por un intenso miedo a engordar. Si bien comienza con restricción calórica, más del 50% de los casos desarrollan atracones y conductas de purga. La enfermedad es crónica, con una mortalidad del 5% al 10%. Aproximadamente la mitad de los pacientes se recuperan, un 25% cronifican y otro 25% presenta síntomas residuales. Dado su carácter restrictivo, la anorexia nerviosa no se asocia directamente con el desarrollo de obesidad.
Bulimia Nerviosa
La bulimia nerviosa se caracteriza por episodios de atracones de comida, seguidos de conductas compensatorias para evitar el aumento de peso, como vómitos, uso de laxantes, o ejercicio físico excesivo. A diferencia del trastorno por atracones, la bulimia nerviosa sí presenta estas conductas compensatorias. Su prevalencia es del 2% al 3% en la población general. Factores de riesgo incluyen actividades que centran la importancia en el peso, baja autoestima, historia de abuso y dificultades en el control de impulsos. Los pacientes con bulimia suelen tener un peso normal o elevado, y a pesar de las conductas purgativas, la cantidad de calorías no expulsadas puede llevar al aumento de peso.
Trastornos de Alimentación No Especificados (TANE)
Los trastornos de alimentación no especificados son predominantes en pacientes obesos, aunque también pueden presentarse en personas de peso normal. Estos trastornos no cumplen los criterios diagnósticos para anorexia nerviosa ni bulimia nerviosa y abarcan una amplia variedad de presentaciones. En esta categoría se observa una mayor frecuencia de población con sobrepeso y obesidad. Los desórdenes más comunes asociados a la obesidad en esta categoría son el trastorno por atracones y el síndrome del comedor nocturno.
Trastorno por Atracones
El trastorno por atracones se define por la ingesta de un gran volumen de comida en un período determinado, acompañada de una sensación de pérdida de control. Los atracones pueden ocurrir en varios TCA, pero en el trastorno por atracones se especifica una frecuencia mínima de episodios por semana. Su prevalencia en la población general es del 2% al 5%, pero puede alcanzar el 35% en pacientes que consultan a programas de pérdida de peso. Los pacientes con este trastorno presentan mayor grado de obesidad, mayor psicopatología asociada y un inicio más temprano de la obesidad y las dietas.
Síndrome del Comedor Nocturno
El síndrome del comedor nocturno se caracteriza por un patrón de ingesta predominante por la tarde/noche, que altera el ciclo normal de sueño. Los pacientes ingieren una cantidad importante de las calorías diarias después de la última comida, con despertares nocturnos y anorexia matinal. No hay episodios de atracones, sino ingestas de moderado contenido calórico. Este síndrome se asocia a sobrepeso y obesidad, siendo más frecuente en pacientes que buscan tratamiento para bajar de peso (hasta un 10% de prevalencia). Su presencia puede influir en la resistencia a la pérdida de peso y en peores resultados en los intentos de reducción de peso.
La Debate sobre la Obesidad: ¿Enfermedad o Trastorno?
Existe un debate sobre si la obesidad debe ser categorizada como una enfermedad o un trastorno. El concepto biopsicosocial sugiere una interrelación de factores genéticos (bio), diferencias individuales de conducta (psico) y factores estructurales (social). Sin embargo, la obesidad no presenta una patología de tejidos que conduzca a un exceso de adiposidad por una función endógena anormal. Argumentos como que la obesidad es un factor de riesgo para otras enfermedades no la convierten en una enfermedad en sí misma, ya que un factor de riesgo no garantiza la enfermedad.
La obesidad obedece a diversas causas, algunas con alto peso endógeno (como Prader-Willi o hipotiroidismo) y otras con alto peso exógeno (como ciertos psicofármacos). Por lo tanto, la obesidad es más bien una manifestación fenotípica de diferentes causas, una consecuencia de una sobreingesta de alimentos y adaptaciones en el gasto energético. No se considera un trastorno de conducta alimentaria (TCA) porque no hay problemas neuropsicológicos o de control de la conducta suficientes para clasificarla como tal; el sobrepeso no implica necesariamente un problema en la función psicológica, afectiva, perceptiva o conductual. Los criterios de significación clínica para el diagnóstico psicopatológico tampoco se cumplen, ya que la conducta alimentaria no interfiere severamente con la vida de la persona ni genera necesariamente problemas psicosociales.
La obesidad es el resultado de biologías vulnerables a la sensibilización de la ingesta y neuroadaptaciones para la conservación del gasto, expuestas a un ambiente obesogénico y a ciertos rasgos neurocognitivos y de personalidad que dificultan el control de la ingesta. No es una mera enfermedad biológica, ni un problema ambiental, ni simplemente "falta de voluntad".

Conclusiones sobre la Interconexión Anorexia-Obesidad
La investigación evidencia que condiciones extremas de peso, como la anorexia nerviosa y la obesidad, comparten factores de riesgo biológicos y fenotipos neurocognitivos, destacando la disfunción ejecutiva como un elemento común. Las alteraciones en la capacidad de tomar decisiones, inhibir respuestas y la flexibilidad cognitiva son cruciales en el desarrollo y mantenimiento de estos trastornos. La impulsividad, especialmente en sujetos obesos, juega un papel significativo en la dificultad para controlar la ingesta y retrasar la gratificación.
Si bien la anorexia nerviosa se asocia a la restricción severa y no conduce directamente a la obesidad, la bulimia nerviosa y los trastornos de alimentación no especificados, como el trastorno por atracones y el síndrome del comedor nocturno, están frecuentemente ligados a la obesidad. Estos trastornos implican patrones de alimentación alterados y, en muchos casos, una compleja interacción de factores biológicos, psicológicos y sociales. La comprensión de estas interconexiones es fundamental para abordar de manera efectiva la complejidad de los trastornos alimentarios y la obesidad.