Los procedimientos bariátricos, tanto endoscópicos como quirúrgicos tradicionales, representan intervenciones fundamentales en la lucha contra la obesidad, una epidemia global asociada a múltiples comorbilidades graves. La elección del tratamiento más adecuado para cada paciente es una decisión compleja que debe basarse en una evaluación exhaustiva de factores como la severidad de la obesidad, los riesgos inherentes a cada procedimiento, la disponibilidad de recursos médicos y las necesidades individuales del paciente. Ambos enfoques ofrecen soluciones efectivas, pero es crucial adaptar la estrategia terapéutica para optimizar los resultados y minimizar las complicaciones a largo plazo.

Procedimientos Endoscópicos Bariátricos
Los procedimientos endoscópicos bariátricos se caracterizan por ser menos invasivos, lo que generalmente se traduce en una recuperación más rápida y menores riesgos inmediatos en comparación con la cirugía tradicional. Si bien su efectividad a largo plazo puede ser inferior y en algunos casos requerir reintervenciones, representan una opción valiosa para un subgrupo de pacientes.
Balón Intragástrico
El balón intragástrico es un dispositivo de silicona que se inserta en el estómago mediante endoscopia y se llena con una solución salina o aire. Su propósito es ocupar espacio en el estómago, reduciendo así la capacidad de ingesta de alimentos. Existen diferentes tipos, incluyendo balones ajustables y no ajustables. El procedimiento de inserción se realiza bajo sedación y dura aproximadamente entre 20 y 30 minutos. Los balones suelen permanecer en el estómago entre 6 y 12 meses, y su extracción también se lleva a cabo por vía endoscópica. Estudios han demostrado que este método puede lograr una pérdida de peso promedio del 10% al 15% del peso corporal total en los primeros seis meses, aunque su efectividad depende en gran medida del cumplimiento dietético y del seguimiento médico posterior.
La frecuencia de uso del balón intragástrico es elevada en Europa, América Latina y Asia, y su utilización ha crecido en los Estados Unidos tras la aprobación de dispositivos específicos por la FDA. Se considera una opción para pacientes con un índice de masa corporal (IMC) moderado que no son candidatos ideales para la cirugía bariátrica.
Sutura Endoscópica
La sutura endoscópica es una técnica mínimamente invasiva que emplea un dispositivo especializado, como el sistema Apollo OverStitch®, para realizar suturas dentro del estómago. El objetivo es reducir su tamaño y modificar su forma, imitando los efectos de la manga gástrica. Este procedimiento se realiza por vía endoscópica, sin incisiones externas, y generalmente se enfoca en crear pliegues en la pared gástrica para disminuir su volumen. El tiempo de intervención puede variar entre 60 y 90 minutos. La sutura endoscópica es reversible y puede repetirse si es necesario. La evidencia científica sugiere que puede inducir una pérdida de peso del 15% al 20% del peso corporal total en el primer año, con un perfil de seguridad favorable y bajas tasas de complicaciones graves. Su uso está aumentando en centros especializados en Europa y América del Norte, y también es una opción en América Latina.
Pliegue Gástrico Endoscópico
El pliegue gástrico endoscópico es otro procedimiento que utiliza endoscopia avanzada para crear pliegues en la pared del estómago, reduciendo así su capacidad. A diferencia de la sutura endoscópica, esta técnica puede emplear dispositivos específicos para la formación de pliegues sin necesidad de cortar tejido. El procedimiento dura entre 60 y 90 minutos bajo sedación profunda. Los resultados de estudios preliminares indican una pérdida de peso moderada, comparable a la sutura endoscópica, con buenos resultados a corto plazo. Sin embargo, al ser un procedimiento relativamente nuevo, se requiere más investigación para evaluar su eficacia y seguridad a largo plazo. Su popularidad está creciendo en clínicas especializadas en Europa y Asia, con un uso limitado pero en aumento en los Estados Unidos.
Eficacia y Mantenimiento de la Pérdida de Peso en Procedimientos Endoscópicos
Los procedimientos endoscópicos bariátricos han demostrado una pérdida de peso moderada a corto plazo. El balón intragástrico puede resultar en una pérdida del 10-15% del peso corporal total en seis meses, mientras que la sutura y el pliegue gástrico endoscópico han reportado pérdidas del 15-20% a los 12 meses. No obstante, los resultados a largo plazo pueden variar considerablemente, dependiendo del procedimiento específico y del compromiso del paciente con las recomendaciones postoperatorias. Si bien algunos estudios muestran mantenimiento del peso, otros señalan una recuperación parcial en ciertos pacientes.
Mejora de Comorbilidades con Procedimientos Endoscópicos
Estos métodos también contribuyen a la mejora de comorbilidades asociadas a la obesidad, como la resistencia a la insulina, el control de la diabetes tipo 2, la hipertensión y la apnea del sueño. Sin embargo, la magnitud de estos beneficios suele ser menor en comparación con la cirugía bariátrica tradicional, especialmente en casos de obesidad severa.
Seguridad y Complicaciones de los Procedimientos Endoscópicos
En general, los procedimientos endoscópicos son bien tolerados, con tasas de complicaciones graves relativamente bajas. Los riesgos inmediatos incluyen perforación gástrica, sangrado y náuseas severas, aunque son poco frecuentes. A largo plazo, pueden surgir complicaciones como la migración del balón intragástrico o la necesidad de reintervenciones, especialmente con métodos menos invasivos. Las tasas de reintervención oscilan entre el 5% y el 15%, dependiendo del procedimiento y del seguimiento clínico.
Cirugía Bariátrica Tradicional
La cirugía bariátrica tradicional, aunque más invasiva, ofrece una alta eficacia para la pérdida de peso a largo plazo y una mejora significativa en las comorbilidades. Sin embargo, conlleva mayores riesgos de complicaciones graves y deficiencias nutricionales.
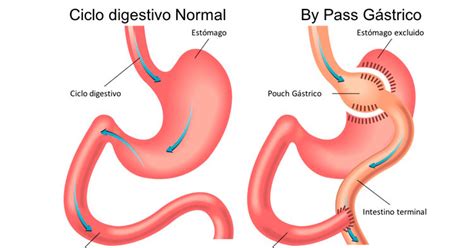
Bypass Gástrico
El bypass gástrico en Y de Roux es uno de los procedimientos bariátricos más comunes y efectivos. Consiste en crear una pequeña bolsa gástrica y conectarla directamente a la parte media del intestino delgado, desviando así una porción significativa del estómago y el duodeno. Este método combina restricción (por la reducción del tamaño del estómago) y malabsorción (por el acortamiento del tránsito intestinal). Ha demostrado una alta eficacia, logrando una pérdida del 60-70% del exceso de peso en 18-24 meses, con mejoras notables en diabetes tipo 2, hipertensión y apnea del sueño. No obstante, presenta riesgos quirúrgicos y complicaciones a largo plazo como deficiencias nutricionales y el síndrome de dumping. Es ampliamente utilizado en América del Norte y Europa, especialmente para pacientes con obesidad mórbida o comorbilidades severas.
Manga Gástrica
La manga gástrica (gastrectomía en manga) implica la resección quirúrgica de aproximadamente el 75-80% del estómago, dejando un tubo gástrico estrecho. Este procedimiento es primordialmente restrictivo, limitando la cantidad de alimentos ingeridos sin alterar significativamente la absorción de nutrientes. Ha ganado popularidad debido a su simplicidad técnica y buenos resultados iniciales en cuanto a pérdida de peso y mejora de comorbilidades. Sin embargo, existen preocupaciones sobre la posible reversibilidad de la pérdida de peso y la aparición de reflujo gastroesofágico. Es una opción común en todo el mundo, especialmente como procedimiento primario o como paso previo a otras cirugías bariátricas.
Eficacia y Mantenimiento de la Pérdida de Peso en Cirugía Tradicional
La cirugía bariátrica tradicional es altamente efectiva para la pérdida de peso a largo plazo. Procedimientos como el bypass gástrico y la manga gástrica logran una reducción significativa del exceso de peso corporal, que puede mantenerse durante años con un seguimiento adecuado y la adopción de un estilo de vida saludable. La pérdida de peso suele ser más pronunciada y sostenida en comparación con los métodos endoscópicos.
Mejora de Comorbilidades con Cirugía Tradicional
La cirugía bariátrica tradicional ofrece una mejora sustancial en comorbilidades relacionadas con la obesidad, incluyendo la remisión o mejora significativa de la diabetes tipo 2, hipertensión arterial, dislipidemia, apnea del sueño y dolor articular. Estos beneficios contribuyen a una mejora general de la salud y la calidad de vida de los pacientes.
Seguridad y Complicaciones de la Cirugía Tradicional
A pesar de su alta eficacia, la cirugía bariátrica tradicional conlleva riesgos quirúrgicos inherentes, como hemorragias, infecciones, fugas anastomóticas y tromboembolismo. Las complicaciones a largo plazo pueden incluir deficiencias nutricionales (anemia, deficiencia de vitamina B12, calcio, etc.), hernias internas, obstrucción intestinal y el síndrome de dumping. La selección cuidadosa del paciente y un manejo postoperatorio riguroso son esenciales para minimizar estos riesgos.
Comparación de Eficacia entre Procedimientos Endoscópicos y Quirúrgicos
La elección entre procedimientos endoscópicos y cirugía bariátrica tradicional depende de múltiples factores. Los métodos endoscópicos son menos invasivos y ofrecen una recuperación más rápida, pero generalmente logran una pérdida de peso menor y pueden requerir procedimientos adicionales a largo plazo. La cirugía tradicional, aunque más invasiva, proporciona una pérdida de peso más significativa y sostenida, con una mejoría más marcada de las comorbilidades en muchos casos. La decisión debe individualizarse, considerando el perfil del paciente, sus objetivos y los recursos disponibles.
Comparación de Seguridad y Complicaciones
En términos de seguridad, los procedimientos endoscópicos presentan menores riesgos inmediatos. Las complicaciones graves son raras y suelen ser manejables. La cirugía bariátrica tradicional, si bien es segura en centros especializados, conlleva un riesgo inherente de complicaciones perioperatorias y a largo plazo más significativas, como deficiencias nutricionales y el síndrome de dumping.
Comparación de Recuperación y Calidad de Vida
La recuperación tras procedimientos endoscópicos es considerablemente más rápida, permitiendo a los pacientes retomar sus actividades diarias en un corto período. La cirugía tradicional requiere un período de recuperación más prolongado. Ambos enfoques, cuando son exitosos, conducen a una mejora significativa en la calidad de vida, reduciendo las limitaciones físicas y psicológicas asociadas a la obesidad.
Costos y Accesibilidad
Los procedimientos endoscópicos pueden ser inicialmente más accesibles en términos de costos directos y disponibilidad, especialmente en regiones con acceso limitado a cirugía bariátrica avanzada. Sin embargo, la necesidad de reintervenciones o el manejo de complicaciones a largo plazo puede incrementar los costos totales. La cirugía bariátrica tradicional puede tener un costo inicial más elevado, pero a menudo ofrece resultados más duraderos, lo que podría traducirse en un mejor costo-efectividad a largo plazo, especialmente al considerar la mejora en las comorbilidades y la reducción de la dependencia de tratamientos médicos.
El Síndrome de Dumping y su Relación con la Cirugía Bariátrica
El síndrome de dumping, también conocido como síndrome de vaciamiento rápido, es una complicación que puede surgir tras cirugías gástricas, incluidas diversas formas de cirugía bariátrica. Ocurre cuando el contenido del estómago pasa al intestino delgado de forma acelerada, antes de ser completamente digerido. Esto puede desencadenar una serie de síntomas gastrointestinales y sistémicos.
¿Qué es el Síndrome de Dumping?
El síndrome de dumping se caracteriza por el paso excesivamente rápido del contenido gástrico al intestino delgado. Esta alteración puede ocurrir en dos fases: temprana (entre 30 y 45 minutos después de comer) y tardía (entre 2 y 4 horas después de comer). La fase temprana se asocia a la entrada masiva de material osmótico en el intestino, provocando un desplazamiento de fluidos y síntomas como hinchazón, náuseas, dolor abdominal, diarrea, mareos y palpitaciones. La fase tardía se relaciona con una liberación desproporcionada de insulina tras la rápida absorción de azúcares, lo que lleva a una hipoglucemia secundaria, manifestada por debilidad, sudoración, temblores y hambre repentina.
Causas y Factores de Riesgo
La principal causa del síndrome de dumping son las cirugías que alteran la anatomía y fisiología del estómago y del píloro, el esfínter que regula el paso de alimentos del estómago al intestino delgado. Esto incluye el bypass gástrico y la manga gástrica, donde se reduce el tamaño del estómago o se modifica el tránsito intestinal. Enfermedades gástricas severas, como el cáncer de estómago o úlceras graves, también pueden ser causas. Aunque menos común, puede estar asociado a trastornos nerviosos o metabólicos.
Síntomas del Síndrome de Dumping
Los síntomas de la fase temprana incluyen:
- Hinchazón abdominal.
- Náuseas y vómitos.
- Dolor abdominal tipo cólico o retortijón.
- Diarrea.
- Mareos y debilidad.
- Palpitaciones y taquicardia.
- Sudoración.
Los síntomas de la fase tardía pueden manifestarse como:
- Debilidad intensa.
- Sudoración profusa.
- Temblores.
- Sensación repentina de hambre.
- Confusión o irritabilidad.
La intensidad y frecuencia de los síntomas varían entre individuos y suelen estar vinculados a la composición de la comida, siendo más pronunciados tras la ingesta de carbohidratos simples.
Diagnóstico del Síndrome de Dumping
El diagnóstico se basa principalmente en la historia clínica del paciente, los síntomas relatados y los antecedentes quirúrgicos. El médico puede solicitar pruebas adicionales, como análisis de sangre para evaluar los niveles de glucosa, o pruebas de imagen como la endoscopia o una radiografía gástrica con bario, para valorar la estructura del estómago e intestino y descartar otras patologías.
Tratamiento y Prevención del Síndrome de Dumping
El manejo del síndrome de dumping se enfoca en aliviar los síntomas y prevenir su aparición mediante:
- Cambios en la dieta: Consumir comidas pequeñas y frecuentes (4-6 al día), espaciadas por 3-5 horas. Evitar o limitar drásticamente los azúcares simples (postres, bebidas azucaradas) y los carbohidratos refinados, prefiriendo carbohidratos complejos. Incrementar la ingesta de proteínas y grasas saludables para ralentizar el vaciamiento gástrico. Regular la ingesta de líquidos, tomándolos al menos 30 minutos antes o después de las comidas, y no durante. Aumentar el consumo de fibra.
- Hábitos alimentarios: Comer despacio, masticar bien los alimentos y evitar porciones grandes.
- Medicación: En casos persistentes, se pueden prescribir medicamentos que ralentizan el vaciamiento gástrico o regulan la glucosa en sangre.
- Cirugía (raramente): En situaciones graves y refractarias a otros tratamientos, se puede considerar una intervención quirúrgica para modificar la anatomía del tracto digestivo.
La prevención se centra en adoptar estos hábitos alimentarios y de estilo de vida desde el postoperatorio temprano, siguiendo las indicaciones del equipo médico y nutricional.
Síndrome de dumping
Impacto Psicológico y Calidad de Vida
Los síndromes post-gastrectomía, que incluyen las complicaciones tardías tras la resección gástrica, pueden tener un impacto negativo en la salud mental de los pacientes. La cirugía bariátrica, si bien mejora aspectos físicos, puede exacerbar o revelar problemas de salud mental preexistentes, como depresión y ansiedad. La evidencia sugiere que las intervenciones psicosociales, como la psicoterapia, la educación nutricional y el establecimiento de redes de apoyo familiar, son cruciales para mejorar la calidad de vida y el bienestar psicosocial.
Estudios han demostrado que los pacientes sometidos a cirugía bariátrica, incluida la gastrectomía, pueden tener un mayor riesgo de depresión postoperatoria y una persistencia en el tratamiento antidepresivo. La identificación temprana de síntomas psicológicos es fundamental para implementar intervenciones adecuadas. La terapia cognitivo-conductual (TCC), la terapia de reminiscencia y la enfermería narrativa han mostrado efectividad en la reducción de la ansiedad y la depresión.
La falta de pérdida de peso esperada después de un bypass gástrico también puede generar frustración, ansiedad y desánimo, afectando la motivación y el bienestar emocional. Un acompañamiento multidisciplinario, que incluya seguimiento psicológico, es esencial para abordar estos desafíos, fomentar la adherencia a hábitos saludables y mejorar la calidad de vida general del paciente.