La diabetes mellitus (DM) es un grupo de enfermedades metabólicas caracterizadas principalmente por niveles elevados y persistentes de glucosa en sangre, conocidos como hiperglucemia crónica. Esta condición surge de defectos en la producción de insulina, resistencia a su acción, aumento en la producción de glucosa por el cuerpo, o una combinación de estos factores.
La DM está intrínsecamente ligada a complicaciones en múltiples sistemas orgánicos. Entre las más evidentes se encuentran la retinopatía diabética, que puede conducir a la ceguera; la nefropatía diabética, con deterioro funcional progresivo de los riñones que puede requerir diálisis y trasplante; y la vasculopatía diabética, que afecta los vasos sanguíneos y puede resultar en la amputación de extremidades inferiores. También se asocia con enfermedad coronaria, infarto agudo de miocardio, y afectaciones cerebrales y de la irrigación intestinal. Sin embargo, las complicaciones más prevalentes afectan al sistema nervioso periférico y autónomo.
Los síntomas cardinales de la diabetes mellitus incluyen la poliuria (emisión excesiva de orina), la polifagia (aumento anormal de la necesidad de comer), la polidipsia (incremento de la sed) y la pérdida de peso sin causa aparente. A menudo, la combinación de estos tres síntomas (poliuria, polifagia y polidipsia) se conoce como la regla de las tres «P», utilizada para sospechar de diabetes mellitus tipo 2 o insulinorresistente, por ser los más comunes en la población. Es crucial destacar que no todas las personas con diabetes experimentan estos síntomas, especialmente en la diabetes tipo 2, que puede desarrollarse gradualmente a lo largo del tiempo.
El término "diabetes" para describir una enfermedad caracterizada por la eliminación de grandes cantidades de orina (poliuria) se remonta al siglo I, derivando del griego y significando "paso", en alusión al "paso de orina".
Clasificación y Tipos de Diabetes Mellitus
Actualmente, existen dos clasificaciones principales para la diabetes mellitus:
1. Clasificación de la Organización Mundial de la Salud (OMS)
Esta clasificación reconoce tres formas principales de diabetes mellitus:
- Diabetes Mellitus Tipo 1 (DM1): Caracterizada por la destrucción autoinmune de las células β del páncreas, lo que resulta en una deficiencia absoluta de insulina. Antiguamente conocida como diabetes insulino-dependiente o tipo I, diabetes de comienzo juvenil o infantojuvenil. No se produce insulina debido a la destrucción de las células β de los Islotes de Langerhans. La destrucción puede ocurrir rápidamente, especialmente en jóvenes, llevando a descompensaciones graves del metabolismo como la cetoacidosis. Es más frecuente en personas jóvenes (menores de 25 años) y, aunque un 10% de los casos no presentan marcadores de inmunidad (denominados "idiopáticos"), la causa subyacente es autoinmune. Dentro de la DM1 se incluye la diabetes autoinmune latente del adulto (LADA), que clínicamente puede asemejarse a la DM2 pero tiene una causa autoinmune y requiere tratamiento con insulina.
- Diabetes Mellitus Tipo 2 (DM2): Representa entre el 90% y el 95% de todos los casos de diabetes. Se caracteriza por una resistencia a la insulina y, inicialmente, por un defecto progresivo en la secreción de insulina. Aunque la cantidad de insulina secretada puede ser elevada en comparación con una persona sana, es insuficiente para los niveles elevados de glucosa en sangre. Con el avance de la enfermedad, la capacidad del páncreas para producir insulina puede disminuir. Suele presentarse en mayores de 40 años, aunque cada vez afecta a generaciones más jóvenes. Frecuentemente se asocia con obesidad abdominal, hipertensión arterial, dislipidemia, disfunción del endotelio vascular y elevación del PAI-1. El diagnóstico a menudo se retrasa, ya que la hiperglucemia se desarrolla gradualmente y puede ser asintomática en sus etapas iniciales, permitiendo el desarrollo de complicaciones micro y macrovasculares.
- Diabetes Gestacional (DMG): Ocurre durante el embarazo en mujeres sin un diagnóstico previo de diabetes. Es el único tipo de diabetes potencialmente reversible, ya que el parto puede llevar a su resolución. Durante el embarazo, se producen cambios metabólicos significativos debido a las demandas energéticas del feto.
2. Clasificación del Comité de Expertos de la Asociación Americana de Diabetes (ADA) en 1997
Esta clasificación también distingue entre diabetes tipo 1 y tipo 2, así como otras categorías específicas. En 1979, el National Diabetes Data Group (NDDG) acuñó los términos diabetes mellitus insulinodependiente (DMID) o diabetes tipo 1 y diabetes mellitus no insulinodependiente (DMNID) o diabetes tipo 2. Posteriormente, en 1985, la OMS decidió retirar los apelativos "tipo 1" y "tipo 2", manteniendo DMID y DMNID, y añadiendo la diabetes relacionada con la malnutrición.
En el mundo, en 2014, se observaron tasas significativas de diabetes. Este padecimiento causa diversas complicaciones y daña frecuentemente los ojos, riñones, nervios y vasos sanguíneos. Sus complicaciones agudas (hipoglucemia, cetoacidosis, coma hiperosmolar no cetósico) son resultado de un control inadecuado, mientras que las crónicas (cardiovasculares, nefropatías, retinopatías, neuropatías y daños microvasculares) son consecuencia del progreso de la enfermedad.
Un riesgo mayor y frecuente asociado a la diabetes es su impacto en la conducción de vehículos. El tratamiento con insulina o antidiabéticos orales puede afectar el sistema nervioso, derivando en complicaciones microvasculares que provocan problemas de visión. Sin embargo, las hipoglucemias (bajadas del nivel de azúcar) son particularmente peligrosas, pudiendo causar mareos, desorientación, falta de concentración, descoordinación y pérdida de conciencia, aumentando significativamente el riesgo de accidentes de tráfico.
Metabolismo de la Glucosa y Mecanismos Fisiopatológicos
La principal fuente de energía para las células son los carbohidratos. Estos son digeridos en monosacáridos, absorbidos en el intestino y transportados por el torrente sanguíneo a los tejidos para ser utilizados en el metabolismo celular y la producción de adenosintrifosfato (ATP).
El valor normal de glucemia (normoglucemia) se sitúa entre 70 y 100 mg/dL (3.8-5.5 mmol/L) en ayunas, pudiendo alcanzar 130-150 mg/dL (7.2-8.3 mmol/L) después de comer.
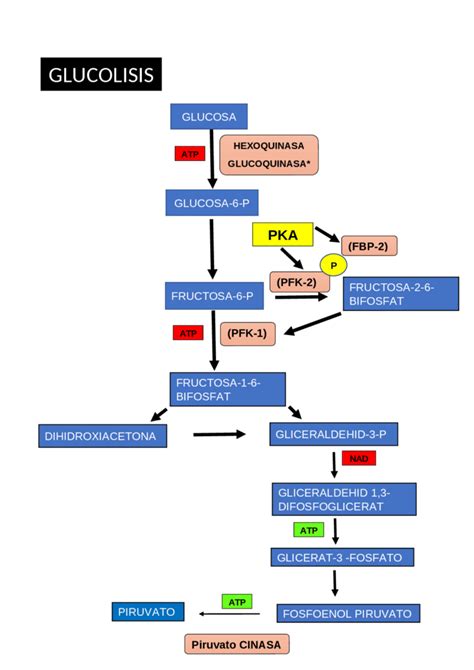
Todas las células poseen transportadores de glucosa (Gluts), que pueden ser dependientes o independientes de la insulina. Los transportadores independientes de insulina se encuentran permanentemente en la membrana celular, permitiendo el paso de glucosa. El transporte, tanto en los dependientes como en los independientes, se rige por el gradiente de concentración. Para evitar que la glucosa salga de la célula una vez dentro, esta se fosforila a glucosa-6-fosfato mediante la hexocinasa, un paso que inicia la glucólisis.
La glucólisis, por cada molécula de glucosa, produce 2 moléculas de ATP (ganancia neta), 2 equivalentes reductores en forma de NADH+H+ y 2 moléculas de piruvato. El piruvato entra en el ciclo de Krebs como acetil-CoA. Cada molécula de NADH+H+ genera 2.5 moléculas de ATP, y cada FADH2, 1.5 moléculas de ATP en la cadena de transporte de electrones.
Cuando las necesidades energéticas de la célula están cubiertas, la glucosa-6-fosfato se utiliza para formar glucógeno o ácidos grasos como reserva energética.
Vía de los Polioles y Estrés Oxidativo
En condiciones de hiperglucemia, aproximadamente el 30% de la glucosa no es fosforilada por la hexocinasa y se desvía hacia la vía de los polioles. Esta vía convierte la glucosa en sorbitol y posteriormente en fructosa. La enzima clave, la aldosa reductasa, requiere NAD(P)H para su actividad. Este coenzima reducido es utilizado por el sistema antioxidante del glutatión. Si el glutatión reducido no puede ser regenerado, el sistema antioxidante falla, contribuyendo a la generación de estrés oxidativo y un exceso de radicales libres.
Además, la conversión de sorbitol a fructosa genera NADH+H+, que es utilizado por la NADH oxidasa, produciendo anión superóxido. El exceso de fructosa puede transformarse en fructosa-3-fosfato y 3-deoxyglucosona, metabolitos no utilizables por la vía glucolítica. La acumulación de estos metabolitos causa daño en diversos órganos y tejidos, siendo el ojo uno de los primeros afectados.
El Ojo: Estructura y Vulnerabilidad ante la Diabetes
Los ojos son órganos sensoriales fundamentales para la visión, transmitiendo impulsos eléctricos al cerebro a través del nervio óptico. Su estructura es compleja, incluyendo la esclerótica (capa externa fibrosa), la coroides (capa vascularizada), el cuerpo ciliar (productor de humor acuoso y responsable de la acomodación visual) y el iris (que regula el tamaño de la pupila).
La retina, la capa más interna, contiene células fotorreceptoras (conos y bastones), neuronas de conducción, asociación y células gliales. La luz atraviesa las capas de la retina hasta llegar a los fotorreceptores, donde se inicia la fototransducción, un proceso que consume gran cantidad de energía.
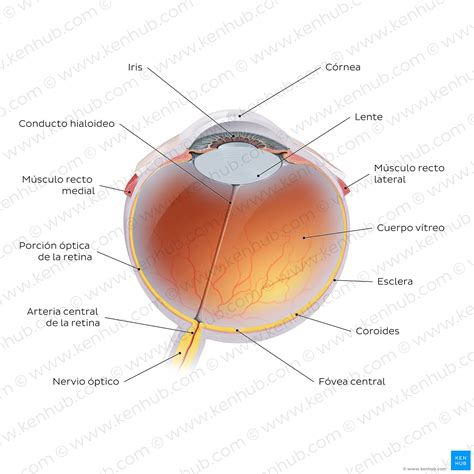
El cristalino, una lente avascular, biconvexa y elástica, junto con la córnea, el humor acuoso y el humor vítreo, conforman los medios ópticos que refractan la luz hacia la retina. La producción continua de fibras del cristalino a lo largo de la vida, junto con alteraciones acumuladas, puede llevar a la opacificación del mismo, conocida como catarata, una complicación frecuente en la diabetes.
Las complicaciones secundarias a la hiperglucemia en el ojo incluyen el daño endotelial, un desequilibrio en la producción de sustancias vasoactivas, y alteraciones en la matriz extracelular, que contribuyen al engrosamiento de la membrana basal de los vasos capilares y la expansión de la matriz mesangial. Estas alteraciones son responsables, en parte, de la retinopatía diabética.
Epidemiología y Etiopatogenia de la Diabetes Mellitus Tipo 2
La DM tipo 2 es una de las enfermedades con mayor impacto sociosanitario debido a su elevada prevalencia, morbilidad por complicaciones crónicas y alta mortalidad. Estudios como el Kumamoto Study y el UKPDS han demostrado que un tratamiento optimizado de la DM reduce significativamente la aparición o progresión de complicaciones crónicas y la mortalidad asociada.
En el mundo occidental, la prevalencia de DM conocida oscila entre el 1-3% de la población, estimándose un 2-4% de casos no diagnosticados. La prevalencia aumenta con la edad, alcanzando cifras del 20% por encima de los 80 años. Se prevé que estas cifras aumenten debido al envejecimiento poblacional, incremento de la obesidad, dietas no saludables, sedentarismo y urbanización.
La etiopatogenia de la DM tipo 2 no está completamente aclarada, pero se considera que involucra dos procesos principales: un aumento de la resistencia a la insulina en los tejidos diana (muscular, adiposo, hepático) y el fallo de la célula beta pancreática, que intenta compensar esta resistencia aumentando la secreción de insulina. Deficiencias en la secreción de insulina y defectos en su acción coexisten frecuentemente en el mismo paciente.
Diagnóstico y Criterios
La DM2 cursa a menudo de forma asintomática, pero puede sospecharse por la presencia de síntomas diabéticos (poliuria, polidipsia, polifagia, pérdida de peso), cuadros metabólicos agudos (hiperglucemia hiperosmolar no cetósica), o la presencia de enfermedades asociadas como obesidad, hipertensión, dislipemia, o complicaciones micro/macroangiopáticas (retinopatía, neuropatía, cardiopatía isquémica, etc.).
La confirmación diagnóstica se realiza mediante pruebas analíticas según los criterios de la Asociación Americana de Diabetes (1997):
- Glucemia al azar en plasma venoso ≥ 200 mg/dL en presencia de síntomas clásicos de diabetes.
- Glucemia plasmática basal (GPB) (en ayunas ≥ 8 h) ≥ 126 mg/dL.
- Glucemia a las 2 h de la sobrecarga oral de 75 g de glucosa ≥ 200 mg/dL.
Los dos últimos criterios deben confirmarse en días distintos. Junto al diagnóstico de DM, existen criterios de homeostasis alterada de la glucosa, considerados estadios intermedios y factores de riesgo:
- Glucemia basal alterada: Cifras de glucemia basal entre 110 y 125 mg/dL.
- Intolerancia a la glucosa: Glucemia basal < 126 mg/dL y entre 140 y 199 mg/dL a las 2 h de la sobrecarga oral de glucosa.
Prevención y Manejo Terapéutico
La prevención se divide en:
- Prevención primaria: Medidas para reducir la incidencia de la enfermedad, promoviendo hábitos higienicodietéticos adecuados para prevenir hiperglucemia, obesidad, dislipemia e hipertensión.
- Prevención secundaria: Diagnóstico y tratamiento precoces mediante cribado, seguido de cambios dietéticos, ejercicio y posible uso de fármacos.
- Prevención terciaria: Evitar la aparición y desarrollo de complicaciones mediante un control adecuado de la glucemia y el tratamiento oportuno de las lesiones asociadas.
Actitud ante un Paciente con Diabetes Mellitus
Los objetivos terapéuticos incluyen eliminar síntomas hiperglucémicos, normalizar valores de glucemia, prevenir complicaciones agudas y crónicas, reducir morbilidad y mortalidad, y mejorar la calidad de vida. El control metabólico debe ser individualizado, siendo más intensivo en jóvenes y menos estricto en ancianos con expectativa de vida limitada.
Estudios como el UKPDS han demostrado que un control intensivo de la glucemia (HbA1c del 7.0% vs 7.9%) reduce las complicaciones microvasculares en un 25%. El control de otros factores de riesgo como la presión arterial, dislipemias y el tabaquismo también es crucial.
Tratamiento Integral
El tratamiento de la diabetes mellitus abarca:
- Educación diabetológica: Fundamental para la comprensión de la enfermedad, aprendizaje de habilidades de autocuidado (dieta, autoanálisis, autoinyección) y manejo de problemas cotidianos.
- Régimen dietético: La dieta es la base del tratamiento, buscando un buen estado nutricional, normopeso, normalidad de glucemia y lípidos, y minimización de fluctuaciones posprandiales.
- Ejercicio físico: El ejercicio aeróbico regular aumenta la sensibilidad a la insulina, disminuye la glucemia, favorece la pérdida de peso, mejora la salud cardiovascular y el bienestar general. Debe ser moderado, regular y precedido de calentamiento.
- Fármacos:
- Antidiabéticos orales: Utilizados en DM2 cuando la dieta y el ejercicio no son suficientes. Su eficacia depende de la capacidad secretora de insulina de las células beta.
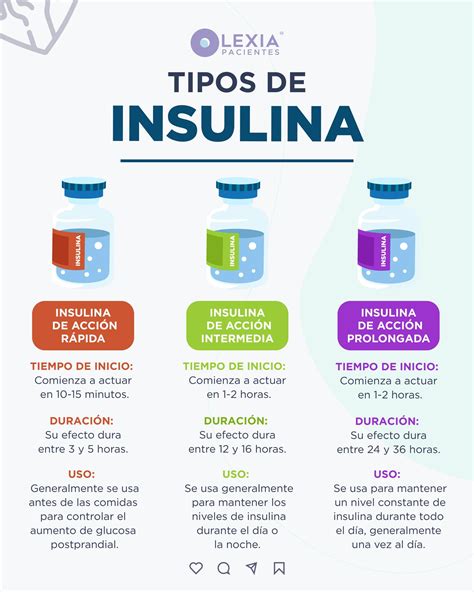
- Insulina: Esencial en DM1 y necesaria en DM2 en etapas avanzadas. Se administra mediante inyecciones (jeringas, plumas) o bombas de insulina. Existen diferentes tipos según su inicio de acción y duración.
Diabetes Mellitus Tipo 1: Aspectos Clave
La diabetes tipo 1 es una enfermedad crónica autoinmune donde el sistema inmunitario ataca y destruye las células beta productoras de insulina en el páncreas. Esto resulta en una producción insuficiente o nula de insulina, lo que impide que la glucosa entre en las células para ser utilizada como energía, acumulándose en la sangre (hiperglucemia).
Síntomas
Los síntomas iniciales de la diabetes tipo 1 pueden incluir:
- Sed excesiva
- Hambre aumentada
- Fatiga constante
- Visión borrosa
- Entumecimiento u hormigueo en los pies
- Pérdida de peso a pesar del aumento del apetito
- Aumento de la frecuencia urinaria (incluso micción nocturna o en cama en niños)
En casos de hiperglucemia muy alta (cetoacidosis diabética), pueden presentarse síntomas graves como respiración profunda y rápida, boca y piel secas, cara enrojecida, aliento con olor a fruta, náuseas, vómitos y dolor de estómago.
Hipoglucemia
El nivel bajo de azúcar en sangre (hipoglucemia), generalmente por debajo de 70 mg/dL (3.9 mmol/L), puede ocurrir rápidamente en personas con diabetes que toman insulina. Los síntomas incluyen dolor de cabeza, hambre, nerviosismo, palpitaciones, temblores, sudoración y debilidad.
Diagnóstico
El diagnóstico se realiza mediante análisis de sangre:
- Nivel de glucemia en ayunas: ≥ 126 mg/dL en dos ocasiones.
- Nivel de glucemia aleatoria: ≥ 200 mg/dL (confirmar con ayuno).
- Prueba de tolerancia a la glucosa oral: ≥ 200 mg/dL a las 2 horas.
- Examen de hemoglobina A1C (A1C): ≥ 6.5%.
El examen de cetonas en orina o sangre se utiliza para detectar cetoacidosis diabética.
Monitoreo y Control
El monitoreo regular es esencial e incluye:
- Exámenes de piel y huesos en pies y piernas.
- Evaluación de la presión arterial (meta < 130/80 mmHg).
- Examen de A1C (cada 3-6 meses).
- Niveles de colesterol y triglicéridos (anual).
- Función renal (anual).
- Visitas oftalmológicas anuales.
- Revisiones dentales semestrales.
Manejo de la Diabetes Tipo 1
El manejo implica:
- Insulinoterapia: Toda persona con DM1 necesita insulina diaria. Se administra por inyección o bomba.
- Alimentación saludable y ejercicio: Clave para el control de la glucosa.
- Monitoreo de la glucosa: Mediante glucómetros o monitores continuos de glucosa (MCG).
- Educación diabetológica: Para aprender a manejar la enfermedad y sus complicaciones.
- Cuidado de los pies: Prevención de úlceras e infecciones.
- Salud emocional: Manejo del estrés y apoyo psicológico.
¿Qué hace el PÁNCREAS en el CUERPO?
Prevención de Complicaciones
El control estricto de la glucemia, junto con el manejo de la presión arterial, lípidos y el cese del tabaco, ayuda a prevenir complicaciones como enfermedad ocular, renal, daño a nervios periféricos, enfermedad cardíaca y accidente cerebrovascular.
tags: #metabolismo #diabetes #mellitus #tipo