La obesidad, definida como una enfermedad crónica caracterizada por un exceso de peso corporal debido a la acumulación de energía en forma de masa grasa, representa un desafío significativo para la salud pública. Este desequilibrio entre la ingesta calórica y el gasto energético, influenciado por factores genéticos, metabólicos, hormonales y ambientales, puede ser el resultado de alteraciones en la simbiosis y armonía del organismo.
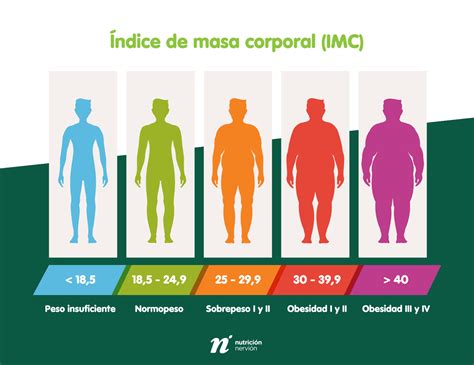
El diagnóstico de obesidad se establece mediante el índice de masa corporal (IMC), calculado como el peso en kilogramos dividido por la altura en metros al cuadrado. La Organización Mundial de la Salud clasifica la obesidad en adultos según los siguientes puntos de corte:
- Normal: 18.5 - 24.9 kg/m²
- Sobrepeso: 25 - 29.9 kg/m²
- Obesidad: Mayor a 30 kg/m²
En particular, la obesidad abdominal se considera actualmente un proceso inflamatorio crónico de bajo grado. Esta condición juega un papel activo en el desarrollo del síndrome metabólico y la morbilidad cardiovascular, mediada por la secreción de adipocinas y citoquinas proinflamatorias.
La Naturaleza Inflamatoria de la Obesidad
Hasta hace poco, el tejido adiposo (TA) era concebido meramente como un reservorio de energía. Sin embargo, investigaciones recientes han revelado que el TA, especialmente el visceral, es un órgano endocrino, autocrino y paracrino con funciones vitales en la regulación de procesos corporales como el metabolismo de la insulina, el equilibrio lipídico y glucídico, la coagulación y la inflamación.
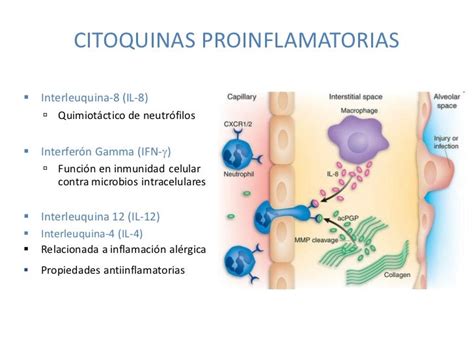
Los adipocitos, las células principales del TA, secretan diversas sustancias conocidas como adipocinas, así como una variedad de citoquinas proinflamatorias (proteína C reactiva - PCR, factor de crecimiento β, activador del plasminógeno - PA-1, IL-1β, IL-6 y factor de necrosis tumoral alfa - TNF-α). Estas moléculas son fundamentales para comprender la naturaleza inflamatoria de la obesidad y su vínculo con otras patologías inflamatorias.
En la obesidad, la estructura y composición del TA se alteran, intensificando su efecto proinflamatorio. La leptina y otros factores producidos por los adipocitos y macrófagos pueden aumentar la expresión de moléculas de adhesión en las células endoteliales (ICAM-1, molécula de adhesión celular plaqueto-endotelial tipo 1). Además, la proteína quimioatrayente de monocitos 1 (MCP-1) puede contribuir al reclutamiento de monocitos, aumentando la presencia de macrófagos en el TA. Estos macrófagos, que pueden constituir hasta el 60% de la masa grasa, son responsables de la expresión de moléculas proinflamatorias, perpetuando un estado inflamatorio crónico.
Las interacciones paracrinas entre los adipocitos y los linfocitos cercanos, así como la presencia de células endoteliales, leucocitos, fibroblastos y preadipocitos en el tejido vascular estromal adiposo, contribuyen a la compleja regulación metabólica mediada por citoquinas y adipocinas. Este estado inflamatorio crónico altera la función y estructura vascular, la inmunidad y el metabolismo de los adipocitos, siendo claves en la patogénesis del síndrome metabólico y el riesgo cardiovascular.
Adipocinas y su Rol en la Obesidad
El tejido adiposo secreta diversas adipocinas con funciones endocrinas, paracrinas y autocrinas. Estas moléculas influyen en la obesidad, la resistencia a la insulina, la inflamación, la dislipidemia, la hipercoagulabilidad y la disfunción endotelial, contribuyendo al desarrollo del síndrome metabólico. Algunas adipocinas, como la adiponectina, pueden tener efectos protectores.
Adiponectina
Principalmente producida por los adipocitos, la adiponectina se localiza en una región genética asociada con el síndrome metabólico, la diabetes tipo 2 y la enfermedad cardiovascular. Existe una relación inversa entre los niveles de adiponectina y el IMC; en la obesidad, sus niveles disminuyen, influenciados por el aumento de citoquinas proinflamatorias como el TNF-α y la IL-6. La adiponectina ejerce un importante papel antiinflamatorio, induciendo la secreción de IL-10 y antagonizando el receptor de IL-1 en monocitos y macrófagos, además de inhibir la producción de TNF-α, IL-6 e ICAM-1. Niveles bajos de adiponectina se observan en casos de exceso de tejido adiposo intraabdominal, dislipidemia, resistencia a la insulina, enfermedad cardiovascular e hipertensión arterial.
En procesos inflamatorios crónicos, los niveles de adiponectina pueden variar. Puede estar incrementada en condiciones como la artritis reumatoide (sin obesidad), pero disminuida en enfermedades crónicas asociadas a exceso de tejido adiposo visceral y obesidad, como la psoriasis, diabetes tipo 2 o síndrome metabólico.
Leptina
Producida mayormente por los adipocitos, la leptina también se expresa en la placenta, ovarios, músculo esquelético, estómago, hipófisis e hígado. Su función principal es indicar la suficiencia de las reservas de grasa para el crecimiento y la reproducción. Niveles bajos de leptina sugieren reservas energéticas insuficientes, lo que puede llevar a hiperfagia y bajo gasto energético. Concentraciones elevadas de leptina pueden no tener un efecto fisiológico significativo sobre la hipofagia, indicando que las adipocinas actúan en conjunto.
Los pacientes con déficit de leptina presentan obesidad extrema, y los niños con déficit congénito permanecen prepúberes sin tratamiento. Niveles elevados de leptina se han asociado con alteraciones cardiovasculares, siendo un factor predictivo independiente de eventos cardiovasculares y enfermedad coronaria. En modelos animales, la leptina acelera la formación de trombos arteriales en vasos dañados por inflamación.
La leptina posee un efecto inmunomodulador, promoviendo una respuesta Th1 en células mononucleares periféricas. En la psoriasis, se ha sugerido que la leptina podría ser un marcador de gravedad y cronicidad, ya que puede estimular la angiogénesis y la proliferación de queratinocitos, contribuyendo a la predisposición a la psoriasis junto con la obesidad.
Resistina
Esta adipocina, vinculada a la inflamación, inmunidad, obesidad y resistencia a la insulina, es producida por monocitos y macrófagos del TA y sangre periférica. Su expresión aumentada podría mediar la disfunción endotelial y ser un signo temprano de aterosclerosis. Citoquinas proinflamatorias como TNF-α, IL-1-β, IL-6 y lipopolisacáridos pueden incrementar su expresión, y la resistina, a su vez, puede aumentar la producción de TNF-α e IL-12. Aunque inicialmente se asoció la resistina con la obesidad y la diabetes en humanos, los resultados de diversos estudios han sido controvertidos. Se ha identificado como un factor predictivo positivo de enfermedad coronaria y un marcador de la gravedad del daño isquémico cardíaco.
Proteína Retinol-Binding 4 (RBP4)
Producida y secretada por hepatocitos y adipocitos viscerales, la RBP4 es una proteína de transporte de vitamina A. Niveles elevados de RBP4 se han relacionado con la obesidad y la resistencia a la insulina, indicando un alto grado de resistencia insulínica y la necesidad de ajustar el tratamiento. Se ha asociado directamente con la afección cardiovascular en la obesidad, pero no con la psoriasis.
Omentina
Producida principalmente por células estromales y vasculares del tejido adiposo visceral, la omentina aumenta la sensibilidad a la insulina y se ha implicado en la patogénesis de la obesidad y sus enfermedades asociadas. Algunos estudios sugieren una correlación inversa entre los niveles de omentina y la obesidad, indicando que niveles elevados podrían ser un marcador protector contra la obesidad.
Quemerina
Esta proteína regula el desarrollo de adipocitos y funciones metabólicas. Los niveles de quemerina están elevados en pacientes con obesidad y se correlacionan positivamente con aspectos del síndrome metabólico. Su doble papel en la inflamación y el metabolismo la vincula a la inflamación crónica, la obesidad y enfermedades asociadas como la diabetes tipo 2 y la enfermedad cardiovascular.
Lipocalina
El papel de la lipocalina en la obesidad aún no está completamente definido. Se ha correlacionado positivamente con el TNF-α, la IL-6 y el diámetro de los adipocitos viscerales.
Hormona Estimuladora de los Melanocitos α (α-MSH)
Junto con la grelina y la leptina, la α-MSH es fundamental en la regulación del balance energético, con efectos en el sistema nervioso central, la función inmunitaria y la inflamación. Inhibe la ingesta estimulando el [...]
Hipertrofia del tejido adiposo | Obesidad e Inflamación
Consecuencias de la Obesidad
La obesidad, definida como un peso superior al considerado saludable para una determinada estatura, es una enfermedad grave y crónica que incrementa significativamente el riesgo de desarrollar otras condiciones de salud. Las personas con obesidad tienen una mayor probabilidad de sufrir:
- Diabetes tipo 2 y niveles elevados de glucosa en sangre.
- Presión arterial alta (hipertensión).
- Dislipidemia: niveles altos de colesterol y triglicéridos en sangre.
- Enfermedades cardiovasculares: ataques cardíacos, insuficiencia cardíaca y accidentes cerebrovasculares.
- Problemas óseos y articulares: como la osteoartritis, debido a la presión adicional sobre huesos y articulaciones.
- Apnea del sueño: interrupciones de la respiración durante el sueño, que pueden causar fatiga diurna y problemas de concentración.
- Cálculos biliares y enfermedades hepáticas.
- Ciertos tipos de cáncer.
La evaluación del riesgo de enfermedades relacionadas con la obesidad se basa en tres factores principales:
- Índice de Masa Corporal (IMC): Un IMC de 25.0 a 29.9 kg/m² indica sobrepeso, mientras que un IMC igual o superior a 30 kg/m² clasifica como obesidad. Los rangos de IMC para la obesidad son:
- Clase 1 (bajo riesgo): 30 - 34.9 kg/m²
- Clase 2 (riesgo moderado): 35 - 39.9 kg/m²
- Clase 3 (alto riesgo): ≥ 40 kg/m²
- Medida de la cintura: Las mujeres con una medida de cintura superior a 35 pulgadas (89 cm) y los hombres con una medida superior a 40 pulgadas (102 cm) tienen un mayor riesgo de enfermedades cardíacas y diabetes tipo 2. Los cuerpos con una distribución de grasa "en forma de manzana" (cintura más grande que las caderas) también presentan un riesgo elevado.
- Otros factores de riesgo: La presencia de factores de riesgo adicionales, como presión arterial alta, colesterol elevado o glucosa alta en sangre, aumenta la probabilidad de desarrollar enfermedades relacionadas con la obesidad.
Es importante destacar que tener un factor de riesgo no garantiza el desarrollo de una enfermedad, pero sí incrementa la probabilidad. La combinación de obesidad con factores de riesgo como hipertensión, dislipidemia o diabetes tipo 2 eleva considerablemente el riesgo de enfermedades cardíacas, accidentes cerebrovasculares y problemas renales.
Otros factores de riesgo para enfermedades cardíacas y accidentes cerebrovasculares, no directamente causados por la obesidad pero que pueden coexistir, incluyen antecedentes familiares de enfermedad cardíaca temprana, inactividad física y tabaquismo.
Un estudio realizado durante 10 años con más de 54,000 personas reveló que las mujeres obesas tienen un riesgo cinco veces mayor de sufrir enfermedades cardiovasculares y doce veces mayor de desarrollar cáncer en comparación con mujeres de peso normal. En hombres, la influencia del peso en la salud es también significativa, aunque en una escala menor.
La obesidad puede afectar negativamente la calidad de vida, limitando la participación en actividades físicas y sociales. Una modesta pérdida de peso (5-10% del peso corporal) puede mejorar o prevenir muchas de las afecciones de salud asociadas.

Causas de la Obesidad
La obesidad surge cuando la ingesta de calorías supera el gasto energético. Si bien existen factores genéticos, conductuales, metabólicos y hormonales, las causas más comunes incluyen:
- Dieta poco saludable: Dietas ricas en calorías, a menudo provenientes de comida rápida y bebidas azucaradas, contribuyen al exceso de ingesta calórica. Las "calorías líquidas" de bebidas alcohólicas o azucaradas son particularmente problemáticas, ya que no generan saciedad.
- Inactividad física: Un estilo de vida sedentario, común en muchos trabajos modernos y asociado al uso prolongado de pantallas (computadoras, tabletas, teléfonos), reduce el gasto calórico diario.
- Herencia e influencias familiares: Los genes heredados influyen en la cantidad y distribución de la grasa corporal, y la obesidad tiende a ser hereditaria. Los hábitos alimentarios y de estilo de vida compartidos en la familia también juegan un papel crucial.
- Ciertas enfermedades y medicamentos: Condiciones médicas como el hipotiroidismo, el síndrome de Cushing o el síndrome de Prader-Willi pueden causar obesidad. Algunos medicamentos también pueden provocar aumento de peso si no se compensan con ajustes en la dieta o la actividad física.
- Factores sociales y económicos: El acceso limitado a lugares seguros para hacer ejercicio, la falta de conocimiento sobre cocina saludable o la disponibilidad de alimentos asequibles pero poco saludables pueden influir en el desarrollo de la obesidad.
- Edad: A medida que envejecemos, los cambios hormonales y la disminución de la actividad física pueden reducir el metabolismo y aumentar el riesgo de obesidad. La masa muscular tiende a disminuir con la edad, lo que reduce las calorías necesarias.
- Embarazo: El aumento de peso durante el embarazo es común, y para algunas mujeres, puede ser difícil perderlo después del parto.
- Dejar de fumar: A menudo se asocia con un aumento de peso, ya que algunas personas recurren a la comida para lidiar con la abstinencia. Sin embargo, los beneficios de dejar de fumar superan este inconveniente.
- Falta de sueño: Dormir poco puede alterar las hormonas que regulan el apetito, aumentando las ganas de comer. Dormir en exceso también puede tener efectos similares.
- Estrés: Factores externos que afectan el estado de ánimo y el bienestar pueden contribuir a la obesidad.
- Microbioma: Investigaciones sugieren que la composición de la flora intestinal podría influir en el metabolismo y el peso corporal.
- La obesidad como mecanismo de defensa: El exceso de peso puede funcionar como una "muralla" física y emocional, protegiendo a la persona del exterior. Algunos pacientes tras cirugía bariátrica reportan sentirse más vulnerables y desprotegidos, evidenciando cómo la grasa corporal puede actuar como una barrera en las interacciones sociales.
- Identificación e imitación inconsciente: La tendencia a imitar comportamientos e incluso la imagen física de referentes familiares obesos puede influir en el propio peso. Estar delgado puede ser percibido inconscientemente como un alejamiento de ese grupo de referencia.
- Rebeldía: La obesidad puede ser una forma de rebelión contra las presiones familiares o sociales que promueven ideales de delgadez. Esto puede manifestarse en respuesta a una crianza con excesiva preocupación por el peso o a la imposición de autoridad. La rebeldía, en muchos casos, no es consciente.
- Creencias limitantes: La obesidad puede confirmar creencias arraigadas como "No soy capaz", "Los demás me rechazan" o "No gusto". La persona puede inconscientemente actuar para cumplir estas creencias, reforzando su realidad percibida.
- Necesidad de ocupar espacio: Para algunas personas, la obesidad puede ser una forma de imponer presencia, de ser más "grande" y ser visto o "respetado" (o incluso temido) por los demás.
- Depresión y marginación: Existe una fuerte relación entre depresión y obesidad. Personas con sobrepeso desde la infancia pueden haber experimentado marginación y rechazo, desarrollando pensamientos negativos sobre sí mismas y su vida. La depresión puede llevar a comportamientos alimentarios inadecuados.
- Ansiedad y alimentación: La ansiedad puede manifestarse como un estado de nerviosismo que conduce a comer en exceso, incluso sin hambre real. La obesidad se asocia a pérdida de autoestima y pensamientos depresivos, que a su vez pueden inducir hábitos alimentarios inadecuados.
- Comida como vía de escape: Ante frustraciones constantes y malestar emocional, la comida puede convertirse en una vía de escape para evitar pensar en los problemas.
- Pérdida de control sobre la alimentación: La dificultad para controlar los impulsos alimentarios, alternando con periodos de dieta estricta, genera sentimientos de impotencia y culpa. La comida puede ser a la vez una fuente de placer y un enemigo.
- Alimentación compulsiva: Se caracteriza por una necesidad imperiosa de comer, generalmente alimentos hipercalóricos, sin sentir hambre real. A diferencia del hambre, el impulso desaparece tras comer. Factores como comer a deshoras, la falta de tiempo para comer adecuadamente y la tensión interna pueden favorecerla.
- Obsesión por el peso: La preocupación excesiva por el peso y la frecuencia de pesarse pueden generar ansiedad y una valoración desproporcionada de la báscula, dificultando el progreso real.
- Insatisfacción y aburrimiento: La falta de satisfacción vital y el aburrimiento pueden desencadenar el impulso de comer para calmar momentáneamente esa sensación de vacío o malestar.
- Imagen corporal: La percepción de uno mismo y la internalización de ideales culturales de atractivo físico pueden generar insatisfacción. Aceptar el cuerpo tal como es, sin buscar la perfección, es un paso importante.
Es importante notar que tener uno o varios de estos factores de riesgo no garantiza el desarrollo de obesidad. Un estilo de vida saludable, incluyendo dieta y ejercicio, puede contrarrestar muchos de estos factores.
Causas Psicológicas de la Obesidad
La relación entre la obesidad y la salud mental es compleja y bidireccional. Si bien la obesidad presenta inconvenientes físicos y emocionales, las causas psicológicas subyacentes pueden ser menos evidentes.
Es fundamental abordar la obesidad desde un enfoque multidisciplinar, involucrando a médicos, nutricionistas y psicólogos, quienes trabajarán aspectos cognitivos, afectivos y ambientales. La terapia psicológica puede ayudar a identificar y modificar creencias limitantes, gestionar emociones y desarrollar una relación más saludable con la comida.
Enfoques Terapéuticos
El tratamiento de la obesidad es complejo y requiere un enfoque personalizado y multidisciplinar. Las estrategias terapéuticas incluyen:
Cambios en el Estilo de Vida
La piedra angular del tratamiento de la obesidad implica modificaciones en la dieta y el aumento de la actividad física. Se recomienda una dieta equilibrada que incluya frutas, verduras, lácteos, legumbres y cereales, con un consumo moderado de carne. La reducción de la ingesta calórica y el aumento del gasto energético a través del ejercicio regular son esenciales para lograr un balance calórico negativo y una pérdida de peso sostenible.
Tratamiento Farmacológico
En casos seleccionados de obesidad extrema, la medicación puede ser una opción para facilitar la pérdida de peso, siempre bajo supervisión médica. Estos fármacos actúan reduciendo el apetito o la absorción de grasas.
Cirugía Bariátrica
Para pacientes con obesidad mórbida (IMC ≥ 40) o aquellos con obesidad y comorbilidades graves que no han respondido a otros tratamientos, la cirugía bariátrica (o cirugía metabólica) se presenta como una opción efectiva y duradera. Las técnicas quirúrgicas modifican la anatomía del sistema digestivo para reducir la ingesta de alimentos y/o alterar la absorción de nutrientes, impactando positivamente en hormonas y péptidos relacionados con el apetito y el metabolismo.
La cirugía bariátrica, además de promover una pérdida de peso significativa y sostenida, mejora o resuelve muchas de las comorbilidades asociadas a la obesidad, como la diabetes tipo 2, la hipertensión arterial y la apnea del sueño, aumentando la calidad y expectativa de vida.
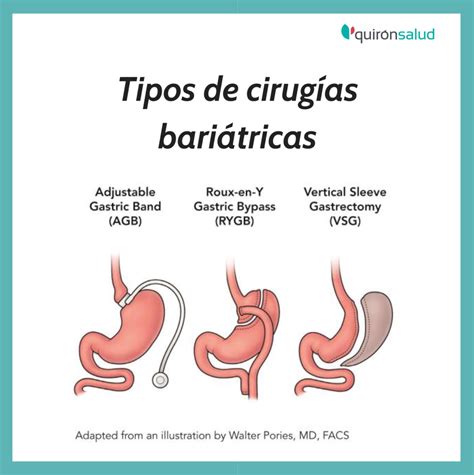
Existen diversas técnicas quirúrgicas, como el bypass gástrico, la gastrectomía vertical o la banda gástrica ajustable, cada una con sus propias indicaciones y resultados. La elección de la técnica dependerá de las características individuales del paciente y de las recomendaciones del equipo médico.
Antes de la cirugía, es fundamental una evaluación multidisciplinar y la preparación del paciente, que puede incluir dietas preoperatorias para reducir el tamaño del hígado y la grasa visceral, programas de ejercicio y, en fumadores, la suspensión del tabaco.
El postoperatorio requiere un seguimiento riguroso, con una dieta progresiva (líquida, blanda y luego completa), movilización temprana y ejercicios respiratorios para acelerar la recuperación. El apoyo nutricional y psicológico es crucial para mantener los resultados a largo plazo y prevenir la reganancia de peso.
Tratamientos Estéticos Complementarios
Tras una pérdida de peso significativa, pueden ser necesarios tratamientos estéticos para abordar el exceso de piel o grasa localizada. Procedimientos como la abdominoplastia, la liposucción, el lifting de brazos y muslos, o la mastopexia pueden mejorar la forma corporal y la autoestima del paciente.
Cirugía de Revisión
En casos donde los tratamientos previos (quirúrgicos o endoscópicos) no han logrado los resultados esperados o ha habido reganancia de peso, existen opciones de cirugía de revisión para corregir problemas o mejorar la eficacia del tratamiento inicial.
La obesidad es una enfermedad compleja con múltiples facetas. Un abordaje integral que combine cambios en el estilo de vida, apoyo psicológico y, en casos indicados, tratamiento farmacológico o quirúrgico, es esencial para su manejo efectivo y la mejora de la salud y calidad de vida de los pacientes.