La pancreatitis crónica es una enfermedad inflamatoria del páncreas de larga evolución que resulta en un deterioro irreversible de su estructura y función. A diferencia de la pancreatitis aguda, que aparece de forma repentina y puede resolverse, la pancreatitis crónica es un proceso progresivo y de larga duración que provoca daño permanente y cicatrización (fibrosis) del páncreas. Esta fibrosis es la marca distintiva de la enfermedad. A medida que progresa, las células que secretan las enzimas digestivas se destruyen lentamente, afectando la capacidad del páncreas para realizar sus funciones.
¿Qué es la Pancreatitis Crónica?
La pancreatitis crónica se caracteriza por la inflamación del tejido pancreático con pérdida de sus funciones, debido a la destrucción progresiva e irreversible de las células y su sustitución por tejido fibroso. Como resultado, el páncreas se atrofia, es decir, disminuye de tamaño. En condiciones normales, el páncreas tiene dos funciones fundamentales: la función exocrina, que consiste en la producción de enzimas digestivas (amilasa para carbohidratos, tripsina para proteínas y lipasa para grasas) y electrólitos, esenciales para la absorción de nutrientes; y la función endocrina, a cargo de los islotes de Langerhans, que producen insulina y glucagón para regular los niveles de azúcar en sangre.
En la pancreatitis crónica, el páncreas no puede producir suficientes enzimas digestivas o insulina, lo que puede causar una serie de problemas de salud. Si bien la enfermedad no representa una situación de urgencia inmediata, es de gran importancia debido a su naturaleza progresiva y las complicaciones asociadas.
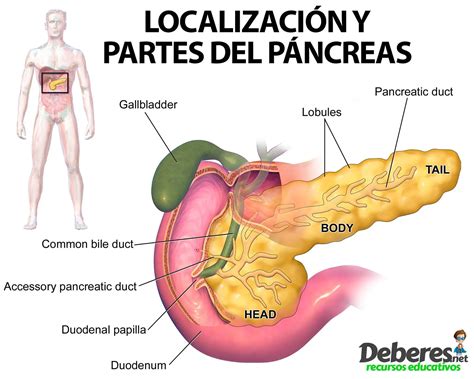
Causas de la Pancreatitis Crónica
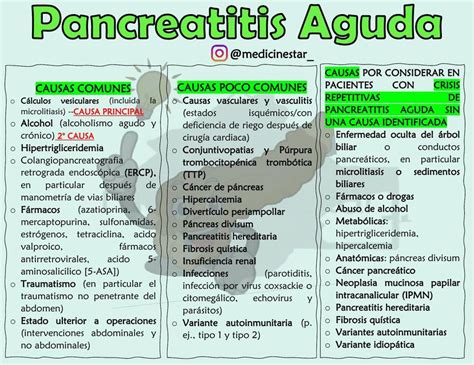
Se considera que la pancreatitis crónica es causada por la acción combinada de uno o múltiples factores actuando sobre individuos con predisposición individual. Es raro que un solo factor sea responsable de su desarrollo. El riesgo aumenta con la asociación aditiva de factores, el peso específico de cada factor en cada individuo y el tiempo de exposición. La eliminación de factores de riesgo puede frenar la progresión de la enfermedad.
Factores Etiológicos Principales:
- Abuso Crónico de Alcohol: La causa más frecuente de pancreatitis crónica es el abuso crónico de bebidas alcohólicas. Se estima que el consumo continuado de 80 g de alcohol diarios en hombres y 60 g en mujeres pueden ser dosis suficientes para desarrollarla. El alcohol incrementa el riesgo de manera dosis y tiempo dependiente, así como la posibilidad de progresión de la enfermedad. La persistencia del consumo tras un episodio de pancreatitis aguda facilita recurrencias y progresión hacia pancreatitis crónica.
- Tabaquismo: Las personas que fuman cigarrillos tienen un riesgo significativamente mayor de desarrollar pancreatitis crónica, siendo el riesgo dosis-dependiente. Se mantiene en menor grado en exfumadores e es independiente del consumo de alcohol.
- Factores Genéticos: Un porcentaje elevado de pacientes con pancreatitis crónica son portadores de mutaciones patogénicas en genes específicos, como CFTR (fibrosis quística) y SPINK1. Las mutaciones genéticas son especialmente prevalentes en pacientes pediátricos, en la pancreatitis crónica idiopática y en formas de inicio antes de los 35 años. La pancreatitis hereditaria, que afecta a varios miembros de una familia, es una forma de pancreatitis crónica de origen genético.
- Pancreatitis Autoinmune: En algunos casos, la pancreatitis crónica se desarrolla cuando el propio sistema inmunitario ataca al páncreas. Esta patología puede afectar a otros órganos como el hígado o los riñones y se asocia a otras enfermedades intestinales.
- Obstrucción de los Conductos Pancreáticos: La obstrucción de los tubos (conductos) que drenan las enzimas del páncreas, ya sea por cálculos biliares, un tumor o cicatrización (estenosis), puede llevar al desarrollo de pancreatitis crónica.
- Pancreas Divisum: Aunque no siempre es causal, el pancreas divisum, una anomalía congénita en la que el páncreas dorsal y ventral no se fusionan correctamente, puede considerarse un factor etiológico si se demuestra obstrucción del flujo pancreático.
- Otras Causas: Otras causas menos frecuentes incluyen trastornos genéticos como la fibrosis quística, alteraciones autoinmunes, ciertos factores ambientales (como la pancreatitis tropical observada en India o África), niveles elevados de triglicéridos en sangre, glándula paratiroides hiperactiva, uso de ciertos medicamentos y episodios graves de pancreatitis aguda que provocan cicatrización permanente. En algunos casos, la causa permanece desconocida (pancreatitis idiopática).
Síntomas de la Pancreatitis Crónica
Los síntomas de la pancreatitis crónica varían según la severidad y el avance de la enfermedad, y a menudo se relacionan con el deterioro progresivo de la función pancreática. Pueden aparecer cuando la enfermedad está avanzada.
Síntomas Principales:
- Dolor Abdominal Crónico: Es el síntoma principal y más frecuente, presente en más del 90% de los pacientes en algún momento de la enfermedad. Generalmente se localiza en la parte alta del abdomen, puede irradiarse hacia la espalda (a menudo descrito como una quemazón) y empeora tras las comidas o tras consumir alcohol. El dolor puede ser continuo o presentarse a brotes, simulando episodios de pancreatitis aguda. En algunos casos, el dolor es tan intenso que el paciente evita comer, lo que contribuye a la pérdida de peso. En etapas muy avanzadas de la enfermedad, el dolor puede disminuir o incluso desaparecer espontáneamente. En pacientes con pancreatitis idiopática, se distinguen formas juveniles con dolor intenso en la segunda década de la vida y formas seniles que suelen ser indoloras.
- Esteatorrea: Es la segunda manifestación en frecuencia y se refiere al exceso de grasa en las heces debido a la insuficiencia pancreática exocrina (falta de enzimas que impiden la absorción de grasa). Se caracteriza por deposiciones diarreicas, brillantes, pastosas y muy voluminosas, habitualmente asociadas a pérdida de peso.
- Diabetes Mellitus: Es el tercer síntoma en frecuencia y se debe a la insuficiencia pancreática endocrina, es decir, a la incapacidad del páncreas para producir suficiente insulina. Generalmente aparece en etapas avanzadas de la enfermedad, a menudo en pacientes que ya presentan esteatorrea.
Otros Síntomas Menos Frecuentes:
- Náuseas y vómitos.
- Pérdida de peso crónica, incluso manteniendo hábitos alimentarios y cantidades normales.
- Heces con mal olor, pálidas o de color naranja, y con presencia de gotas de aceite.
- Ictericia (pigmentación amarilla de piel y mucosas) por compresión del conducto biliar.
- Ascitis pancreática (formación de líquido en el abdomen).
- Hemorragia digestiva por varices gástricas.
Pancreatitis crónica
Diagnóstico de la Pancreatitis Crónica
El diagnóstico de la pancreatitis crónica se basa en la sospecha clínica derivada de los síntomas y los antecedentes del paciente, complementada con pruebas de imagen y pruebas de función pancreática. Cualquier persona con pancreatitis crónica debe evitar el alcohol y dejar de fumar.
Métodos Diagnósticos:
- Anamnesis y Examen Físico: El médico realizará preguntas detalladas sobre los antecedentes médicos, incluyendo el consumo de alcohol, tabaco, antecedentes familiares de pancreatitis, y describirá los síntomas.
- Pruebas de Diagnóstico por Imagen:
- Radiografía de Abdomen: Puede mostrar calcificaciones en el área pancreática, lo cual es un signo diagnóstico en muchos casos.
- Ecografía Abdominal: Permite visualizar alteraciones en el tamaño, forma y estructura del páncreas.
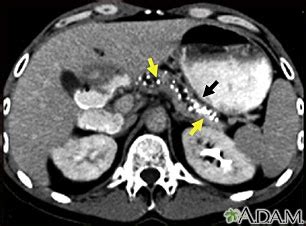
- Tomografía Computarizada (TC) Abdominal: Ofrece imágenes detalladas del páncreas, mostrando cambios de la pancreatitis crónica y detectando posibles complicaciones como seudoquistes.
- Colangiopancreatografía por Resonancia Magnética (CPRM): Muestra los conductos biliares y pancreáticos con mayor claridad que la TC.
- Ultrasonografía Endoscópica (Ecoendoscopia): Es una prueba mínimamente invasiva que utiliza un endoscopio con sonda de ultrasonido para visualizar el páncreas y el conducto pancreático con gran detalle, permitiendo la toma de muestras de tejido si es necesario.
- Colangiopancreatografía Retrógrada Endoscópica (CPRE): Se reserva para pacientes que requieren tratamiento, ya que permite visualizar las vías biliares y el conducto pancreático, y realizar maniobras terapéuticas como la colocación de prótesis o la extracción de cálculos.
- Pruebas de Función Pancreática:
- Análisis de Heces: Se analiza la presencia de grasa (esteatorrea) o la concentración de enzimas digestivas como la elastasa. Una concentración baja de elastasa indica insuficiencia pancreática exocrina.
- Análisis de Sangre: Si bien son menos útiles para diagnosticar la pancreatitis crónica que la aguda, pueden mostrar valores aumentados de amilasa y lipasa. También se pueden medir los niveles de glucosa en sangre para detectar diabetes.
Tratamiento de la Pancreatitis Crónica
La pancreatitis crónica no tiene cura, pero el tratamiento se enfoca en aliviar los síntomas, mejorar la calidad de vida y prevenir o manejar las complicaciones. El pronóstico es variable.
Componentes Clave del Tratamiento:
- Control del Dolor: El manejo del dolor es uno de los aspectos más difíciles. Se inicia con analgésicos menores (paracetamol, metamizol) y puede progresar a antiinflamatorios no esteroideos. En casos de dolor severo, pueden ser necesarios analgésicos más fuertes, como opioides, antidepresivos tricíclicos, gabapentina o pregabalina. La cirugía o procedimientos endoscópicos (como la neurolisis del plexo celíaco o la colocación de prótesis en conductos estenóticos) pueden considerarse si el dolor no se controla con medicación.
- Suplementos Enzimáticos Pancreáticos: Para tratar la insuficiencia pancreática exocrina, se administran preparados de enzimas pancreáticas (generalmente de origen porcino) en forma de comprimidos o cápsulas, que deben tomarse con las comidas. Estos suplementos ayudan a la digestión de las grasas, carbohidratos y proteínas, mejorando la absorción de nutrientes, aumentando de peso y reduciendo la diarrea y la esteatorrea.
- Gestión de la Diabetes: La insuficiencia pancreática endocrina que conduce a la diabetes mellitus requiere una dieta especial y, en la mayoría de los casos, la administración de insulina. La diabetes causada por pancreatitis crónica puede ser compleja, ya que a menudo se acompaña de una disminución de los niveles de glucagón, la hormona que contrarresta la acción de la insulina.
- Modificación del Estilo de Vida: La supresión estricta del consumo de alcohol y tabaco es fundamental, incluso si el alcohol no fue la causa inicial de la enfermedad.
- Dieta Adecuada: Se recomienda una dieta baja en grasas, con comidas pequeñas y frecuentes, rica en frutas, verduras y granos integrales, y suficiente aporte de vitaminas y calcio. Mantenerse hidratado es también importante.
- Tratamiento de Complicaciones: El tratamiento de complicaciones como seudoquistes (drenaje endoscópico o quirúrgico), ictericia (descompresión del conducto biliar) o insuficiencia renal se aborda de forma específica.
- Tratamiento Quirúrgico: Se reserva para casos específicos, como conductos pancreáticos dilatados con masa inflamatoria o cuando otros tratamientos fallan. Puede incluir la derivación del conducto pancreático al intestino delgado o, en casos graves y seleccionados, la extirpación parcial o total del páncreas (pancreatectomía), que a menudo requiere autotrasplante de células de los islotes para preservar la producción de insulina.

Complicaciones de la Pancreatitis Crónica
La pancreatitis crónica puede llevar al desarrollo de diversas complicaciones graves que afectan la calidad de vida y la esperanza de vida del paciente:
- Insuficiencia Pancreática Exocrina: Dificultad para digerir y absorber nutrientes, resultando en malnutrición, pérdida de peso, deficiencias vitamínicas (A, D, E, K) y anemia por deficiencia de hierro o vitamina B12.
- Insuficiencia Pancreática Endocrina: Desarrollo de diabetes mellitus, con el riesgo asociado de complicaciones a largo plazo.
- Seudoquistes Pancreáticos: Acumulaciones de líquido y residuos que pueden causar dolor, sangrar, romperse o bloquear el duodeno o las vías biliares.
- Mayor Riesgo de Cáncer de Páncreas: Los pacientes con pancreatitis crónica tienen un riesgo significativamente mayor de desarrollar cáncer de páncreas.
- Problemas Digestivos: Incluyendo náuseas, vómitos, diarrea y deposiciones grasosas y malolientes.
- Osteoporosis: La malnutrición crónica puede debilitar los huesos.
- Problemas Respiratorios e Infecciones: La enfermedad puede hacer que el páncreas sea más vulnerable a infecciones y afectar la función respiratoria.