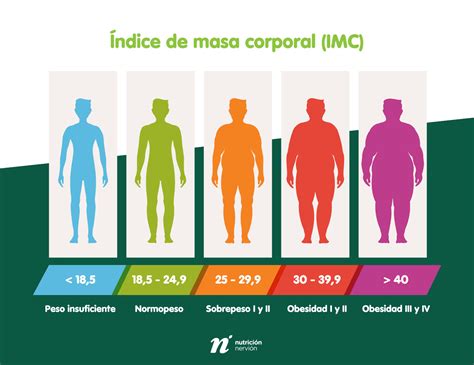
El Índice de Masa Corporal (IMC), concebido por el matemático belga Lambert Adolphe Quetelet en 1832, es una medida ampliamente utilizada para evaluar la relación entre el peso y la altura de una persona. Durante casi dos siglos, ha servido como un indicador general de salud y para el análisis de tendencias sanitarias. Sin embargo, es crucial reconocer las limitaciones significativas del IMC, ya que no considera la composición corporal (proporción de grasa y masa muscular), la distribución de la grasa, ni otros factores determinantes de la salud como la edad, el género y la etnia.
A pesar de sus limitaciones, el IMC sigue siendo una herramienta práctica en diversos contextos, especialmente para identificar tendencias de salud en grandes poblaciones. Un IMC extremadamente bajo puede ser una señal de malnutrición y un riesgo para la salud. Es importante recordar que el IMC categoriza el peso, no la salud.
En la actualidad, los profesionales de la salud son cada vez más conscientes de estas limitaciones y tienden a adoptar enfoques más holísticos y personalizados para evaluar la salud, especialmente en el manejo de trastornos alimentarios.
La Anorexia Nerviosa: Una Enfermedad de Gran Impacto
La Anorexia Nerviosa (AN) es un trastorno de la conducta alimentaria (TCA) que se caracteriza por un peso corporal anormalmente bajo, un miedo intenso a ganar peso y una percepción distorsionada de la propia imagen corporal. A diferencia de otros trastornos psiquiátricos, los TCA son enfermedades multisistémicas con complicaciones médicas significativas, directamente atribuibles a la pérdida de peso y el grado de desnutrición.
La gravedad de la anorexia nerviosa se establece a menudo a través del índice de masa corporal (IMC). Esta enfermedad multifactorial está influenciada por factores culturales, biológicos, familiares y personales. Las secuelas adversas de la AN pueden afectar a todos los sistemas corporales, especialmente a medida que la enfermedad se vuelve más grave y crónica.
La anorexia nerviosa se considera una enfermedad con un alto índice de morbimortalidad, incrementando hasta seis veces el riesgo de muerte y asociándose a múltiples complicaciones médicas.
Tipos y Presentación de la Anorexia Nerviosa
La Anorexia Nerviosa se clasifica principalmente en dos tipos:
- AN restrictiva: Los pacientes restringen la ingesta de alimentos sin recurrir regularmente a atracones, purgas o uso de laxantes y diuréticos. Algunos pacientes en este tipo pueden ejercitarse excesivamente.
- AN con atracones / purgas: Los pacientes recurren regularmente a atracones o a purgas (inducción del vómito) y/o al uso de laxantes y/o diuréticos. La principal diferencia con la bulimia nerviosa radica en el peso corporal del paciente: en la anorexia nerviosa, el peso es bajo, mientras que en la bulimia nerviosa, el peso es normal o alto.
Los síntomas de la AN suelen aparecer de manera progresiva, lo que puede dificultar su detección temprana. La preocupación por la dieta, la figura y el peso es central. Los atracones se definen como el consumo de una cantidad significativamente mayor de alimento de lo que la mayoría de las personas comerían en un período similar, acompañado de una pérdida de control.
Es importante destacar que la anorexia nerviosa aparece predominantemente en niñas y mujeres jóvenes, con un inicio que suele ser durante la adolescencia. La prevalencia de por vida se estima en aproximadamente el 1,5% en mujeres y el 0,1% en hombres.
Factores de Riesgo y Características Clínicas
La incidencia de la anorexia nerviosa es mayor en mujeres. Ciertos factores familiares y sociales se asocian con un mayor riesgo. A menudo, los pacientes pertenecen a clases socioeconómicas medias o altas, son meticulosos, compulsivos y presentan altos niveles de rendimiento y éxito. Las normas culturales sobre la imagen corporal, donde la delgadez es idealizada, pueden desempeñar un papel importante.
La participación en actividades que enfatizan la forma corporal o el peso, como la gimnasia o el ballet, también se ha asociado con el desarrollo de la AN y la bulimia nerviosa. Existe una predisposición genética identificada, y los estudios genómicos están comenzando a señalar loci específicos asociados con un mayor riesgo.
Los signos y síntomas de la anorexia nerviosa pueden variar desde leves hasta graves y persistentes. A pesar de tener bajo peso, la mayoría de los pacientes se preocupan por estar demasiado pesados o por tener zonas corporales grandes. Persisten en sus esfuerzos por perder peso, considerando cualquier aumento como un fracaso inaceptable. La preocupación por el aumento de peso se agrava incluso en estados de extrema delgadez.
A pesar de la preocupación por el peso, el apetito a menudo persiste hasta una caquexia significativa. Los pacientes muestran una intensa preocupación por la comida: estudian dietas y calorías, pueden capturar, ocultar o desperdiciar alimentos, coleccionar recetas o preparar comidas elaboradas para otros. A menudo exageran su ingesta de alimentos y ocultan conductas como los vómitos inducidos.
Muchos pacientes con AN también realizan ejercicio excesivo para controlar el peso, manteniendo un alto nivel de actividad física incluso en estados de caquexia. Son comunes los reportes de distensión y malestar abdominal, así como el estreñimiento. La mayoría de las mujeres desarrollan irregularidades menstruales y, eventualmente, amenorrea. La depresión y la ansiedad son frecuentes.
Los hallazgos físicos comunes incluyen bradicardia (frecuencia cardíaca baja), hipotensión (presión arterial baja, particularmente ortostática), hipotermia (temperatura corporal baja), aparición de lanugo (cabello suave y fino) o hirsutismo leve, y edema. La grasa corporal y la masa muscular se reducen drásticamente. Los pacientes que vomitan con frecuencia pueden presentar erosión del esmalte dental, hipertrofia de las glándulas salivales y/o esofagitis.
Caso Clínico: Un IMC de 10.19 kg/m²
En un caso clínico presentado, una paciente mujer de 16 años presentaba desnutrición grado III con un IMC de 10.19 kg/m². Sus intentos por mejorar sus condiciones en los últimos dos años habían fallado, lo que llevó a proponer su hospitalización para renutrición mediante sonda nasogástrica. La paciente mostraba una preocupación extrema por el peso y la figura, centrada en el abdomen, lo que la impulsó a modificar su alimentación y actividad física en los últimos cuatro años. Inicialmente, adoptó una dieta restrictiva y aumentó su actividad física. Sin embargo, incrementó progresivamente el ejercicio (anaeróbico, 90 minutos al día, 3 veces por semana) y las conductas restrictivas, incluyendo ayunos de 12 horas (de 1 a 7 veces por semana) y una restricción severa de alimentos.
A los 15 años, aumentó aún más la cantidad de ejercicio (2 horas diarias) con el objetivo de continuar perdiendo peso. En la exploración física se registraron:
- Temperatura: 36°C
- Tensión arterial: 90/60 mmHg
- Frecuencia cardíaca: 60 lpm
- Frecuencia respiratoria: 16 lpm
- Talla: 1.71 m
- Peso: 29.8 kg
- IMC: 10.19 kg/m²
Se observaron hallazgos como cabello quebradizo, mucosa oral deshidratada, parrilla costal y huesos claviculares prominentes debido a la delgadez, abdomen en batea, extremidades hipotróficas con disminución de temperatura y llenado capilar, presencia de equimosis en rodilla izquierda, y huesos iliacos, sacro y coxis prominentes.
Complicaciones Médicas de la Anorexia Nerviosa Extrema
La anorexia nerviosa extrema tiene consecuencias profundas en la estructura y función del sistema cardiovascular. Si bien algunos cambios cardiovasculares son leves y reversibles, otros pueden ser potencialmente mortales. La manifestación clínica más frecuente es la bradicardia sinusal, seguida de hipotensión y síntomas vagales. En casos de pacientes gravemente desnutridos, prácticamente cualquier sistema orgánico importante puede verse afectado.
Los trastornos endocrinológicos son comunes e incluyen niveles disminuidos de hormonas gonadales, niveles ligeramente reducidos de tiroxina (T4) y triyodotironina (T3), y un aumento en la secreción de cortisol. El eje hipotálamo-hipófisis-tiroides muestra una disminución de T3 y una proporción T4/T3 alta, con niveles normales de tirotropina.
Las complicaciones gastrointestinales pueden incluir disfagia y problemas con la coordinación de la deglución. La deshidratación y la alcalosis metabólica pueden presentarse, agravadas por vómitos inducidos y el uso de laxantes o diuréticos. La hipopotasemia e hiponatremia son posibles, al igual que la anemia y la trombocitopenia debido a la supresión de la médula ósea. La osteoporosis es una complicación frecuente.
En el sistema cardiovascular, además de la bradicardia, se observa comúnmente una disminución de la masa muscular, el tamaño de las cámaras cardíacas y el volumen minuto del corazón. El prolapso de la válvula mitral es frecuente. Algunos pacientes presentan intervalos QT prolongados, relacionados con trastornos electrolíticos, que pueden predisponer a taquicardias y, en última instancia, a muerte súbita, principalmente por taquiarritmia ventricular.
A pesar de la gravedad de la desnutrición, los pacientes no suelen volverse inmunosuprimidos, y la susceptibilidad a las infecciones no aumenta generalmente.
Anorexia: ocho años de lucha contra el espejo
Diagnóstico y Tratamiento de la Anorexia Nerviosa
El diagnóstico de la anorexia nerviosa se basa en criterios clínicos, incluyendo la restricción de la ingesta de alimentos que lleva a un peso corporal significativamente bajo, un temor intenso a ganar peso o a la obesidad, y una alteración en la imagen corporal o negación de la gravedad de la enfermedad.
En adultos, un IMC < 17 kg/m² se considera significativamente bajo, mientras que un IMC entre 17 y < 18.5 kg/m² puede serlo dependiendo del punto de partida del paciente. En niños y adolescentes, se utiliza el percentil del IMC para la edad, generalmente el quinto percentil como punto de corte.
Los pacientes a menudo no reconocen los riesgos para la salud asociados con la pérdida de peso y la restricción alimentaria, y suelen resistirse a la evaluación y el tratamiento. Las pruebas de laboratorio y la electrocardiografía son útiles para identificar alteraciones electrolíticas, anemia, trombocitopenia, arritmias y evaluar el estado nutricional, lo que puede indicar la necesidad de hospitalización.
Criterios Diagnósticos Clave (DSM-5-TR):
- Restricción en la ingesta de alimentos que produce un peso corporal significativamente bajo.
- Temor a la ganancia excesiva de peso o a la obesidad (manifestado en el comportamiento que interfiere con el aumento de peso).
- Alteración de la imagen corporal (percepción errónea del peso y/o apariencia) o negación de la gravedad de la enfermedad.
El Índice de Masa Corporal (IMC) es una herramienta diagnóstica, pero no es el único factor determinante. La pérdida de peso rápida y severa, o un peso por debajo del 75% del peso corporal recomendado, hace que la restauración del peso sea una prioridad máxima, a menudo requiriendo hospitalización inmediata en una unidad especializada en Trastornos de la Conducta Alimentaria (TCA).
El tratamiento de la anorexia nerviosa es complejo y requiere un enfoque multidisciplinar, involucrando a psicólogos, psiquiatras, médicos de familia, endocrinos, dietistas-nutricionistas, enfermeros y terapeutas ocupacionales.
Componentes del Tratamiento:
- Suplemento Nutricional: Restablecimiento del peso corporal con un aumento gradual de la ingesta calórica. En casos graves, puede ser necesaria la alimentación por sonda nasogástrica. El síndrome de realimentación es un riesgo potencial que requiere monitorización.
- Psicoterapia: La terapia cognitivo-conductual y, en adolescentes, la terapia familiar (modelo de Maudsley) son fundamentales. El tratamiento se enfoca en la normalización de la alimentación y el peso, y posteriormente en la construcción de una identidad saludable.
- Tratamiento Farmacológico: En algunos casos, se pueden utilizar antipsicóticos de segunda generación, como la olanzapina, para ayudar a aumentar de peso.
La recuperación total de la anorexia nerviosa es posible, aunque aún existe la creencia de que no es completamente curable. La recuperación implica no solo la ganancia de peso, sino también el logro de un estado mental óptimo y la resolución de los factores psicológicos subyacentes. La participación activa de la familia es crucial, especialmente en pacientes jóvenes.
El IMC y la Severidad de la Anorexia Nerviosa: Una Relación Compleja
No existe una relación lineal directa entre el peso corporal y la severidad o el pronóstico de la anorexia nerviosa. Aunque el DSM-5 establece especificadores de gravedad basados en el IMC, la evidencia no siempre respalda que un IMC más bajo se correlacione inequívocamente con una sintomatología más severa o una conducta alimentaria más disfuncional.
La anorexia nerviosa "atípica", caracterizada por un cuadro psicopatológico similar y problemas de salud graves a pesar de no presentar el bajo IMC paradigmático, subraya esta complejidad. Curiosamente, una mayor pérdida de peso respecto al peso máximo previo de la persona puede asociarse con un mejor pronóstico, sugiriendo que aquellas con un historial de bajo peso crónico podrían tener un peor pronóstico.
La rapidez en la pérdida de peso sí puede relacionarse con la gravedad. En cuanto al tratamiento, un mayor IMC alcanzado durante la recuperación se asocia con un mejor pronóstico y menor riesgo de recaída. Sin embargo, la dirección de la causalidad es debatida: un mejor pronóstico podría facilitar una mayor ingesta y ganancia de peso, en lugar de que la ganancia de peso sea la única causa de un mejor pronóstico.
Por lo tanto, un IMC bajo no debe interpretarse automáticamente como un peor pronóstico, ni el mero aumento de peso como garantía de una recuperación completa. El IMC máximo a lo largo de la vida de la persona parece ser un predictor importante del pronóstico. La composición corporal, incluyendo la proporción de tejido graso, es probablemente más relevante que el IMC por sí solo para distinguir a las personas con AN de aquellas con bajo peso pero sin un trastorno alimentario.
La recuperación no debe asumirse como curación. Ciertas características neurocognitivas y metabólicas pueden persistir independientemente del IMC, la mejora en la conducta alimentaria o la resolución de síntomas visibles.
