La insulina es un componente fundamental en el tratamiento de la diabetes, tanto para personas con diabetes tipo 1 como, en muchos casos, para aquellas con diabetes tipo 2. Su administración es crucial para el manejo de los niveles de glucosa en sangre y la prevención de complicaciones asociadas a la enfermedad.
¿Qué es la insulina y por qué es necesaria?
La insulina es una hormona producida por el páncreas, un órgano situado en la zona del estómago. Su función principal es regular la cantidad de glucosa (azúcar) en la sangre, permitiendo que esta entre en las células para ser utilizada como energía o almacenada para su uso posterior. En personas con diabetes, el cuerpo no produce suficiente insulina o no responde adecuadamente a ella, lo que provoca un aumento de los niveles de glucosa en sangre.
La insulina en la diabetes tipo 1
En la diabetes tipo 1, el páncreas deja de producir insulina. Por lo tanto, las personas con esta condición requieren inyecciones de insulina para reemplazar la que su cuerpo no produce y así mantenerse sanas. Generalmente, el tratamiento comienza con dos inyecciones diarias de diferentes tipos de insulina, y con el tiempo, puede progresar a tres o cuatro inyecciones diarias. Estudios indican que este régimen proporciona un mejor control de la glucosa en sangre y ayuda a prevenir o retrasar el daño ocular, renal y nervioso.
La insulina en la diabetes tipo 2
La diabetes tipo 2 se caracteriza por una resistencia a la insulina, donde las células no responden adecuadamente a esta hormona, y con el tiempo, el páncreas puede dejar de producir suficiente cantidad. La mayoría de las personas con diabetes tipo 2 pueden controlar su glucosa en sangre con cambios en el estilo de vida y medicamentos orales. Sin embargo, muchas necesitan también inyecciones de insulina. Inicialmente, puede ser una sola inyección al día, a menudo por la noche, junto con pastillas. Si los medicamentos orales dejan de ser efectivos, pueden requerir dos inyecciones diarias, y en algunos casos, progresar a tres o cuatro inyecciones diarias.
La insulina en la diabetes gestacional
La diabetes gestacional, que se presenta durante el embarazo, puede requerir terapia con insulina si los hábitos saludables y otros tratamientos no logran mantener la glucosa en sangre dentro del rango ideal. El médico trabajará con la paciente para recomendar la insulina adecuada.
Objetivos de la terapia con insulina
El tratamiento con insulina tiene como objetivo principal mantener los niveles de glucosa en sangre dentro de un rango deseado, lo que ayuda a prevenir complicaciones graves a largo plazo, como:
- Ataques cardíacos o accidentes cerebrovasculares.
- Enfermedad renal que puede llevar a insuficiencia renal.
- Problemas oculares, incluida la ceguera.
- Daño nervioso (neuropatía diabética).
- Problemas en los pies que pueden requerir amputación.
- Problemas dentales.
Además, la insulina ayuda a las personas con diabetes a sentirse bien y a adaptarse a su estilo de vida.

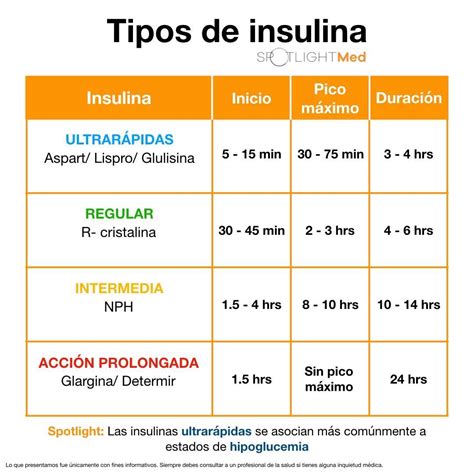
Tipos de insulina
Existen diversos tipos de insulina, cada uno con un inicio de acción, punto máximo de efectividad y duración de acción diferentes. La elección del tipo o combinación de insulinas depende de varios factores, incluyendo el tipo de diabetes, los niveles de glucosa en sangre, los cambios en estos niveles a lo largo del día, el estilo de vida del paciente y la presencia de otras condiciones de salud.
Clasificación de las insulinas según su acción:
- Insulinas de acción rápida o ultrarrápida: Comienzan a actuar rápidamente, generalmente entre 5 y 15 minutos después de la inyección. Son ideales para usar antes de las comidas para controlar el aumento de glucosa postprandial. Su duración es corta, de 2 a 3 horas. Ejemplos incluyen lispro, asparta y glulisina.
- Insulinas de acción corta o regular: Empiezan a actuar en unos 30 minutos y su efecto dura entre 3 y 6 horas. También se administran antes de las comidas.
- Insulinas de acción intermedia: Tardan entre 2 y 4 horas en empezar a actuar y su efecto dura entre 12 y 18 horas. Suelen administrarse una o dos veces al día. La NPH es un ejemplo común.
- Insulinas de acción prolongada, ultraprolongada o lenta: Proporcionan una cobertura de insulina continua durante un período prolongado, generalmente alrededor de 24 horas o más. Ayudan a controlar los niveles de glucosa en sangre entre comidas y durante la noche. Ejemplos son glargina, detemir y degludec.
- Insulinas premezcladas: Son combinaciones de dos tipos de insulina (generalmente una de acción rápida o corta con una de acción intermedia). Pueden simplificar el régimen de tratamiento para algunas personas, ya que ofrecen tanto una dosis basal como una dosis para las comidas. Su inicio de acción es rápido (5-60 minutos) y su duración varía entre 10 y 16 horas.
Formas de administrar la insulina
La insulina no se puede tomar por vía oral, ya que los ácidos del estómago la destruirían. Se administra mediante inyección o inhalación.
Métodos de administración:
- Jeringas de insulina: Son el método más tradicional. La insulina se extrae de un vial (frasco) a una jeringa con aguja para su inyección subcutánea. Es importante usar la jeringa correcta para el tipo de insulina (U-100 o U-500).
- Plumas de insulina: Son dispositivos similares a un bolígrafo que contienen un cartucho de insulina o vienen precargados. Son más fáciles de usar para algunas personas y más discretas. La dosis se ajusta girando un dial y se inyecta a través de una aguja fina. Si se usan dos tipos de insulina, se requieren dos plumas o dos inyecciones separadas.
- Bombas de insulina: Son dispositivos pequeños que administran insulina de forma continua (dosis basal) a lo largo del día a través de un catéter insertado bajo la piel. Pueden programarse para administrar dosis adicionales (bolus) antes de las comidas o para corregir niveles altos de glucosa. Existen bombas externas y sin tubos.
- Insulina inhalada: Es un polvo de insulina de acción rápida que se inhala a través de un dispositivo bucal. Se administra al inicio de cada comida y es una opción para evitar las agujas. No es adecuada para personas que fuman o tienen problemas pulmonares.
- Puerto de insulina: Un pequeño catéter se inserta bajo la piel y se adhiere a la piel con una cinta. La insulina de acción rápida se inyecta en el puerto con una jeringa o pluma, permitiendo usar el mismo sitio de inyección durante varios días.
cómo usar correctamente una pluma de insulina
Cómo y dónde inyectar la insulina
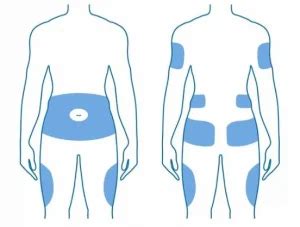
La insulina debe inyectarse en el tejido subcutáneo (grasa) justo debajo de la piel. Los lugares más comunes para la inyección son:
- Abdomen (evitando un área de 5 cm alrededor del ombligo).
- Parte superior y externa de los brazos.
- Parte superior y externa de los glúteos.
- Parte delantera y externa de los muslos.
Rotación del sitio de inyección: Es fundamental rotar el lugar de la inyección dentro de la misma zona general (por ejemplo, el abdomen) para evitar la formación de bultos duros (lipodistrofia) o depósitos de grasa, que pueden afectar la absorción de la insulina y hacerla menos predecible. No se debe inyectar exactamente en el mismo punto cada vez.
Técnica de inyección:
- Lavarse las manos.
- Verificar la fecha de caducidad y el aspecto de la insulina.
- Limpiar la tapa de goma del vial o el sitio de inyección con una toallita con alcohol (aunque no siempre es necesario desinfectar la piel si se tiene buena higiene).
- Cargar la jeringa o preparar la pluma con la dosis correcta.
- Pellizcar suavemente la piel en el sitio de inyección para crear un pliegue de grasa y tejido subcutáneo, sin incluir el músculo.
- Insertar la aguja en un ángulo de 90 grados (o 45 grados si se tiene poca grasa subcutánea).
- Inyectar la insulina lentamente.
- Mantener la aguja en su lugar durante unos segundos (aproximadamente 5-10 segundos) antes de retirarla.
- Desechar la aguja y la jeringa de forma segura en un recipiente para objetos punzantes.
Factores que afectan los niveles de glucosa en sangre
Varios factores pueden influir en los niveles de glucosa en sangre mientras se usa insulina, incluyendo:
- Dieta: Lo que se come, cuánto y cuándo.
- Ejercicio: La cantidad y el momento de la actividad física.
- Estrés: Factores emocionales y psicológicos.
- Enfermedades: Infecciones u otras condiciones médicas.
- Momento y lugar de la inyección: La absorción de la insulina varía según la zona y el momento de administración.
Monitorear regularmente los niveles de glucosa en sangre ayuda a comprender cómo estos factores afectan al cuerpo y a tomar decisiones informadas sobre la dosis de insulina, la alimentación y la actividad física.
Consideraciones adicionales para la terapia con insulina
Fenómeno del amanecer
Algunas personas experimentan niveles altos de glucosa en sangre por la mañana antes del desayuno. Esto puede deberse a la liberación de hormonas durante las primeras horas del sueño (fenómeno del amanecer) o a una dosis insuficiente de insulina por la noche. Ajustar la dosis de insulina nocturna o la hora de la inyección puede ayudar a controlar este fenómeno.
Higiene y seguridad
Es fundamental mantener una buena higiene corporal y lavarse las manos antes de administrar la insulina. Si se usa alcohol para limpiar la piel, se debe dejar evaporar completamente antes de la inyección para evitar dolor. Las agujas y jeringas usadas deben desecharse de manera segura para prevenir pinchazos accidentales y la propagación de infecciones.
Longitud de las agujas
Los estudios recomiendan el uso de agujas de 5 mm, ya que se considera que son adecuadas para la mayoría de las personas, independientemente de su constitución física, para asegurar la inyección en el tejido subcutáneo.
Almacenamiento de la insulina
La insulina sin abrir debe refrigerarse. Una vez abierta, puede almacenarse a temperatura ambiente (evitando calor y luz solar directa) durante un período limitado, según las indicaciones del fabricante. La insulina congelada no debe usarse.
Interacciones y precauciones
Es importante informar al médico sobre todos los medicamentos, suplementos y productos a base de hierbas que se estén tomando, ya que algunos pueden interactuar con la insulina. El consumo de alcohol puede disminuir los niveles de azúcar en sangre y debe hacerse con precaución. Se debe tener especial cuidado al conducir u operar maquinaria si los niveles de azúcar en sangre son bajos o altos.
Seguimiento médico
Asistir a todas las citas médicas y de laboratorio es crucial. Se deben realizar controles regulares de glucosa en sangre y hemoglobina glucosilada (HbA1c) para evaluar la respuesta al tratamiento. Siempre se debe llevar una identificación de diabético.
tags: #que #se #pinchan #los #diabeticos