Tras sufrir un ictus, los pacientes a menudo deben lidiar con secuelas y complicaciones físicas o cognitivas. A pesar de los esfuerzos de rehabilitación, la recuperación completa no siempre es posible, dejando a veces una discapacidad secundaria que puede afectar el movimiento, la coordinación o el control general.
Es fundamental comprender que, más allá de las secuelas físicas, el paciente puede experimentar heridas psicológicas que requieren tratamiento especializado. Estas secuelas pueden manifestarse de diversas formas, impactando significativamente la calidad de vida del individuo.
Secuelas Físicas Post-Ictus
Las secuelas físicas engloban las lesiones y complicaciones que afectan al organismo del paciente. Entre las más frecuentes se encuentran los déficits motores, alteraciones sensitivas o del lenguaje, e incontinencia urinaria.
Déficits Motores y Alteraciones Sensitivas
Los pacientes que han sufrido un ictus deben trabajar activamente en el fortalecimiento muscular y el entrenamiento del equilibrio para mitigar el riesgo de caídas, que es superior en su caso.
Asimismo, pueden surgir alteraciones sensitivas en el lado del cuerpo afectado por problemas de movilidad. Estas sensaciones pueden manifestarse como hormigueo, sensaciones desagradables o una falta de tacto. Es crucial prestar especial atención para prevenir heridas o quemaduras inadvertidas.
La espasticidad, una contracción permanente de ciertos músculos, puede ocasionar rigidez, dolor, contracturas y dificultar los movimientos. El especialista indicará el tratamiento más adecuado para manejar esta condición.
El dolor en el hombro del brazo paralizado es una complicación frecuente en personas con hemiplejia y requiere un programa de rehabilitación específico.
Aunque menos comunes, otras lesiones pueden aparecer, como alteraciones visuales, dolor central o infecciones.
Alteraciones del Lenguaje y la Deglución
El trabajo con un logopeda es esencial cuando existen trastornos del lenguaje, que pueden incluir:
- Afasia: Incomprensión o dificultades para emitir el lenguaje adecuado.
- Disartria: Alteraciones en el habla que se manifiestan en dificultades para articular palabras.
- Mutismo: Incapacidad para pronunciar palabras.
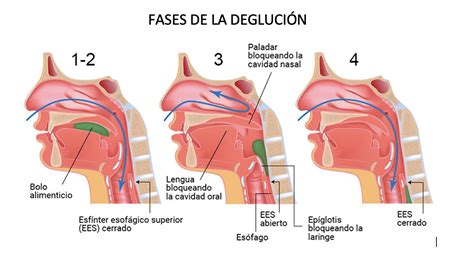
La disfagia, o dificultad para tragar alimentos, líquidos o incluso saliva, puede afectar hasta al 70% de los pacientes post-ictus. Aunque a menudo es un síntoma poco conocido, su diagnóstico temprano es de vital importancia. En muchos casos, este problema puede volverse crónico.
El ictus, al causar una isquemia en el córtex cerebral, afecta las áreas motoras y sensoriales que controlan la deglución. Si bien existe una recuperación parcial gracias a la plasticidad cerebral durante el primer trimestre, no todos los pacientes recuperan completamente esta función.
Las consecuencias de la disfagia no tratada pueden ser graves. Cuando altera la seguridad de la deglución, el paciente puede sufrir aspiraciones, permitiendo que parte del alimento o líquido pase a la vía respiratoria y llegue a los pulmones. Si la disfagia afecta el transporte del bolo alimenticio, surgen problemas nutricionales, como deshidratación, malnutrición y un deterioro significativo de la calidad de vida.
Para abordar la disfagia, se emplean diversas técnicas. La estimulación sensorial de la deglución busca restaurar la sensibilidad y favorecer la plasticidad cerebral, utilizando estímulos eléctricos o farmacológicos. Sustancias como la piperina y el mentol actúan como agonistas que estimulan receptores sensoriales, mejorando la sensibilidad faríngea y la función cerebral motora, lo que a su vez optimiza la deglución y la respuesta voluntaria al comer o beber.
En casos de dificultad para tragar, se requiere modificar la dieta y emplear técnicas de alimentación seguras. En situaciones más graves, puede ser necesaria la inserción de una sonda nasogástrica o, para uso prolongado, una gastrostomía.
Dolor Central y Alteraciones Visuales
El dolor central se caracteriza por ser quemante o punzante, y puede empeorar con el simple tacto, el agua o los movimientos.
Los trastornos visuales están a menudo relacionados con la pérdida de visión en la mitad del campo visual (hemianopsia). Es común que el paciente no sea plenamente consciente de esta limitación, por lo que es importante recordarle que mire hacia el lado afectado como parte de su entrenamiento y recuperación.
Incontinencia Urinaria
La incontinencia urinaria suele ser transitoria, aunque en pacientes con secuelas importantes puede persistir.
Alteraciones del Estado de Ánimo Post-Ictus
Durante la convalecencia, la rehabilitación o al finalizar esta, pueden surgir alteraciones del estado de ánimo. Estas suelen manifestarse en los primeros tres meses posteriores al ictus, aunque en algunos casos pueden presentarse más tarde.
Los síntomas comunes incluyen alteraciones del sueño, dificultad de concentración y reducción del hambre. Los problemas psicológicos más habituales son la depresión y la ansiedad.
La depresión afecta aproximadamente a uno de cada tres pacientes, siendo más frecuente en mujeres y en aquellos con historial de depresión previa, trastornos psiquiátricos, aislamiento social o una estructura familiar deficiente. También pueden presentarse labilidad emocional, apatía, irritabilidad y falta de conciencia sobre las secuelas del ictus.
Alteraciones Cognitivas Post-Ictus
En el ámbito cognitivo, el deterioro más frecuente se manifiesta como demencia, déficits de atención o disminución de la memoria. Algunos pacientes también experimentan alteraciones relacionadas con la orientación, la planificación y la organización de tareas.
El Impacto del Ictus en la Sensación de Hambre: Un Caso en Estudio
Un caso médico inusual, reportado en la revista Neurocase, documenta a una joven de 28 años en Canadá que, tras sufrir un accidente cerebrovascular isquémico en el lóbulo insular izquierdo, perdió la sensación de hambre durante aproximadamente 15 meses. A pesar de mantener intactas las percepciones de gusto y olfato, la paciente dejó de sentir apetito, y sus comidas favoritas perdieron el placer asociado.
Este incidente llevó a una investigación de la Universidad de Montreal, liderada por Dang Khoa Nguyen, a postular la ínsula como una región cerebral clave en la sensación de apetito. Sin embargo, expertos como el neurocientífico José María Delgado, de la Universidad Pablo de Olavide de Sevilla, enfatizan que el control del hambre es multifacético, involucrando múltiples regiones cerebrales y conexiones, más allá de la mera regulación metabólica.
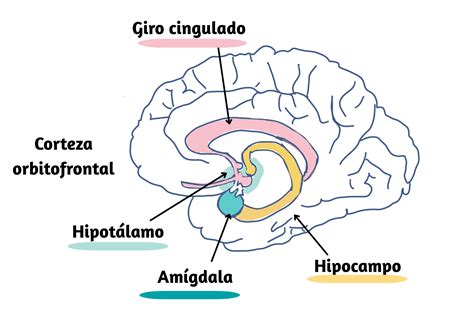
La ínsula, una región cerebral de acceso restringido y poco estudiada, está asociada con la toma de decisiones, el procesamiento emocional y la atención. Aunque no se relaciona directamente con el apetito, sí posee conexiones con el hipotálamo lateral, donde se localiza el centro del hambre.
El caso de la joven canadiense es significativo porque la pérdida del hambre no se atribuyó a medicación, uso de sustancias o trastornos clínicos. Durante este período, perdió 13 kilogramos, pasando de 73 a 60 kilos. La sensación de hambre y el placer asociado a la alimentación regresaron 16 meses después del ictus.
La Complejidad de la Regulación del Hambre
El neurocientífico José María Delgado explica que el hipotálamo, una pequeña área del cerebro, regula las funciones metabólicas endocrinas. Dentro de él, el hipotálamo lateral alberga el centro del hambre, cuya estimulación eléctrica aumenta el apetito. La corteza prefrontal medial y el núcleo accumbens, relacionados con la recompensa y la satisfacción, también modulan conscientemente las señales de apetito y saciedad; su estimulación puede disminuir el apetito.
Si un accidente cerebrovascular afecta al centro del hambre o a las estructuras que lo activan, la pérdida de ganas de comer es una consecuencia lógica. El núcleo accumbens, por ejemplo, puede generar la sensación de saciedad cuando es estimulado eléctricamente, incluso si el cuerpo no ha ingerido alimentos.
Sin embargo, Delgado distingue entre la regulación metabólica del hambre y la regulación cognitiva. Mientras la primera responde a señales fisiológicas como la glucosa baja, la segunda se relaciona con factores psicológicos, como la respuesta a un alimento apetitoso o la pérdida de apetito por enfado.
La complejidad de estos mecanismos hace difícil el desarrollo de un fármaco que regule el hambre a voluntad, y que pueda ser utilizado para tratar la obesidad o la anorexia. La inhibición o activación sostenida de los centros del hambre o la saciedad es necesaria, pero la ingesta normal sacia el apetito antes de que las señales hormonales y nerviosas completen su proceso.
La búsqueda de un activador o inhibidor del hambre ha considerado la estimulación física o química del cerebro, como a través de la dopamina. No obstante, Delgado advierte sobre el peligro de lesionar áreas cerebrales o inducir efectos con graves consecuencias psicológicas y colaterales.
El caso de la joven canadiense subraya que la pérdida del apetito puede ir acompañada de la pérdida del placer de comer. La motivación y el incentivo, como el hambre o el deseo sexual, funcionan dentro de límites normales. Cuando estos mecanismos no operan correctamente, pueden surgir problemas de dependencia.
Los mecanismos naturales de regulación del hambre son eficaces y complejos, involucrando múltiples regiones cerebrales y corporales. La regulación subjetiva del hambre puede ser incluso más rápida que la fisiológica. La distensión del estómago, la digestión y la liberación de hormonas como la leptina y la insulina actúan sobre el centro de la saciedad de forma inconsciente. Paralelamente, la percepción visual de un alimento puede influir en el apetito, incluso sin necesidad fisiológica.
Las lesiones cerebrales extensas pueden ser difíciles de recuperar, aunque el cerebro tiene capacidad de adaptación. En el caso del hambre, la intervención de aspectos subjetivos y fisiológicos impide una única vía de tratamiento.
Regulación por Necesidad o Placer
Investigaciones recientes, como la publicada en Molecular Psychiatry, sugieren que el cerebro controla la alimentación por necesidad (hambre) y por placer a través de circuitos neuronales independientes. Las neuronas productoras de serotonina en el mesencéfalo, conectadas a diferentes áreas, regulan estos comportamientos de forma diferenciada.
Otro estudio en Nature se centró en las neuronas AgRP en el hipotálamo, que se activan durante el ayuno y provocan sensación de hambre. Su activación artificial en ratones recientemente alimentados induce una ingesta masiva de comida.
Decálogo para el Cuidador y el Impacto Familiar
Todos estos factores, tanto físicos como psicológicos, generan un impacto significativo en la familia del paciente. La persona que asume el rol de cuidador puede experimentar sobrecarga y ansiedad, especialmente al momento del alta hospitalaria.
La Pérdida de Apetito (Hiporexia y Anorexia)
La anorexia se define como la falta total de apetito, mientras que la hiporexia es la disminución o pérdida parcial. La hiporexia puede presentarse a cualquier edad y ser síntoma de diversas patologías, siendo más común en personas con enfermedades crónicas o de edad avanzada.
Se estima que la hiporexia afecta a un porcentaje considerable de la población mayor, aunque su prevalencia exacta es difícil de determinar debido a la asociación de sus síntomas con conductas habituales en la vejez. Si no se detecta y controla, representa un riesgo para la salud física y psicológica.
Causas de la Pérdida de Apetito
Las causas de la pérdida de apetito pueden ser:
- Fisiológicas:
- Envejecimiento: Reducción de la demanda calórica, cambios en el gusto y olfato, limitaciones motoras para acceder a alimentos, restricciones dietéticas médicas.
- Enfermedades: Infecciones, enfermedades gastrointestinales, cáncer, VIH, trastornos respiratorios (EPOC), enfermedad renal crónica, hepatitis, insuficiencia hepática, problemas hormonales (hipotiroidismo), trastornos cardíacos, enfermedades neurológicas (demencia, Alzheimer, Parkinson).
- Dificultades para masticar o deglutir (disfagia).
- Uso de ciertos fármacos (ansiolíticos, antidepresivos, analgésicos opioides).
- Consumo de tabaco, alcohol u otras drogas.
- Tratamientos médicos (quimioterapia, radioterapia).
- Baja actividad física o sedentarismo.
- Intolerancia a ciertos alimentos o nutrientes.
- Psicológicas:
- Bajo estado de ánimo, estrés, traumas emocionales, ansiedad, tristeza, nerviosismo.
- Depresión: Altera neurotransmisores que regulan el apetito.
- Problemas de conducta o memoria (demencia, Alzheimer): Olvido de comprar, cocinar o comer.
- Aislamiento social: Pérdida de seres queridos, soledad, distancia familiar.
- Limitaciones económicas: Dificultad para acceder a alimentos adecuados.
Manifestaciones y Consecuencias de la Pérdida de Apetito
La pérdida de apetito se manifiesta a través de cambios en los hábitos alimenticios, ingesta reducida, actitudes negativas hacia la comida o falta de interés. Puede derivar en pérdida de peso, deshidratación, fatiga, debilidad, irritabilidad, dificultad de concentración y alteraciones del sueño.
A largo plazo, puede causar déficits de micronutrientes, desnutrición, anemia, pérdida de masa muscular y ósea, debilitamiento del sistema inmunológico, mayor riesgo de complicaciones de enfermedades, caídas, hospitalizaciones y mortalidad. La desnutrición también agrava el deterioro cognitivo y funcional, afectando la calidad de vida.
Tratamiento y Consejos para Estimular el Apetito
La detección precoz es fundamental, especialmente en adultos mayores o pacientes con enfermedades graves. El tratamiento puede incluir:
- Tratamiento médico: Abordar causas subyacentes, fármacos estimulantes del apetito (eficacia limitada), suplementos alimenticios.
- Terapia psicológica: Abordar causas emocionales (depresión, ansiedad, estrés) mediante terapia cognitivo-conductual, interpersonal o de apoyo.
- Cambios en el estilo de vida: Actividades placenteras, manejo del estrés, comidas pequeñas y frecuentes, alimentos apetecibles y nutritivos, alta densidad calórica.
- Abordaje social: Solución de problemas de soledad, movilidad, aislamiento o económicos.
Diez consejos para estimular el apetito:
- Ingerir porciones más pequeñas y frecuentes.
- Establecer horarios de comida regulares.
- Aprovechar los momentos de hambre para comer más cantidad.
- Limitar líquidos durante las comidas; beber antes o después.
- Comer en un ambiente agradable y en compañía.
- Tener a mano tentempiés nutritivos.
- Experimentar con nuevos alimentos y recetas; probar alimentos fríos o templados, batidos.
- Realizar ejercicio físico moderado.
- Ofrecer alimentos favoritos y variados, con sabores, colores y texturas atractivos. Considerar la disfagia al preparar los alimentos.
- No forzar la ingesta y tener paciencia.