La cirugía bariátrica se consolida como el tratamiento más eficaz a largo plazo para la obesidad mórbida, superando incluso tratamientos previos enfocados en la mejora de hábitos alimentarios. Su éxito radica en la capacidad de mantener la pérdida de peso sostenida, con la consecuente mejora o resolución de comorbilidades asociadas y una reducción de la mortalidad.
Sin embargo, las diversas técnicas quirúrgicas postoperatoriamente inducen una significativa reducción en la ingesta de alimentos, lo que incrementa el riesgo de deficiencia nutricional. Esta deficiencia puede agravarse año tras año en la etapa postquirúrgica, haciendo fundamental un seguimiento riguroso de la ingesta de macronutrientes y micronutrientes por parte de un equipo multidisciplinario con experiencia en estas técnicas, permitiendo una detección precoz y un abordaje rápido de cualquier déficit.
Las técnicas de cirugía bariátrica se clasifican en tres tipos:
- Cirugía restrictiva: el descenso de peso se logra mediante la reducción de la ingesta.
- Cirugía malabsortiva: el efecto se debe a la derivación de las áreas absortivas y secretoras del estómago e intestino delgado.
- Técnicas mixtas restrictivas-malabsortivas: combinan ambos mecanismos.
Ejemplos de estas técnicas incluyen la gastrectomía tubular (exclusivamente restrictiva), la derivación biliopancreática (DBP) y la derivación biliopancreática con cruce duodenal (fundamentalmente malabsortivas). El bypass gástrico o derivación gástrica en Y de Roux (BGYR), así como el bypass tipo BAGUA, son técnicas mixtas restrictivas-malabsortivas que combinan saciedad precoz con malabsorción moderada, siendo actualmente las técnicas quirúrgicas más utilizadas y de referencia en la cirugía bariátrica.
Las deficiencias nutricionales son más prevalentes en procedimientos malabsortivos que en técnicas restrictivas, las cuales, a su vez, suelen resultar en una menor pérdida de peso. Según el Consenso Intersocietario de Cirugía Bariátrica y Metabólica, el déficit de hierro prequirúrgico varía entre el 7,7% y el 44%. La evaluación de este déficit se realiza mediante un hemograma completo, incluyendo hemoglobina, hematocrito, ferremia, capacidad de saturación total del hierro y saturación de transferrina, siendo indispensable solicitar el metabolismo del hierro antes de la cirugía.
El Hierro: Un Micronutriente Esencial
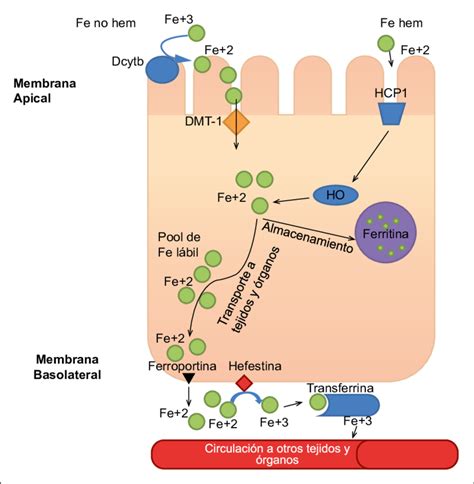
El hierro desempeña un papel crucial en funciones vitales como el transporte y almacenamiento de oxígeno, la fosforilación oxidativa, el metabolismo de neurotransmisores y la síntesis de ADN y ARN. La regulación de los niveles de hierro en el organismo se lleva a cabo principalmente a través del proceso de absorción, que ocurre en el duodeno y el yeyuno proximal.
La incorporación de hierro a través de la dieta se divide en dos tipos:
- Hierro hemo: representa aproximadamente el 20% del hierro dietético, se encuentra unido a grupos hemo y procede de la hemoglobina y mioglobina de la carne. Su absorción es más eficaz, alcanzando hasta el 40% de la ingesta.
- Hierro no hemo: se halla en vegetales, legumbres y lácteos. Su tasa de absorción es variable y depende de otros constituyentes de la dieta.
El hierro no hemo es liberado en el estómago en forma de ión férrico y requiere la secreción gástrica ácida para convertirse en ión ferroso antes de ser absorbido por el enterocito. Factores como la vitamina C pueden potenciar esta absorción al aumentar la acidez. Por el contrario, la disminución de la producción ácida gástrica, así como componentes como el ácido fítico (presente en cereales), el ácido oxálico (en espinacas, acelgas, té, chocolate) o la presencia de otros nutrientes como el zinc o el calcio, pueden interferir o inhibir competitivamente la absorción del hierro.
La Ingesta Diaria Recomendada (RDA) de hierro en adultos es de 8 mg al día para hombres y mujeres mayores de 50 años, y de 18 mg al día para mujeres menores de 50 años. La prevalencia de anemia en pacientes con obesidad antes de la cirugía bariátrica ronda el 20%.
Deficiencia de Hierro y Anemia Post-Cirugía Bariátrica
La incidencia de déficit de hierro y anemia ferropénica tras la cirugía bariátrica varía según el tipo de procedimiento, el tiempo de seguimiento, la definición empleada y el uso de suplementos polivitamínicos. Estudios con técnicas restrictivas puras, como la banda gástrica ajustable o la manga gástrica, no han mostrado un impacto significativo en el metabolismo del hierro a los 12-24 meses.
Sin embargo, tras procedimientos como el bypass gástrico en Y de Roux (BGYR) o la derivación biliopancreática (DBP), se diagnostica anemia entre el 10% y el 40% de los casos. Estos procedimientos conllevan modificaciones del tracto digestivo y hábitos dietéticos que favorecen el déficit de hierro:
- Disminución de la ingesta de carnes rojas debido a intolerancia.
- Reducción de la secreción ácida gástrica por resección del estómago proximal, afectando la disponibilidad de células parietales.
- Exclusión del duodeno, principal sitio de absorción del hierro molecular y hemo, cuya capacidad de absorción no puede ser compensada por el resto de la superficie absortiva del intestino delgado.
Esto último explica la protección relativa frente al déficit de hierro en pacientes con DBP con cruce duodenal en comparación con el BGYR.
La Tabla 1 detalla la incidencia de déficit de hierro y anemia tras cirugía bariátrica en diferentes estudios y períodos de seguimiento:
| Período de seguimiento | Parámetro | Incidencia post-cirugía Bypass Gástrico en Y de Roux | Incidencia post-cirugía Derivación Biliopancreática |
|---|---|---|---|
| 36 meses (Puzziferri et al.) | Anemia | 19% | - |
| 24 meses (Skroubis et al.) | Anemia Déficit de Hierro | 33% 20% | 40% 20% |
| 12 meses (Coupaye et al.) | Anemia Déficit de Hierro | 10% 4% | - |
| 12 meses (Madan et al.) | Anemia | 16% | - |
| 24 meses (Brolin et al.) | Anemia Déficit de Hierro | 22% 33% | 3,57% (Déficit de Hierro a 12 meses, Sovik et al.) |
Otros factores que pueden contribuir al déficit de hierro incluyen:
- Pérdidas por sangrado gastrointestinal asociadas a asas de intestino delgado excluidas o úlceras marginales en las anastomosis.
- Enteropatía pierde-hierro, relacionada con el daño y excreción de células del epitelio intestinal y sobrecrecimiento bacteriano en asa ciega.
- Pérdida de peso, aunque su influencia sobre el grado de déficit de hierro es limitada.
Grupos de especial riesgo para desarrollar déficit de hierro y anemia, así como sus complicaciones, incluyen a las mujeres en edad fértil. Esto se debe, en parte, a menores depósitos de hierro prequirúrgicos. La recuperación de la menstruación postoperatoria puede agravar la ferropenia, especialmente en mujeres con menstruación abundante, para quienes se recomienda tratamiento profiláctico adicional con hierro.
Diagnóstico y Manejo de la Deficiencia de Hierro
Aunque el déficit de hierro es la causa principal de anemia tras cirugía bariátrica, el diagnóstico de anemia a menudo se realiza de forma imprecisa. La ferritina sérica es el parámetro fundamental para evaluar los depósitos corporales totales de hierro, y su reducción es diagnóstica de déficit. Sin embargo, la ferritina también actúa como un reactante de fase aguda, elevándose en estados inflamatorios como la obesidad, independientemente del estatus de hierro.
Es crucial una interpretación adecuada de los parámetros del metabolismo del hierro para diferenciar entre anemia ferropénica y anemia asociada a inflamación crónica. La Tabla 2 resume las características distintivas:
| Parámetro | Anemia ferropénica | Anemia asociada a inflamación crónica | Anemia ferropénica + inflamación crónica |
|---|---|---|---|
| Hierro sérico (mcg/dl) | < 40 | < 40 | < 40 |
| Ferritina sérica (ng/cl) | < 40 | > 200 | 40-200 |
| Tiempo de saturación de transferrina | < 20% | < 20% | < 20% |
| Respuesta a suplementos de hierro | Sí | No | Parcial |
Se recomienda un seguimiento periódico de estos parámetros, adaptado al tipo de cirugía y la evolución clínica individual.
Suplementación Nutricional
En Argentina, la falta de un multivitamínico (MVM) que cumpla con las especificaciones internacionales impulsa la combinación de suplementos para cubrir las recomendaciones nacionales e internacionales. La suplementación nutricional diaria mínima para pacientes con Gastrectomía Tubular (GT) y BGYR incluye:
- Dos multivitamínicos minerales (cada uno con hierro, ácido fólico y tiamina).
- Calcio: 1200 a 1500 mg de calcio elemental (dieta + suplemento en dosis divididas).
- Vitamina D: al menos 3000 UI, titulada hasta alcanzar niveles de 25(OH)D > 30 ng/mL.
- Vitamina B12.
El aporte total de hierro debe ser de 45-60 mg diarios, a través de MVM y suplementos adicionales.
Para pacientes con bajo riesgo de desarrollar ferropenia (hombres y aquellos sin historial de anemia), se recomienda al menos 18 mg de hierro en el multivitamínico mineral. Las mujeres que menstrúan y los pacientes sometidos a BGYR, GT, DBP/SD deben tomar al menos 45-60 mg/día de hierro elemental. La suplementación de hierro debe administrarse alejada de la ingesta de calcio, antiácidos y comidas ricas en fitatos o polifenoles.
Se acepta ampliamente la necesidad de suplementación de micronutrientes de forma empírica y de por vida tras cirugía bariátrica, aunque no existen estudios controlados definitivos sobre dosis y tipos. Para el déficit de hierro, se prefieren compuestos ferrosos (fumarato, sulfato o gluconato) en dosis de 150-300 mg/día de hierro elemental, divididos en 2-3 tomas. Para optimizar la absorción, se deben evitar formulaciones de liberación prolongada, tomar con el estómago vacío, añadir vitamina C y evitar alimentos que interfieran (té, cereales con fibra, alimentos ricos en calcio).
En caso de intolerancia digestiva (náuseas, molestias epigástricas, estreñimiento), se puede probar a tomar con alimentos, usar preparados líquidos o reducir la dosis, lo que prolongará el tiempo de corrección del déficit. Si el tratamiento oral no es efectivo o no se cumple, especialmente en pacientes sintomáticos o con hemoglobina < 10 g/dL, se debe considerar el tratamiento parenteral (intravenoso).
En casos extremos, si persiste hemoglobina < 10 g/dL a pesar del tratamiento oral y parenteral, se pueden considerar transfusiones o intervenciones quirúrgicas, como la reversión del bypass o la conversión a otra técnica, e incluso histerectomía en mujeres con anemia refractaria y menstruación. Si la corrección a largo plazo de la anemia no se logra, deben excluirse otras causas, como anemia por trastornos crónicos, causas endocrinológicas o déficits concomitantes de folato y vitamina B12.
¿Cuáles son los riesgos de la Cirugía bariátrica?
Estudio de Caso y Resultados
Un estudio realizado en el Centro de Obesidad y Enfermedades Metabólicas de Malvinas Argentinas analizó a 50 pacientes femeninas, con una edad promedio de 40,6 ± 17,4 años, sometidas a cirugía bariátrica entre 2021 y 2023. Los criterios de selección se basaron en el Consenso Intersocietario de Cirugía Bariátrica y Metabólica.
Se analizaron estudios de laboratorio de hemograma completo de los últimos 2 años postoperatorios, centrándose en hematocrito y hemoglobina. Se definió anemia ferropénica a aquellos pacientes con valores de hemoglobina < 12 g/dl y hematocrito < 36%.
Las técnicas quirúrgicas empleadas en la muestra fueron:
- Manga Gástrica: 8 pacientes
- Bypass en Y de Roux: 6 pacientes
- Bypass Bagua: 35 pacientes
- SADIS: 1 paciente
Del total de pacientes, el 36% (18 pacientes) presentaron valores bajos de hemoglobina y hematocrito, indicativos de anemia ferropénica.
Al analizar la relación entre técnica quirúrgica y anemia ferropénica:
- Bypass Gástrico Bagua: 44% de los pacientes presentaron anemia ferropénica.
- Manga Gástrica: 25% de los pacientes.
- Bypass Gástrico en Y de Roux: 16,6% de los pacientes.
- SADIS: No se encontraron valores bajos de hemoglobina ni hematocrito.
Las cirugías consideradas "malabsortivas mixtas" (Bagua e Y de Roux) representaron el 88,89% del total de pacientes con anemia ferropénica, lo que subraya la mayor susceptibilidad de estas técnicas a generar este tipo de deficiencia.
Se concluye que en pacientes femeninas sometidas a cirugía bariátrica, la adherencia a una suplementación adecuada de vitaminas y minerales, junto con una correcta alimentación y seguimiento nutricional, son de gran importancia para prevenir el desarrollo de deficiencias nutricionales.