Entendiendo el Prolapso de Órganos Pélvicos
El prolapso es una condición que puede afectar significativamente tu calidad de vida. A menudo manifestado por una sensación de pesadez o incomodidad, esta condición ocurre cuando los órganos pélvicos descienden. Si sientes un peso en la vagina, una sensación de pesadez en la zona pélvica, como si algo estuviera descendiendo, o notas un bulto en la vagina que antes no estaba ahí, es posible que estés experimentando un prolapso de órganos pélvicos.
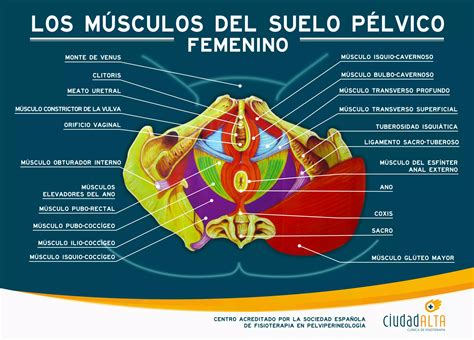
Imagina que los músculos y ligamentos de tu suelo pélvico son como las cuerdas que sujetan un puente colgante, sosteniendo tus órganos: la vejiga, el útero y el recto. Un prolapso de órganos pélvicos es el descenso de uno o más de estos órganos hacia la vagina. El cistocele es el descenso de la vejiga, y es muy común que varios de estos prolapsos ocurran al mismo tiempo.
Los síntomas del prolapso pueden variar mucho de una mujer a otra, pero hay algunas señales de alarma que suelen repetirse. Por ejemplo, una paciente llegó a una clínica con una sensación de pesadez constante, mucho dolor en la entrada de la vagina y una inflamación abdominal muy molesta. Le habían diagnosticado un prolapso de grado 1-2 y sufría de dispareunia (dolor durante las relaciones sexuales) tanto superficial como profunda. Se sentía frustrada y sin esperanza.
La realidad es que hay muchos factores que pueden debilitar el suelo pélvico y provocar un prolapso. No es culpa tuya; son circunstancias de la vida que pueden afectar a cualquier mujer. El cistocele, el tipo de prolapso más frecuente, ocurre cuando la pared que separa la vejiga de la vagina se debilita, permitiendo que la vejiga descienda. Muchas mujeres con cistocele piensan que la única solución es la cirugía, pero nada más lejos de la realidad.
El Papel Fundamental de la Fisioterapia en el Tratamiento del Prolapso
La fisioterapia de suelo pélvico es una herramienta increíblemente poderosa para fortalecer esa "hamaca" que sostiene tus órganos y devolver todo a su sitio. No tienes que resignarte a vivir con esta incomodidad. La fisioterapia de suelo pélvico, como terapia de apoyo, es increíblemente eficaz para tratar el cistocele, sobre todo en grados leves y moderados. Con un programa de ejercicios personalizado, se pueden fortalecer los músculos que sostienen la vejiga y recolocarla en su sitio.
En eFISIO, están convencidos de que la fisioterapia es el camino más eficaz y menos invasivo para tratar el prolapso. Su enfoque es totalmente personalizado, porque cada mujer y cada prolapso son diferentes. Se desaconsejan los ejercicios de Kegel genéricos que se encuentran en internet.
Técnicas de Fisioterapia para el Prolapso
- Terapia manual: Los fisioterapeutas especializados utilizan técnicas manuales para liberar tensiones, relajar los músculos que estén demasiado contraídos y mejorar la circulación en la zona.
- Ejercicios de fortalecimiento: Se enseña a activar correctamente los músculos del suelo pélvico y del abdomen profundo (el transverso abdominal).
- Biofeedback: Se utiliza un dispositivo que permite ver en una pantalla cómo se contraen y relajan los músculos.
- Electroestimulación: Si los músculos están muy débiles, se puede usar una suave corriente eléctrica para ayudarlos a contraerse.
Los beneficios de un tratamiento de fisioterapia para el prolapso van mucho más allá de lo físico. Desde el primer día, te sentirás escuchada y comprendida. En la primera visita, se realiza una valoración exhaustiva para entender tu caso en profundidad, haciendo preguntas sobre tus síntomas, tu historial médico y tu estilo de vida. Con toda esa información, se diseña un plan de tratamiento 100% personalizado.
Las sesiones de tratamiento suelen durar unos 50 minutos y combinan diferentes técnicas. Siempre se trabaja al ritmo de la paciente, sin forzar y sin dolor. Muchas pacientes empiezan a sentir una mejoría después de las primeras 4-6 sesiones. Además de la terapia en consulta, se pueden pautar ejercicios de conciencia para relajar el suelo pélvico, como el "ascensor", y el uso de un vibrador para mejorar la sensibilidad.
🤩💪🏼5 pasos CLAVES para MEJORAR tu Suelo Pélvico || Suelo Firme
El tratamiento de fisioterapia para prolapso en eFISIO consiste en una evaluación inicial personalizada seguida de sesiones de terapia manual, ejercicio terapéutico y técnicas instrumentales. Los pacientes suelen experimentar mejoría desde las primeras sesiones, con una recuperación funcional completa en 4-8 semanas. La fisioterapia de suelo pélvico fortalece la musculatura para dar soporte, mejorar los síntomas y la funcionalidad. Una combinación de ejercicios de Kegel para fortalecer, activación del transverso abdominal y técnicas hipopresivas para reducir la presión. Se centra en reeducar la musculatura pélvica, a menudo usando biofeedback con ecógrafo y radiofrecuencia para mejorar la calidad del tejido.
Los ejercicios de Kegel son una herramienta clave para fortalecer la base muscular, pero deben pautarse correctamente y complementarse con otras técnicas. En muchos casos de prolapso grado I y II, un tratamiento de fisioterapia bien ejecutado puede evitar o posponer la cirugía. Los ejercicios que trabajan la faja abdominal son efectivos para tonificarla y elevar las vísceras, disminuyendo la sensación de pesadez. Se deben evitar ejercicios de alto impacto (saltar, correr), abdominales tradicionales y levantar cargas pesadas sin una correcta gestión de la presión.
La mejoría depende del grado y la constancia, pero muchas pacientes notan alivio de los síntomas en las primeras 6-8 semanas. El tratamiento incluye una valoración exhaustiva, terapia manual, pauta de ejercicios personalizados y puede incluir tecnologías como radiofrecuencia o electroestimulación. Se enfoca en fortalecer la pared posterior de la vagina, mejorar hábitos defecatorios y reeducación postural. Se utilizan ecografía funcional para biofeedback, radiofrecuencia (Indiba) para la regeneración de tejido y electroestimulación para potenciar la contracción muscular.
Para la prevención y el tratamiento, se recomienda evitar el estreñimiento, no hacer fuerza al orinar o defecar, activar el abdomen al coger peso y mantener una buena postura. Un fisioterapeuta puede adaptar tu rutina deportiva y enseñarte a levantar peso de forma segura. Una valoración postparto es clave para recuperar la faja abdominal y el suelo pélvico, tratando y previniendo el prolapso. Ante el primer síntoma (sensación de bulto, pesadez) o tras el diagnóstico médico, una intervención temprana mejora el pronóstico.
Entendiendo la Hernia de Pared Abdominal
Una hernia de la pared abdominal es una abertura o área de debilidad en la pared abdominal a través de la cual puede sobresalir el contenido abdominal. Esta condición causa una protuberancia perceptible, pero pocas molestias. El diagnóstico se establece por la exploración física y a veces con ayuda de una ecografía, y generalmente se requiere cirugía reparadora.
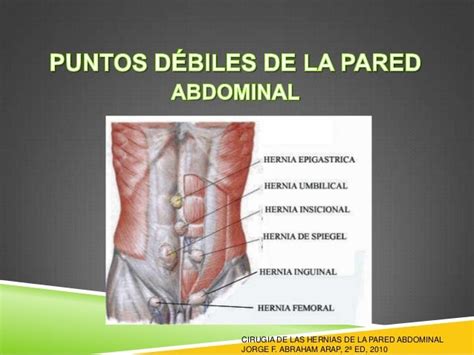
Las hernias abdominales son muy frecuentes y suelen denominarse por el área en la que aparecen. La pared abdominal es gruesa y resistente en su mayor parte; por eso, las hernias suelen producirse en una zona de debilidad. Levantar demasiado peso o realizar esfuerzos de modo excesivo pueden provocar que la hernia sea más evidente, pero no causan su formación.
Tipos de Hernias de la Pared Abdominal
- Hernias inguinales: Aparecen en el pliegue inguinal o en el escroto. Son más frecuentes en los varones y también se producen en niños.
- Hernias incisionales (ventrales): A veces aparecen a través de una incisión quirúrgica en la pared abdominal, muchos años después de la cirugía.
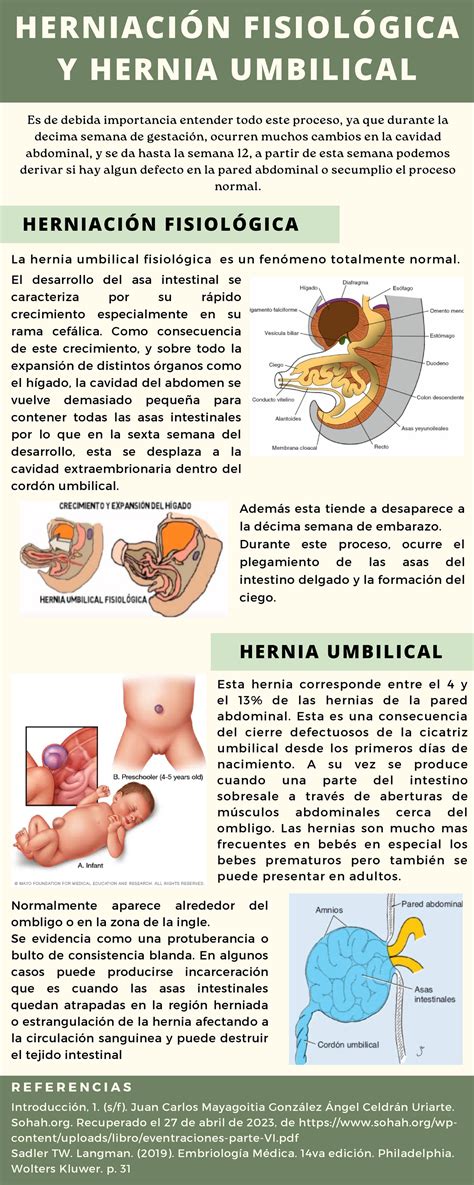
- Hernias umbilicales: Se producen alrededor del ombligo. Muchos bebés tienen una pequeña hernia umbilical porque la abertura por la que pasan los vasos sanguíneos del cordón umbilical no se ha cerrado por completo. En los niños más pequeños, a veces se controlan para ver si se cierran por sí solas. En adultos, pueden ser causadas por obesidad, embarazo o exceso de líquido en el abdomen (ascitis).
- Hernias femorales: Pueden aparecer justo por debajo del pliegue de la ingle, en la mitad del muslo, donde la arteria y la vena femoral entran en la pierna.
- Hernias epigástricas: Se forman a través de pequeños defectos naturales ubicados en la línea media de la mitad superior de la pared abdominal (por encima del ombligo).
- Hernias de Spiegel: Se producen a través de defectos en los músculos de la pared abdominal (por lo general por debajo del ombligo).
Complicaciones: Incarceración y Estrangulación
A veces, un asa intestinal o un fragmento de grasa queda atrapado en la hernia, un trastorno llamado encarcelación o incarceración. Una hernia encarcelada puede bloquear (obstruir) el intestino.
En raras ocasiones, la hernia aprisiona el intestino tan fuertemente que interrumpe el aporte de sangre, lo que se denomina estrangulación. En este caso, el asa intestinal atrapada puede gangrenarse en menos de 6 horas. Con la gangrena, la pared intestinal muere, produciendo normalmente su ruptura, lo que conduce a peritonitis (inflamación y generalmente infección de la cavidad abdominal), choque y, si no se trata, la muerte.
Hernias del Deporte: Una Distinción Importante
Una hernia del deporte o del deportista no es una verdadera hernia porque no hay abertura ni debilidad en la pared abdominal, ni protrusión del contenido abdominal. En cambio, el trastorno implica un desgarro de uno o más músculos, tendones o ligamentos en la parte inferior del abdomen o en la ingle, en particular donde estos se adhieren al hueso púbico. El término puede derivarse de que el dolor se produce en la misma zona que en el caso de una hernia inguinal.
Síntomas y Diagnóstico de las Hernias de Pared Abdominal
La mayoría de las personas afectadas suelen observar únicamente la presencia de un bulto en la zona donde se localiza la hernia. A veces, la hernia aparece solo al levantar peso, toser o hacer un esfuerzo. Suele producir pocas molestias o ninguna, y el bulto puede ser introducido de nuevo hacia dentro (reducido) por la persona afectada o por el médico.
Una hernia encarcelada suele ser más dolorosa y el bulto no puede ser reducido. Una hernia estrangulada causa dolor constante que aumenta de forma gradual, típicamente con náuseas y vómitos, no puede ser reducida y es dolorosa al tacto. La piel sobre una hernia estrangulada puede estar roja.
Los médicos establecen el diagnóstico de las hernias basándose principalmente en la exploración física. Los bultos en la ingle que parecen hernias pueden ser ganglios linfáticos inflamados o testículos no descendidos. Una inflamación del escroto puede ser un varicocele, un hidrocele o un espermatocele, o un tumor en un testículo. Algunas veces el médico realiza una ecografía para ayudar a determinar el diagnóstico.
Tratamiento de las Hernias de Pared Abdominal
La reparación quirúrgica es el tratamiento principal para la mayoría de las hernias abdominales.
Las hernias umbilicales en lactantes raramente se estrangulan y no reciben tratamiento; la mayoría desaparecen sin tratamiento en unos años. Si son muy grandes, pueden repararse cuando el niño alcanza los 2 años. Las hernias umbilicales en adultos causan problemas estéticos y pueden repararse electivamente. Aunque por lo general no suelen estrangularse o encarcelarse, estas complicaciones pueden producirse.
Dado que otros tipos de hernias tienen mayor probabilidad de estrangularse, los médicos suelen repararlas quirúrgicamente cuando se diagnostican. Si la hernia está encarcelada o estrangulada, la cirugía se efectúa inmediatamente. De lo contrario, la cirugía es electiva. El objetivo de la reparación quirúrgica es cerrar o cubrir la abertura de modo que el contenido abdominal no pueda retroceder. La cirugía suele aliviar los síntomas de una hernia en función de su tamaño y del malestar que cause.
Sujetar la hernia hacia dentro mediante cintas, vendas u otros medios, a veces ayuda a la persona a sentirse más cómoda, pero no disminuye el riesgo de estrangulación ni permite que la abertura se cierre.
La hernia abdominal es la protrusión de parte del contenido del abdomen, normalmente grasa o parte del intestino, a través de una zona debilitada de los músculos o una apertura, ya sea natural o quirúrgica. La hernia inguinal es la más frecuente, sobre todo en hombres y niños. La hernia umbilical es muy frecuente en bebés. La hernia de Spiegel es poco común y aparece en la fascia de Spiegel, entre los músculos laterales y el recto anterior, en la parte baja del abdomen.
El síntoma más característico de una hernia abdominal es la aparición de un bulto claramente visible y palpable. Es frecuente que solamente surja al hacer algún esfuerzo, como levantar peso o toser, y que se pueda reintroducir al abdomen con facilidad. Una hernia encarcelada: el contenido de la hernia queda atrapado y no puede volver a meterse dentro. Estrangulación: es el siguiente paso a una hernia encarcelada, el tejido está completamente atrapado, por lo que no recibe el oxígeno de la sangre y se necrosa.
La Importancia de la Faja Abdominal y el Cinturón Pélvico
Un suelo pélvico y faja abdominal fuertes y tonificados contribuyen a un embarazo saludable, facilitan el parto y aseguran una pronta recuperación posparto. Por el contrario, si la estructura está debilitada (hipotonía) o rígida y tensionada (hipertonía) puede generar problemas tanto para la embarazada como para el feto.
El suelo pélvico es un conjunto de músculos y tejido conjuntivo con forma de puente colgante, que se encuentra en la parte inferior de la faja abdominal o core (núcleo). La faja abdominal o core proporciona soporte y estabilidad a la columna vertebral durante el embarazo, especialmente durante el tercer trimestre. Una faja abdominal con una musculatura fuerte y tonificada reduce la presión sobre la columna vertebral.
A finales del segundo trimestre del embarazo y durante el tercero, el crecimiento del útero y el aumento de peso favorecen la incontinencia urinaria de esfuerzo. Se trata de pérdidas de orina causadas por contracciones involuntarias, como toser, estornudar, bostezar o reír, o con contracciones voluntarias, como levantar peso o hacer ejercicio.
El diafragma del core o faja abdominal es un músculo con forma de bóveda, ubicado por debajo de los pulmones. Su función principal es la respiración. Respirar correctamente aumenta la coordinación de todos los músculos que forman el core y reduce su tensión. También eleva el nivel de oxigenación del cuerpo y disminuye la tensión arterial, el estrés y la ansiedad. Por eso, manejar la respiración es vital durante el trabajo de parto.
Los problemas de espalda, incontinencia urinaria y fecal, prolapso o caída de órganos pélvicos, y diástasis abdominal severa son posibles consecuencias de un suelo pélvico y faja abdominal debilitados. La diástasis abdominal (separación de los músculos rectos del abdomen) ocurre para que el útero en crecimiento tenga más espacio. Aunque es común y suele corregirse tras el parto, la debilidad de la faja abdominal puede favorecer una diástasis severa, aumentando el riesgo de dolores de espalda, problemas de equilibrio y estabilidad, prolapsos, incontinencia, trastornos digestivos y hernia de vísceras.
Los ejercicios de Kegel son el tratamiento más efectivo para tonificar y fortalecer el suelo pélvico debilitado, así como para prevenir este trastorno, siempre y cuando se realicen de la manera correcta y no estén contraindicados. La excitación y el orgasmo aumentan la irrigación sanguínea, lo que tonifica los músculos y tejidos. Durante el clímax se producen contracciones involuntarias y rítmicas del suelo pélvico, la vagina, el útero y el esfínter anal, fortaleciendo la musculatura involuntaria del suelo pélvico. Por eso, tanto las relaciones sexuales como la masturbación son una práctica idónea para mantener tu suelo pélvico fuerte y tonificado.
Para trabajar los músculos de la faja abdominal, son imprescindibles los ejercicios enfocados en mejorar la fuerza, estabilidad y equilibrio general del cuerpo, como gimnasia abdominal hipopresiva, pilates y yoga, y evitar los ejercicios que dañan el suelo pélvico.
La pared abdominal tiene como funciones erguirnos, transmitir fuerza a las extremidades, estabilizarnos y gestionar las presiones intraabdominales. A causa del fallo de la pared abdominal, las presiones abdominales no se gestionan bien y esto puede afectar al suelo pélvico. Si las presiones que recaen sobre la pared abdominal (como la tos o la risa), no están bien gestionadas, recaerán sobre los órganos pélvicos. Asimismo, si los músculos del tronco no funcionan bien, se pierde la armonía y postura del cuerpo.
La diástasis abdominal debe ser diagnosticada por un médico y tratada con la ayuda de un fisioterapeuta especializado en suelo pélvico y de un preparador físico. Además de la fisioterapia, también es importante contar con la ayuda de un nutricionista. La diástasis abdominal puede darse por múltiples causas, como el sedentarismo, el embarazo, las malas posturas, procesos hormonales alterados, etc.
Faja Abdominal Postparto vs. Cinturón Pélvico
El uso prolongado de la faja abdominal postparto está generalmente desaconsejado por los profesionales expertos en fisioterapia uroginecológica y obstétrica. Si bien puede ser atractiva, fácil y rápida para disimular la barriga, su uso prolongado puede resultar más perjudicial que beneficioso. Al inmovilizar y suplir el trabajo de los músculos del abdomen, estos pueden debilitarse aún más. Además, si se ciñe y aprieta el contenido abdominal, se produce una hiperpresión hacia los músculos del suelo pélvico que los tensa y debilita aún más.
La faja abdominal postparto se puede usar puntualmente para un evento ocasional, pero no de manera continuada y prolongada. En casos de hernias umbilicales o diástasis graves, se pueden recomendar fajas abdominales, pero el tiempo y los días de uso deben ser supervisados por un profesional sanitario especializado.
El cinturón pélvico o cinturón postparto es una cincha elástica y regulable que se coloca rodeando la pelvis por debajo de las espinas iliacas. Su uso resulta muy útil tanto en el embarazo como en el postparto, y en otros casos de riesgo de disfunciones del suelo pélvico, como tras una histerectomía, en casos de prolapso o incontinencia urinaria de esfuerzo. También es útil para deportistas, en caso de dolores de espalda o para proteger la espalda y el suelo pélvico en trabajos que impliquen el transporte frecuente de peso o permanecer de pie durante largos periodos de tiempo.
El cinturón pélvico tiene la capacidad de corregir y provocar una postura adecuada que protege el suelo pélvico de hiperpresiones y la zona lumbar de hiperlordosis, sin privar de movimiento a la pelvis o a la espalda. Al contrario que los cinturones lumbares, el cinturón pélvico estabiliza la articulación sacroilíaca y reposiciona la pelvis, aumenta la amplitud dinámica y la resistencia haciendo trabajar la musculatura dorsal, abdominal y pélvica.
Su uso disminuye la hiperlordosis, provoca una corrección del centro de gravedad y de los apoyos plantares, un aumento de la estabilidad y de la fuerza distal. La postura que se consigue con su uso afecta directamente a la cincha abdominal, reforzando el transverso abdominal inferior (el core), reposicionando las vísceras hacia arriba y consiguiendo tonificar toda la musculatura abdominal profunda, proteger el suelo pélvico y estimular la tonificación perineal.
Gracias al reposicionamiento de la pelvis y la posición del esternón, el diafragma tiene más movilidad, las respiraciones son más profundas, la circulación sanguínea mejora, la columna se elonga, los músculos de la espalda se fortalecen y las fuerzas que generan los esfuerzos se dirigen hacia la zona del sacro y no hacia el suelo pélvico, lo cual constituye una protección contra los prolapsos y tras una histerectomía.
Uso del Cinturón Pélvico
- Durante el embarazo: Indicado en caso de dolores de la parte baja de la espalda (sacroilíacos y lumbares), problemas circulatorios, hipermovilidad de la sínfisis púbica, dolores de ligamentos, sensación de pesadez, urgencia e incontinencia urinarias, y contractilidad uterina. Puede ser utilizado sin límite de tiempo.
- Postparto: Recomendado para mejorar dolores de espalda, cervicales o riñones, dolores de la parte baja de la espalda (sacroilíacos y lumbares), dolores en la sínfisis púbica, sensación de pesadez, incontinencia urinaria y tensión de cicatriz en caso de cesáreas.
- Otros casos: Tras intervenciones quirúrgicas abdominales y pélvicas (histerectomía, prolapso o hernias), en casos de hiperlaxitud, para trabajadores o deportistas con altas posibilidades de prolapso, deportistas que requieren gran movilidad de la espalda y la pelvis, mujeres con incontinencia de esfuerzo, y en casos de prolapso (rectocele, cistocele, prolapso de útero, de la cúpula vaginal, etc.).
La colocación correcta del cinturón pélvico es crucial: se coloca horizontalmente sobre la pelvis, a nivel del sacro por detrás y justo por encima de la articulación femoral y de la sínfisis púbica. No debe colocarse a nivel lumbar o abdominal.