Introducción al Metabolismo Anormal de la Glucosa
El metabolismo anormal de la glucosa se refiere a las condiciones en las que el cuerpo no puede regular adecuadamente los niveles de azúcar en sangre. Esto puede manifestarse de diversas formas, siendo la diabetes mellitus una de las más comunes. La diabetes es una enfermedad crónica (que dura toda la vida) caracterizada por niveles elevados de azúcar (glucosa) en la sangre.
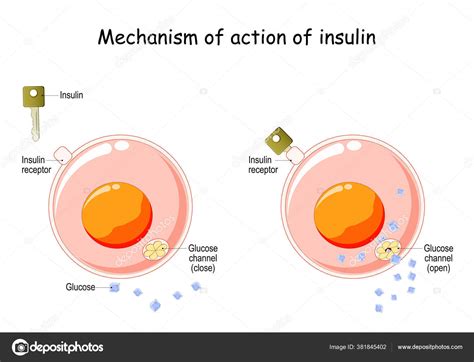
La glucosa es la principal fuente de energía del cuerpo. Después de comer, el cuerpo descompone los alimentos y los convierte en glucosa. Esta glucosa entra en las células con la ayuda de la insulina, una hormona producida por el páncreas. La insulina permite que la glucosa entre en las células para ser almacenada o utilizada como combustible. Si no se come durante varias horas y el nivel de glucosa en sangre baja, la producción de insulina se detiene. Otra hormona del páncreas, el glucagón, le indica al hígado que libere la glucosa almacenada al torrente sanguíneo.
Los mecanismos de metabolización de la glucosa pueden verse alterados, lo que lleva a un desequilibrio. Esto puede resultar en niveles de azúcar en sangre anormalmente altos (hiperglucemia) o anormalmente bajos (hipoglucemia).
Tipos de Diabetes y sus Causas
Diabetes Mellitus Tipo 1
La diabetes mellitus tipo 1 es un trastorno autoinmune en el cual el sistema inmunitario del cuerpo ataca y destruye las células beta del páncreas, que son las responsables de producir insulina. Como resultado, la producción de insulina es ausente o gravemente deficiente.
Causas de la Diabetes Tipo 1
- Predisposición Genética: Ciertos genes hacen que las personas sean más susceptibles a factores ambientales que pueden desencadenar la enfermedad. Estos genes son más comunes en personas con ascendencia de ciertas regiones geográficas, como Escandinavia y Cerdeña.
- Factores Ambientales: La reacción autoinmune puede ser desencadenada por exposiciones ambientales. Se han relacionado varios virus, como el coxsackie y el SARS-CoV-2 (COVID-19), así como el citomegalovirus congénito y la rubéola, con la aparición de diabetes tipo 1. Los virus pueden dañar directamente las células del páncreas o hacerlo indirectamente.
- Dieta: La ingesta de leche de vaca, avena, gluten y fibra dietética durante la lactancia se ha asociado con un mayor riesgo. Otros factores dietéticos como la ingesta de azúcar, carbohidratos, suplementación con vitamina D, nitritos y proteínas también pueden estar relacionados, aunque los mecanismos exactos no se comprenden completamente. Por otro lado, la introducción tardía de ciertos alimentos podría ser protectora.
La destrucción de las células productoras de insulina progresa lentamente durante meses o años hasta que el páncreas no puede producir suficiente insulina para controlar los niveles de glucosa en sangre. Generalmente se desarrolla en la infancia o adolescencia, pero también puede aparecer en adultos (denominada diabetes autoinmune latente del adulto - LADA).
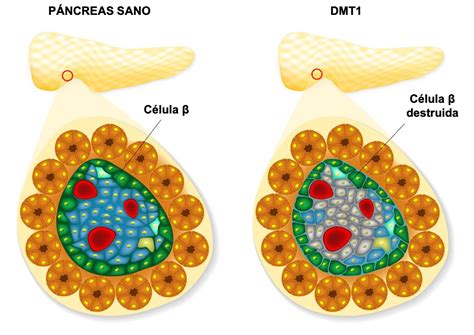
Diabetes Mellitus Tipo 2
La diabetes mellitus tipo 2 (DM2) es un trastorno metabólico complejo y multifactorial, donde las células del cuerpo (adipocitos, hepatocitos y células musculares) no responden adecuadamente a la insulina. A esto se le llama resistencia a la insulina. Como resultado, la glucosa no puede entrar eficientemente en las células para ser utilizada como energía, acumulándose en la sangre (hiperglucemia).
Causas y Factores de Riesgo de la Diabetes Tipo 2
- Resistencia a la Insulina: Las células del cuerpo no responden correctamente a la insulina.
- Sobrepeso y Obesidad: El exceso de grasa corporal, especialmente alrededor de la cintura, dificulta el uso correcto de la insulina. La asociación entre obesidad y resistencia a la insulina no es universal, pero es un factor de riesgo significativo.
- Genética y Antecedentes Familiares: Los genes juegan un papel importante en el desarrollo de la diabetes tipo 2.
- Estilo de Vida Sedentario: Un bajo nivel de actividad física contribuye al riesgo.
- Dieta Deficiente: Una alimentación poco saludable aumenta la probabilidad de desarrollar la enfermedad.
- Edad: El riesgo aumenta con la edad, siendo más común en adultos mayores.
La diabetes tipo 2 generalmente se desarrolla lentamente con el tiempo. Muchas personas con esta afección tienen sobrepeso u obesidad en el momento del diagnóstico. En algunos casos, el daño ocular, renal o nervioso ya está presente cuando se diagnostica la enfermedad.
Síntomas del Metabolismo Anormal de la Glucosa
Los síntomas del metabolismo anormal de la glucosa están principalmente relacionados con los niveles elevados de azúcar en sangre (hiperglucemia). Muchas personas, especialmente en las etapas iniciales, pueden no presentar síntomas.
Síntomas de Hiperglucemia (Niveles Elevados de Glucosa en Sangre)
- Sed excesiva (polidipsia): El cuerpo intenta eliminar el exceso de glucosa a través de la orina, lo que lleva a la deshidratación y, consecuentemente, a una sed intensa.
- Micción excesiva (poliuria): Cuando la concentración de glucosa en la sangre supera los 160-180 mg/dL (8.9-10.0 mmol/L), los riñones comienzan a excretarla en la orina, arrastrando consigo agua adicional.
- Hambre excesiva (polifagia): A pesar de tener niveles altos de glucosa en sangre, las células no pueden utilizarla eficientemente como energía, lo que genera una sensación de hambre constante.
- Visión borrosa: Los niveles altos de glucosa pueden afectar el cristalino del ojo, provocando hinchazón y cambios temporales en la visión.
- Fatiga o disminución de la energía: Las células no reciben la energía necesaria de la glucosa.
- Náuseas y vómitos: Especialmente en casos de descompensación grave.
- Pérdida de peso inexplicable: A pesar del aumento del apetito, el cuerpo no puede utilizar la glucosa eficientemente y recurre a la quema de grasas y músculos.
- Infecciones frecuentes o que sanan lentamente: Como infecciones de vejiga, riñón, piel, encías o candidiasis.
Cetoacidosis Diabética (Complicación de la Diabetes Tipo 1)
En la diabetes tipo 1, los síntomas pueden aparecer bruscamente y de forma notoria, pudiendo progresar rápidamente a cetoacidosis diabética. Esta es una complicación grave donde el cuerpo produce un exceso de ácido (cetonas) al descomponer grasas para obtener energía, ya que no hay suficiente insulina. Los síntomas incluyen:
- Náuseas y vómitos
- Dolor abdominal (especialmente en niños)
- Respiración rápida y profunda (para corregir la acidez de la sangre)
- Aliento con olor frutal o similar al quitaesmalte (debido a las cetonas)
- Fatiga
- Confusión
Sin tratamiento, la cetoacidosis diabética puede llevar al coma y la muerte.
Síntomas de Hipoglucemia (Niveles Bajos de Glucosa en Sangre)
La hipoglucemia ocurre cuando el nivel de glucosa en sangre desciende por debajo de lo necesario para el funcionamiento corporal, a menudo como resultado del tratamiento de la diabetes (exceso de insulina, no comer lo suficiente, ejercicio excesivo). Los síntomas pueden incluir:
- Temblor
- Sudoración
- Palpitaciones o frecuencia cardíaca rápida
- Ansiedad
- Debilidad
- Mareos
- Hambre
- Confusión
- Irritabilidad
- Visión borrosa
- Dolor de cabeza
En casos graves, la hipoglucemia puede causar convulsiones o pérdida del conocimiento.
¿La diferencia entre hipoglucemia e hiperglucemia?
Diagnóstico del Metabolismo Anormal de la Glucosa
El diagnóstico del metabolismo anormal de la glucosa se basa en la medición de los niveles de glucosa en sangre y, en el caso de la diabetes tipo 1, la detección de autoanticuerpos.
Pruebas Diagnósticas
- Glucemia en Ayunas: Mide el nivel de glucosa en sangre después de un ayuno de al menos 8 horas. Un nivel de 126 mg/dL (7.0 mmol/L) o superior en dos ocasiones diferentes confirma el diagnóstico de diabetes.
- Prueba de Hemoglobina A1C (HbA1c): Mide el nivel promedio de glucosa en sangre durante los últimos 2-3 meses. Un resultado del 6.5% o superior indica diabetes. Esta prueba es útil para evaluar el control glucémico a largo plazo.
- Prueba de Tolerancia Oral a la Glucosa (PTOG): Mide la respuesta del cuerpo a la glucosa. Se diagnostica diabetes si el nivel de glucosa es de 200 mg/dL (11.1 mmol/L) o superior 2 horas después de ingerir una bebida azucarada especial.
- Glucemia Aleatoria: Mide el nivel de glucosa en sangre en cualquier momento del día. Un nivel de 200 mg/dL (11.1 mmol/L) o superior, junto con síntomas de diabetes, puede ser indicativo de la enfermedad.
- Pruebas de Autoanticuerpos: En la diabetes tipo 1, se pueden detectar autoanticuerpos contra las células o proteínas involucradas en la producción de insulina. Esto ayuda a confirmar el diagnóstico y diferenciarla de otros tipos de diabetes.
La edad no es un método fiable para diagnosticar el tipo específico de diabetes, ya que tanto niños como adultos pueden desarrollar diabetes tipo 1 y tipo 2. La combinación del nivel de glucosa en sangre, la presencia de autoanticuerpos y los síntomas ayuda a determinar la etapa y el tipo de diabetes.
Tratamiento y Manejo
El tratamiento del metabolismo anormal de la glucosa se centra en mantener los niveles de glucosa en sangre dentro de un rango objetivo para prevenir complicaciones a corto y largo plazo.
Tratamiento de la Diabetes Tipo 1
El pilar del tratamiento para la diabetes tipo 1 es la insulina. Dado que el páncreas no produce suficiente insulina, es necesario administrarla de forma externa.
- Inyecciones de Insulina: Se utilizan diferentes tipos de insulina (acción rápida, corta, intermedia, prolongada) que se inyectan debajo de la piel, generalmente varias veces al día, para imitar el patrón de secreción natural del páncreas.
- Bombas de Insulina: Dispositivos que liberan insulina de forma continua a través de un catéter insertado bajo la piel. Permiten ajustar la dosis según la actividad física, las comidas y los niveles de glucosa. Los sistemas de circuito cerrado híbrido (páncreas artificial) combinan bombas de insulina con monitores continuos de glucosa para automatizar parte del control.
- Monitores Continuos de Glucosa (MCG): Dispositivos que miden los niveles de glucosa en sangre de forma continua, proporcionando información valiosa para ajustar la insulina y la dieta.
Tratamiento de la Diabetes Tipo 2
El tratamiento de la diabetes tipo 2 generalmente comienza con cambios en el estilo de vida y, si es necesario, medicación.
- Estilo de Vida Saludable:
- Dieta Equilibrada: Se recomienda una dieta sana y equilibrada, rica en fibra, con límites en azúcares simples, alimentos procesados y grasas saturadas. El recuento de carbohidratos es una herramienta importante para equilibrar la dosis de insulina y el contenido de carbohidratos en las comidas.
- Actividad Física Regular: El ejercicio ayuda a bajar el nivel de azúcar en sangre, quemar calorías, mejorar la circulación y la presión arterial, y aumentar la energía.
- Control de Peso: Perder peso, especialmente grasa visceral, puede mejorar significativamente la sensibilidad a la insulina y, en algunos casos, permitir la reducción o eliminación de medicamentos.
- Medicamentos Orales y/o Inyectables: Si los cambios en el estilo de vida no son suficientes, se pueden recetar medicamentos para ayudar a controlar los niveles de glucosa. Estos incluyen:
- Biguanidas (ej. Metformina)
- Inhibidores de la DPP-4
- Inhibidores de SGLT2
- Sulfonilureas
- Tiazolidinedionas
- Agonistas del GLP-1 (inyectables)
- Insulina: Algunas personas con diabetes tipo 2 pueden necesitar insulina si otros tratamientos no logran controlar sus niveles de glucosa.
Educación sobre la Diabetes
La educación es una parte fundamental del manejo de la diabetes. Los pacientes deben aprender sobre la enfermedad, cómo monitorizar sus niveles de glucosa, la importancia de la dieta y el ejercicio, la administración de insulina (si aplica), y cómo reconocer y manejar las complicaciones.
Prevención de Complicaciones
El control estricto de la glucosa en sangre, junto con el manejo de la presión arterial y el colesterol, es crucial para prevenir o retrasar las complicaciones a largo plazo de la diabetes, que pueden incluir:
- Enfermedades cardiovasculares (infarto de miocardio, accidente cerebrovascular)
- Enfermedad renal crónica
- Pérdida de visión (retinopatía diabética)
- Daño nervioso (neuropatía diabética), que puede causar problemas en la sensibilidad de los pies y aumentar el riesgo de úlceras e infecciones.
- Problemas oculares como cataratas y glaucoma.

Síndrome Metabólico y su Relación con la Diabetes
El síndrome metabólico es un conjunto de afecciones que aumentan el riesgo de desarrollar diabetes tipo 2, enfermedades cardíacas y accidentes cerebrovasculares. Las personas con síndrome metabólico a menudo presentan:
- Presión arterial alta (hipertensión)
- Niveles elevados de triglicéridos en sangre
- Niveles bajos de colesterol HDL (colesterol "bueno")
- Circunferencia de cintura elevada (exceso de grasa abdominal)
- Intolerancia a la glucosa o resistencia a la insulina
Existe un nexo patogénico común entre el síndrome metabólico y la diabetes tipo 2: la resistencia a la insulina. El tratamiento del síndrome metabólico se enfoca en abordar las condiciones subyacentes, principalmente a través de cambios en el estilo de vida.
Investigaciones y Futuras Direcciones
La investigación continúa explorando nuevas vías para comprender y tratar el metabolismo anormal de la glucosa. El concepto de adaptógenos, como la Withania somnifera (Ashwagandha), ha ganado interés por su potencial para modular la respuesta al estrés y mejorar la homeostasis. Estos compuestos actúan a través de mecanismos complejos y multiobjetivo, interactuando con diversas redes moleculares en el cuerpo.
Se investiga el papel de la microbiota intestinal en la resistencia a la insulina y la diabetes. La implementación de un estilo de vida saludable, incluyendo una dieta balanceada, ejercicio, y la supresión del tabaco, sigue siendo la estrategia más efectiva para la prevención y el manejo de estas condiciones.
tags: #metabolismo #anormal #de #la #glucosa