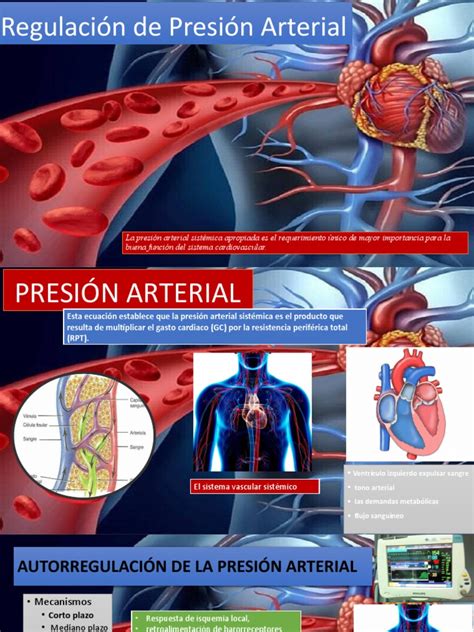
La presión arterial es la fuerza que la sangre ejerce sobre las paredes de los vasos sanguíneos. Se mide en dos fases: sistólica (tensión máxima) y diastólica (tensión mínima). La tensión se mide en milímetros de mercurio (mmHg).
Los valores normales de la presión diastólica o mínima oscilan entre los 60 y 90 mmHg, y los de la sistólica, entre 120 y 90 mmHg. Sin embargo, estos valores varían considerablemente entre personas y a lo largo del día.
¿Qué es la Hipotensión?
Se considera hipotensión cuando la presión arterial sistólica desciende por debajo de los 90 mmHg. Si la presión sistólica es baja, es habitual que la diastólica también esté por debajo de 60 mmHg. Esta condición indica que el organismo no está recibiendo suficiente sangre, lo que afecta la oxigenación y nutrición de las células, y la correcta eliminación de desechos. Si persiste, puede llevar a un funcionamiento incorrecto de células y órganos.
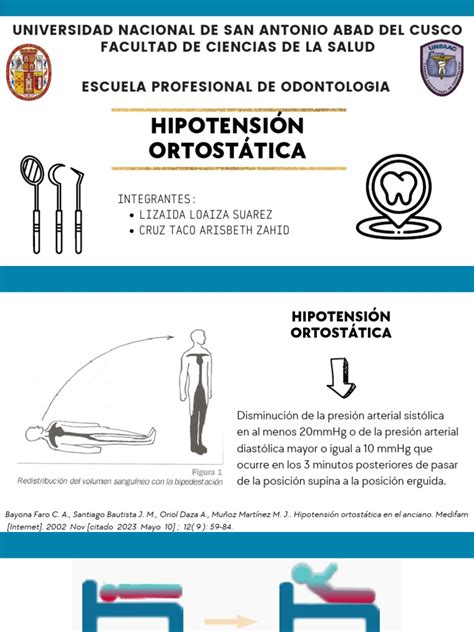
¿Qué es la Hipotensión Ortostática?
La hipotensión ortostática, también conocida como hipotensión postural, es una disminución rápida y excesiva de la tensión arterial (más de 20 mmHg de la sistólica o 10 mmHg de la diastólica) al ponerse de pie después de estar sentado o acostado, o al cambiar de postura bruscamente.
No es una enfermedad en sí misma, sino la incapacidad del organismo para regular la presión arterial de forma rápida. Las causas más frecuentes de hipotensión ortostática aguda incluyen deshidratación, hipovolemia (falta de volumen sanguíneo), uso de ciertos fármacos y reposo prolongado en cama.
Si se presenta de manera persistente (crónica), puede ser síntoma de cambios relacionados con la edad, uso de fármacos, o problemas en el sistema nervioso autónomo, hematológicos, neurológicos, renales o cardiacos. En estos casos, es necesario consultar a un médico para tratar la patología subyacente.
También es común la hipotensión ortostática posprandial, que ocurre después de las comidas, especialmente si son copiosas o se consume alcohol.
Síntomas de la Hipotensión Ortostática
Los síntomas más frecuentes de la hipotensión ortostática incluyen:
- Sensación de aturdimiento
- Confusión
- Vértigo y/o mareo al levantarse
- Desmayos o síncopes
- Posibles caídas
Otros síntomas pueden manifestarse como:
- Dolor de cabeza
- Palidez
- Debilidad
- Visión borrosa o de túnel
- Náuseas
- Acúfenos (zumbido en los oídos)
- Taquicardia (ritmo cardíaco acelerado)
- Desorientación
Generalmente, estos síntomas duran unos pocos segundos y desaparecen rápidamente al acostarse o sentarse de nuevo. En raras ocasiones, pueden presentarse convulsiones generalizadas.
Causas de la Hipotensión Ortostática
Normalmente, al ponerse de pie rápidamente, la gravedad provoca que entre 0.5 y 1 litro de sangre se acumule en las venas de las piernas y el tronco. Esta reducción temporal del retorno venoso al corazón hace que este bombee menos sangre, bajando la presión arterial. El organismo cuenta con barorreceptores (células sensibles a la presión) que detectan esta bajada y envían señales al cerebro para que el corazón aumente su ritmo y los vasos sanguíneos se estrechen, estabilizando la presión.
La hipotensión ortostática ocurre cuando este mecanismo de estabilización es lento o se ve interrumpido.
Causas de Hipotensión Ortostática Aguda:
- Deshidratación: Por ingesta insuficiente de líquidos, actividad física intensa con sudoración excesiva, exposición al calor, fiebre, vómitos o diarrea grave. La deshidratación reduce el volumen sanguíneo.
- Comidas copiosas (hipotensión posprandial): Tras la ingesta, una gran parte del flujo sanguíneo se dirige al sistema digestivo. Afecta especialmente a adultos mayores, personas con hipertensión o con trastornos del sistema nervioso como el Parkinson.
- Reposo prolongado en cama: Puede causar debilidad y, consecuentemente, hipotensión ortostática.
- Permanecer largos periodos de pie (hipotensión mediada neuralmente): Más frecuente en jóvenes, la tensión puede descender tras estar de pie mucho tiempo. Los niños suelen mejorar con el tiempo.
Causas de Hipotensión Ortostática Crónica o Repetida:
- Trastornos cardíacos: Bradicardia (frecuencia cardíaca muy baja), problemas de válvulas, insuficiencia cardíaca.
- Alteraciones endocrinas: Afecciones de la tiroides, insuficiencia suprarrenal (enfermedad de Addison), hipoglucemia (bajo nivel de glucosa en sangre).
- Diabetes: Puede dañar los nervios que controlan la presión arterial.
- Trastornos del sistema nervioso: Enfermedad de Parkinson, demencias, atrofia multisistémica.
- Uso de determinados fármacos: Medicamentos para la presión arterial alta, antidepresivos, ansiolíticos, diuréticos, fármacos para el Parkinson o la disfunción eréctil.
- Alcoholismo: El consumo de alcohol aumenta el riesgo.
BARORRECEPTORES: ¡EN MENOS DE 12 MINUTOS!
¿A Quién Afecta la Hipotensión Ortostática?
La hipotensión postural es más frecuente en:
- Adultos mayores (mayores de 65 años).
- Personas con presión arterial alta.
- Personas con la enfermedad de Parkinson.
Sin embargo, también puede afectar a personas de otras edades en situaciones como:
- Levantarse bruscamente tras estar sentado con las piernas cruzadas o en cuclillas.
- Incorporarse tras ejercicio intenso.
- Tras reposo prolongado en cama.
- Después de una comida copiosa.
Tratamiento de la Hipotensión Ortostática
El tratamiento de la hipotensión ortostática se centra en la causa subyacente y puede incluir:
Medidas No Farmacológicas:
- Cambios graduales de postura: Levantarse lentamente, sentándose primero en el borde de la cama durante un minuto antes de ponerse de pie.
- Hidratación adecuada: Beber de seis a ocho vasos de agua al día, especialmente antes de ponerse de pie o realizar actividades que desencadenen síntomas.
- Evitar alcohol y comidas copiosas: Optar por comidas pequeñas y frecuentes, reduciendo los carbohidratos.
- Elevar la cabecera de la cama: Entre 10 y 30 grados para estimular la retención de sodio y reducir la micción nocturna.
- Uso de medias de compresión de cintura alta: Ayudan a mejorar el retorno venoso y la presión arterial al ponerse de pie. Deben retirarse antes de acostarse.
- Ejercicio cardiovascular regular: Ayuda a aumentar el tono vascular. Evitar el ejercicio en días muy calurosos.
- Evitar largos periodos de inactividad: Realizar movimientos o ejercicios isométricos (tensión muscular sin movimiento).
- Evitar baños o duchas muy calientes y ambientes calurosos y húmedos.
- Sentarse durante actividades como ducharse, lavarse o tareas de cocina.
Tratamiento Farmacológico:
En casos donde las medidas no farmacológicas no son suficientes, el médico puede recetar medicamentos como:
- Midodrina
- Droxidopa
- Fludrocortisona
- Piridostigmina
En caso de que la hipotensión ortostática sea provocada por un fármaco, el médico evaluará la reducción de la dosis, la sustitución o la eliminación del mismo.
Diagnóstico
El diagnóstico de la hipotensión ortostática se basa en la medición de la presión arterial en reposo y tras ponerse de pie. Una caída de 20 mmHg en la presión sistólica o 10 mmHg en la diastólica dentro de los 3 minutos posteriores a ponerse de pie es indicativa de la afección.
Se pueden realizar pruebas adicionales como:
- Análisis de sangre: Para evaluar niveles de glucosa, anemia, etc.
- Electrocardiograma (ECG) y Holter: Para evaluar la actividad eléctrica del corazón.
- Ecocardiograma: Para obtener imágenes del corazón.
- Prueba de esfuerzo: Para evaluar la respuesta del corazón al ejercicio.
- Prueba de la mesa inclinada (tilt test): Para observar cómo reacciona el cuerpo a los cambios de posición.
Es fundamental llevar un registro de los síntomas, su duración y las circunstancias en las que ocurrieron para proporcionar al médico la información más precisa.
tags: #perdida #peso #hipotension #ortostatica