La cirugía bariátrica-metabólica, en combinación con modificaciones en el estilo de vida, se ha consolidado como el tratamiento más eficaz para lograr una pérdida de peso sostenida en pacientes con obesidad mórbida. Esta intervención no solo aborda el exceso de peso, sino que también ha demostrado ser una herramienta fundamental en el manejo y la potencial remisión de la diabetes tipo 2, una enfermedad crónica que afecta a millones de personas en todo el mundo.
La Íntima Relación entre Obesidad y Diabetes Tipo 2
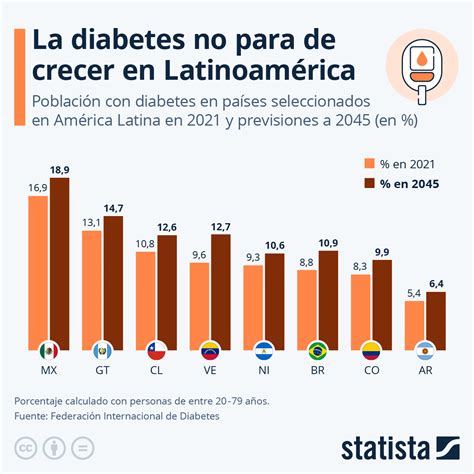
Existe una estrecha conexión entre la obesidad y la diabetes tipo II. Según la Federación Internacional de Diabetes (FID), 537 millones de adultos en el mundo viven actualmente con diabetes. En España, la prevalencia de esta enfermedad entre la población adulta alcanza el 14,8%. El Dr. Federico del Castillo, responsable de cirugía bariátrica del Hospital Universitario Vithas Madrid La Milagrosa - CMED, explica que "más del 80 % de los diabéticos tipo II tienen obesidad", una circunstancia que agrava el pronóstico de la diabetes y la calidad de vida, a menudo acompañada de otras alteraciones como hipertensión, aumento del colesterol y triglicéridos.
Los pilares básicos del tratamiento para estos pacientes son la alimentación y el ejercicio físico. Sin embargo, cuando el índice de masa corporal (IMC) supera los 30 y los fármacos hipoglucemiantes o la insulina no son suficientes, la cirugía bariátrica-metabólica emerge como una opción terapéutica de gran eficacia.
La Cirugía Bariátrica-Metabólica como Tratamiento a Largo Plazo
La cirugía bariátrica-metabólica, al igual que otros procedimientos quirúrgicos, está diseñada para lograr una pérdida de peso significativa y mantenida. El Dr. Del Castillo destaca que esta intervención, combinada con un cambio en el estilo de vida, consigue la remisión de la diabetes en más del 75 % de los casos.
Entre los procedimientos quirúrgicos más relevantes se encuentran:
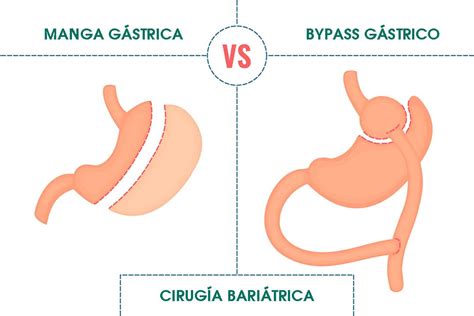
- Gastrectomía tubular o vertical (manga gástrica): Consiste en seccionar verticalmente aproximadamente el 80% del estómago, dejando un 20% útil. Esta técnica reduce la capacidad del estómago y disminuye la producción de la hormona del hambre (grelina), lo que lleva a una menor ingesta de alimentos y una reducción del apetito.
- Bypass gástrico: Es el procedimiento bariátrico más frecuentemente utilizado. Se divide el estómago con grapas para crear una pequeña bolsa y se conecta a una parte del intestino delgado. Esta intervención puede resultar en la pérdida de dos tercios del peso adicional en dos años. La comida pasa directamente al intestino delgado, evitando parte del estómago y el duodeno.
Beneficios de la Cirugía Bariátrica-Metabólica
Una cirugía bariátrica ideal para el tratamiento del síndrome metabólico debe cumplir varios criterios:
- Pérdida de peso: Al menos el 70% del exceso de peso, mantenida más allá de cinco años.
- Mejoría de comorbilidades: Un 50% de remisión en hipertensión y más del 75% en diabetes tipo II, apneas del sueño y alteraciones de los lípidos.
- Calidad de vida: Mejora tanto física como psicológica.
- Seguridad: Escasos o nulos efectos secundarios (náuseas, vómitos, diarrea, anemia) y un bajo riesgo de mortalidad (menos del 0,5%) y complicaciones menores (menos del 5%).
- Sostenibilidad: No requiere una segunda operación en más del 99% de los casos.
La cirugía bariátrica ha representado un avance significativo en el tratamiento de la diabetes tipo 2, normalizando los niveles de azúcar y eliminando la necesidad de insulina en muchos pacientes. Sin embargo, es crucial entender que no es una solución universal y requiere un compromiso continuo con un estilo de vida saludable.
Mecanismos de Acción de la Cirugía Bariátrica en la Diabetes
El efecto de la cirugía bariátrica sobre la diabetes tipo 2 no se explica únicamente por la pérdida de peso. Muchos pacientes experimentan una mejora en el control glucémico días después de la cirugía, mucho antes de una pérdida de peso significativa. Los mecanismos principales incluyen:
- Cambios hormonales: Incremento de incretinas como el GLP-1 y PYY, que estimulan la secreción de insulina y reducen el apetito.
- Modificación del tránsito intestinal: El bypass gástrico excluye el duodeno y el yeyuno proximal del contacto con los alimentos, zonas donde se cree que se producen factores que promueven la resistencia a la insulina (teoría del "foregut").
- Microbiota intestinal: La cirugía bariátrica produce cambios profundos en la composición de la microbiota intestinal.
- Reducción de la inflamación: La obesidad se asocia a un estado inflamatorio crónico que interfiere con la acción de la insulina. La pérdida de peso reduce la producción de citoquinas inflamatorias.
- Pérdida de grasa intrapancreática: La reducción drástica de calorías y la pérdida de peso rápida disminuyen la grasa dentro del páncreas, lo que interfiere directamente con la función de las células beta.
- Ácidos biliares: Actúan como moléculas señalizadoras metabólicas.
La Cirugía Bariátrica y diabetes
Indicaciones y Selección de la Técnica Quirúrgica
Actualmente, la cirugía bariátrica está indicada en pacientes con un IMC > 35 kg/m² que presentan comorbilidades relevantes como diabetes, dislipemia, hipertensión arterial, apnea del sueño, entre otras, y que no han logrado una pérdida de peso mantenida con otros métodos. Incluso un IMC > 30 kg/m² (obesidad tipo I) puede ser una indicación si existen comorbilidades graves y los métodos no quirúrgicos han fallado.
La elección entre técnicas como la manga gástrica o el bypass gástrico depende del perfil clínico y metabólico de cada paciente. Factores como la presencia de enfermedad por reflujo gastroesofágico o esófago de Barrett pueden contraindicar la manga gástrica, favoreciendo el bypass. Por otro lado, la manga gástrica puede ser más aconsejable en adolescentes, pacientes con enfermedad inflamatoria intestinal, cirugía abdominal previa o alto riesgo quirúrgico.
La remisión de la diabetes tipo 2 varía según la técnica, pero estudios indican tasas que van desde el 70% hasta más del 80% en algunos casos, con resultados que pueden mantenerse a largo plazo.
El Enfoque Multidisciplinar y el Seguimiento Postoperatorio
El éxito de la cirugía bariátrica no se limita al quirófano. Las unidades especializadas cuentan con equipos multidisciplinares que acompañan al paciente desde la primera consulta hasta el seguimiento a largo plazo. Esto incluye:
- Valoración nutricional: Análisis de hábitos alimentarios, educación dietética preoperatoria y planes nutricionales personalizados.
- Estudios exhaustivos: Neumológicos, cardiológicos, radiológicos y endoscópicos para evaluar la carga de comorbilidades.
- Control de comorbilidades: Manejo activo de la diabetes, hipertensión y otras patologías.
- Cambio de estilo de vida: Fomento de la práctica regular de ejercicio físico y abandono del tabaco.
- Técnicas mínimamente invasivas: Uso de laparoscopia para disminuir complicaciones y acelerar la recuperación.
- Seguimiento postoperatorio: Ajustes dietéticos, monitorización de glucosa, y acompañamiento nutricional y médico continuo, a menudo indefinido, para asegurar la adherencia y detectar posibles déficits nutricionales.
La relación médico-paciente es fundamental, basada en la empatía, la comunicación clara, el rol educativo y el empoderamiento del paciente.
Evolución Técnica y Tecnológica
La cirugía bariátrica ha evolucionado significativamente, pasando de grandes cirugías abiertas a técnicas mínimamente invasivas como la laparoscopia. El desarrollo de la tecnología robótica y la estandarización de procedimientos como la gastrectomía en manga y el bypass gástrico en Y de Roux han mejorado la seguridad y la recuperación de los pacientes.
La especialización en cirugía bariátrica requiere una formación rigurosa y continua, no solo del cirujano, sino de todo el equipo, incluyendo endocrinólogos, nutricionistas, psicólogos y personal de enfermería, todos ellos con formación específica en el manejo de la obesidad y la diabetes.
Aspectos Psicológicos y Emocionales
El plano psicológico y emocional es crucial en el tratamiento de la obesidad y la cirugía bariátrica. Los pacientes pueden haber sufrido estigma social, y es vital ofrecer un entorno seguro y respetuoso. Es frecuente la identificación de trastornos de la conducta alimentaria, como el trastorno por atracón, que requieren ser abordados. La comida puede haber sido un mecanismo de afrontamiento, por lo que enseñar estrategias alternativas de gestión emocional es fundamental.
Retos y Futuro de la Cirugía Bariátrica
La creciente demanda de tratamientos para la obesidad severa y sus comorbilidades exige la optimización de recursos y la coordinación de equipos multidisciplinares. La adherencia al seguimiento a largo plazo es un reto importante para el éxito sostenido de la cirugía. El futuro apunta hacia tratamientos cada vez más personalizados, la digitalización, el uso de telemedicina y aplicaciones de seguimiento para mejorar la comunicación y la adherencia.
La cirugía bariátrica se ha consolidado como una estrategia terapéutica clave para el control y la posible remisión de la diabetes tipo 2, mejorando significativamente la salud metabólica y la calidad de vida de los pacientes.