La ecografía se ha consolidado como una herramienta esencial en la obstetricia moderna, revolucionando la práctica clínica en las últimas tres décadas. Su uso sistemático durante el embarazo, con un promedio de 4-5 exploraciones por gestante, ha permitido un seguimiento detallado del desarrollo fetal. Los avances tecnológicos, incluyendo la imagen en color, el efecto Doppler y las capacidades 3D/4D, han elevado la calidad de las imágenes, familiarizando a los obstetras con la anatomía fetal compleja, desde estructuras cerebrales y cardíacas hasta el sistema vascular placentario y umbilical. Esta contribución se centra en resumir la anatomía embrionaria y fetal, los momentos clave de su desarrollo y cómo la ecografía permite una evaluación no invasiva del crecimiento y desarrollo intrauterino.
Momento y Método de la Ecografía Obstétrica
La SEGO (Sociedad Española de Ginecología y Obstetricia) establece un protocolo de 3 ecografías sistemáticas durante la gestación: una en cada trimestre. La primera se realiza entre las semanas 10-14, la segunda entre las 16-18 y la tercera entre las 32-34 semanas de gestación.
Ecografía del Primer Trimestre
Esta ecografía, realizada con sonda vaginal, tiene como objetivos principales evaluar la vesícula gestacional (forma, localización, tamaño y contenido), medir el embrión (longitud cráneo-caudal o CRL), evaluar el saco vitelino secundario, determinar la localización placentaria y medir la translucencia nucal (TN). La TN es un marcador orientativo de posibles cromosomopatías fetales. Adicionalmente, permite establecer la concordancia biométrica con las semanas de amenorrea, diagnosticar embarazos múltiples o molares, y detectar patologías uterinas u ováricas. También es posible el diagnóstico temprano de malformaciones congénitas, especialmente aquellas que alteran la silueta fetal. La alta resolución de los ecógrafos modernos y la experiencia del ecografista son cruciales para estos diagnósticos. El cribado de malformaciones estructurales y la orientación para descartar cromosomopatías son puntos clave, considerando que las anomalías congénitas afectan aproximadamente al 4% de las embarazadas. Se buscan marcadores de cromosomopatía, que son signos ecográficos que sugieren una alteración cromosómica, aunque también pueden presentarse en fetos normales. La translucencia nucal (TN) es el marcador más estudiado y considerado de primer orden, medido entre los 45 y 84 mm de CRL en corte sagital. Otros marcadores del primer trimestre que sugieren síndrome de Down incluyen la ausencia o hipoplasia del hueso nasal, la onda de flujo del ductus venoso de Arancio con onda A positiva, y la regurgitación tricuspídea. Sin embargo, muchas malformaciones no son diagnosticadas en esta etapa debido a su baja expresividad ecográfica, aparición tardía o limitaciones en la visualización por posición fetal, calidad de ultrasonido, o experiencia del operador.
Ecografía de las Semanas 18-20
Esta ecografía, realizada por vía abdominal, tiene como objetivo principal el diagnóstico anatómico fetal completo y temprano, descartando anomalías estructurales. Con ecógrafos de alta resolución, se pueden apreciar detalles anatómicos y vasculares significativos. El diagnóstico de una malformación puede guiar la conducta a seguir, incluyendo la recomendación de interrupción legal del embarazo si la anomalía lo amerita y se encuentra dentro de los supuestos legales. Esta ecografía se ha vuelto indispensable y es ampliamente demandada por las gestantes. En 1991, Benacerraf destacó la importancia de ciertos hallazgos ecográficos fetales para facilitar el diagnóstico de anomalías estructurales y cromosomopatías, dando lugar a los marcadores ecográficos de cromosomopatías. Estos incluyen alteraciones faciales, ventriculomegalias, quistes de plexos coroideos, edema nucal, alteraciones cardíacas (focos ecogénicos), aumento de la ecorefringencia intestinal, doble burbuja, onfalocele, dilatación de pelvis renales, acortamiento de huesos largos e hipoplasia de la falange media del quinto dedo.
Ecografía del Tercer Trimestre
Realizada entre las semanas 32 y 36, esta ecografía evalúa la estática fetal, el crecimiento, la cantidad de líquido amniótico, la localización placentaria y el bienestar fetal. La estimación del tamaño y crecimiento fetal es un punto crucial. Las variables ecográficas utilizadas para el control de talla y peso fetales son la circunferencia cefálica (CC) o el diámetro biparietal (DBP), la circunferencia abdominal (CA) o el diámetro abdominal transverso (DAT), y la longitud del fémur (LF). Estas medidas son la base para calcular el peso fetal estimado. Las mediciones seriadas (semanas 24, 28, 32 y 36) ofrecen un mejor control, aunque en embarazos de bajo riesgo, las mediciones entre las semanas 32-34 con CC, CA y LF suelen ser suficientes para pronosticar la evolución del crecimiento. Entre las semanas 16-22, el DBP crece aproximadamente 3.5 mm/semana, y entre la 23-32, unos 3 mm/semana. Hasta la semana 36, el DBP es superior al DAT, invirtiéndose el cociente DBP/DAT alrededor de la semana 37. La estimación de la edad gestacional mediante DBP entre las semanas 13-17 tiene una imprecisión de ±9 días, y entre las semanas 20-30 de 1.5-2 semanas. La medida del fémur entre las semanas 25-36 estima la edad gestacional con un error de ±5 días.
| Parámetro Ecográfico | Semanas de Gestación |
|---|---|
| Circunferencia Cefálica (CC) | Varía según la semana |
| Diámetro Biparietal (DBP) | Varía según la semana |
| Circunferencia Abdominal (CA) | Varía según la semana |
| Longitud del Fémur (LF) | Varía según la semana |
Diagnóstico Ecográfico del Feto de Crecimiento Anormal
Las dos desviaciones anómalas típicas del crecimiento fetal son el crecimiento intrauterino retardado o restringido (CIR) y el feto macrosómico (FM). El CIR se define como una condición crónica de diversas causas que afecta el crecimiento y desarrollo fetal, resultando en un peso al nacer bajo e inapropiado (por debajo del percentil 10 o 2 desviaciones estándar por debajo de la media para la edad gestacional).
Diagnóstico Ecográfico de la Restricción del Crecimiento
El diagnóstico de probabilidad de restricción del crecimiento se basa en mediciones biométricas fetales anómalas para la edad gestacional. Los hallazgos incluyen: diámetros, áreas y superficies fetales 2 DE por debajo de la media; cociente DBP/DAT mayor de 10 mm; cociente fémur/DAT mayor de 23.5 mm; y crecimiento inadecuado (no progresivo) de la cabeza y abdomen. En un caso específico, la circunferencia cefálica de 30.9 cm se encuentra en el percentil 45 (34 semanas), la circunferencia abdominal de 25.3 cm por debajo del percentil 3 (34 semanas), y la longitud del fémur de 6.7 cm en el percentil 55 (34 semanas). El peso fetal estimado es de 1,836 gramos, en el percentil 16 para 34 semanas. Según el criterio más aceptado (peso por debajo del percentil 10), este feto no se clasifica como crecimiento retardado. Sin embargo, otros indicadores como una circunferencia abdominal por debajo del percentil 3 son evidencia inequívoca de CIR. Las proporciones corporales anormales (HC/AC, FL/CA) sugieren un crecimiento abdominal retardado, característico del CIR asimétrico, a menudo asociado a insuficiencia placentaria en pacientes con hipertensión o diabetes.
Crecimiento Intrauterino Retardado y Bienestar Fetal
Complicaciones como hipertensión arterial, diabetes mellitus, cardiopatías, enfermedades vasculares y placenta insuficiente pueden llevar a un deterioro del crecimiento fetal (CIR) y afectar el bienestar fetal. El seguimiento del bienestar fetal se realiza mediante registros cardiotocográficos, perfil biofísico (movimientos fetales, tono muscular, líquido amniótico) y técnicas ecográficas como el efecto Doppler. La exploración Doppler permite medir las resistencias vasculares en arterias uterinas maternas, arteria umbilical (AU), vena umbilical (VU), arteria cerebral media (ACM) y ductus venoso (DV). Un aumento de las resistencias arteriales, observado como disminución de la diástole o flujo reverso, indica empeoramiento de la salud fetal. En la arteria umbilical, estas variaciones son fáciles de apreciar, y un flujo con deterioro grave de la salud fetal requiere extracción inmediata. Otra forma de evaluar la salud fetal mediante Doppler es el cociente de resistencia entre la ACM y la AU. En embarazos normales, la resistencia de la ACM es mayor que la de la AU (cociente > 1). La restricción del crecimiento fetal se debe sospechar ante una placenta de grado III antes de las 36 semanas o la presencia de oligohidramnios. Aunque la falta de hidramnios no descarta el diagnóstico, un defecto significativo en el sistema nervioso central puede asociarse a polihidramnios. La falta de hidramnios no cambia el diagnóstico.
CONTROL 🧪 DE BIENESTAR FETAL ANTEPARTO: CTG, PERFIL BIOFÍSICO, DOPPLER... Ginecología y Obstetricia
En el estudio realizado en Villa Clara, Cuba, se determinaron las mensuraciones biométricas fetales más asociadas a la restricción del crecimiento intrauterino (RCIU). Los resultados mostraron predominio de valores por debajo del décimo percentil en todas las biometrías y trimestres. La circunferencia abdominal (CA) se mantuvo consistentemente por debajo del percentil 10 en ambos trimestres, tanto en recién nacidos pequeños como adecuados para la edad gestacional. El diagnóstico de RCIU se define cuando la CA en el tercer trimestre está por debajo del 2.5 percentil. La longitud del fémur (LF) y la circunferencia cefálica (CC) mostraron percentiles más altos en el tercer trimestre, mientras que el diámetro biparietal (DBP) los presentó desde el segundo trimestre, sugiriendo restricciones asimétricas del crecimiento. La variable biométrica CA, desde el segundo trimestre, es fiable en la detección de RCIU, y su valor por debajo del décimo percentil debe considerarse una certeza de su existencia, incluso si el peso al nacer parece indicar lo contrario. El uso adecuado de estas variables biométricas por parte de médicos de familia y obstetras es fundamental para la prevención, diagnóstico y seguimiento de las restricciones del crecimiento intrauterino.
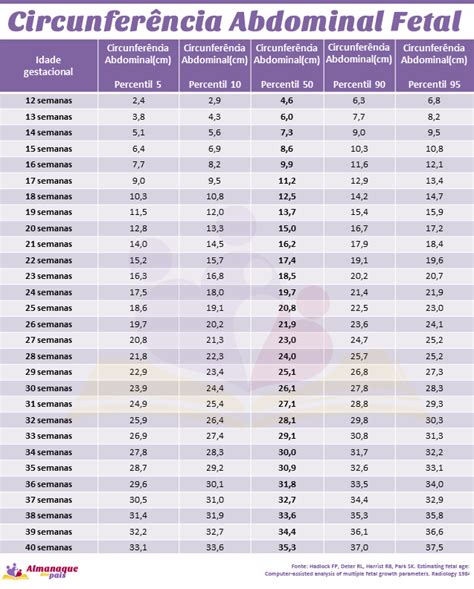
Investigaciones comparan dimensiones biométricas en fetos pequeños para la edad gestacional y aquellos con muerte intrauterina, así como la velocidad de incremento del peso fetal en fetos con RCIU frente a fetos normales. Se concluye que la variable biométrica CA, desde el segundo trimestre, es fiable para detectar RCIU. Su valor por debajo del décimo percentil es una certeza de su existencia, independientemente de la condición trófica del recién nacido. La importancia de estas variables biométricas para la atención médica primaria es patente, y su uso adecuado puede contribuir a la prevención y manejo de las restricciones del crecimiento intrauterino.
tags: #relacion #entre #circunferencia #abdominal #y #cerebral