Los nódulos pulmonares cavitados representan un desafío diagnóstico significativo debido a su amplio espectro de causas. Un nódulo pulmonar es un pequeño grupo de células en los pulmones que, en general, no causa síntomas. Si un nódulo es pequeño y no crece, es poco probable que sea cáncer y probablemente no requiera tratamiento. La comparación con pruebas de imagen anteriores ayuda a determinar si el nódulo es nuevo o ha cambiado. Si el nódulo es grande o está creciendo, se pueden necesitar pruebas adicionales, como tomografías computarizadas (TAC), tomografías por emisión de positrones (PET) o biopsias, para descartar cáncer.
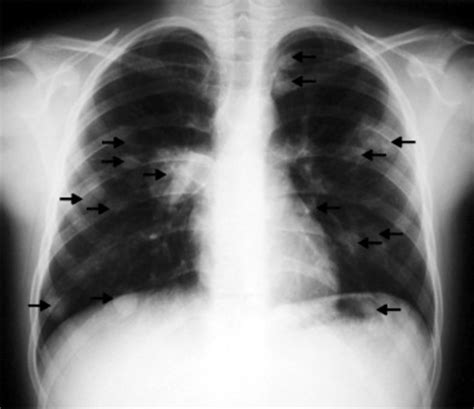
Definición y Características de la Cavidad Pulmonar
Una cavidad pulmonar se define como un espacio lleno de gas, caracterizado por ser un área de radiolucidez o baja atenuación dentro de una consolidación, masa o nódulo pulmonar, con una pared de al menos cuatro milímetros. Histológicamente, se trata de un área de necrosis (caseosa, licuefactiva, isquémica o supurativa) dentro de una consolidación o masa pulmonar. Las cavidades pueden ser el resultado de necrosis supurativa (absceso pulmonar piógeno), necrosis caseosa (Mycobacterium tuberculosis), necrosis isquémica (infarto pulmonar), dilatación quística de estructuras pulmonares (neumonía por Pneumocystis jirovecci), desplazamiento del tejido pulmonar por estructuras quísticas (Echinococcus) o necrosis secundaria a neoplasias con formación de zonas de isquemia o licuefacción tumoral.
La probabilidad de que un proceso específico cause cavitación depende de los factores del huésped y la naturaleza de la etiología subyacente. En pacientes inmunosuprimidos, las causas bacterianas representan aproximadamente el 45% de las cavitaciones, las micobacterias alrededor del 45.8%, y los hongos el 54%, mientras que los virus no se han asociado con cavitación en estudios realizados.
Diferenciación de Entidades Similares
Es crucial diferenciar una cavidad pulmonar de otras entidades radiológicas:
- Quiste pulmonar: Espacio parenquimatoso anormal con bordes bien definidos y pared delgada (generalmente menor a dos milímetros), recubierto por epitelio.
- Enfisema: Destrucción de la pared alveolar con espacios aéreos dilatados distales al bronquiolo terminal; se visualiza como áreas focales de baja atenuación sin paredes claramente visibles.
- Bula: Resultado de la destrucción y confluencia de espacios aéreos distales a los bronquiolos terminales, con un diámetro mayor a un centímetro y una pared delgada (no mayor a un milímetro).
- Bronquiectasias: Dilatación bronquial irreversible, causada por infección crónica, obstrucción de la vía aérea o anomalía bronquial congénita, que se observa como una dilatación del bronquio respetando la arteria bronquial acompañante (imagen en anillo de sello).
Características Radiológicas y Evaluación Diagnóstica
La tomografía computarizada (TAC) contrastada es la imagen de elección para la evaluación de nódulos pulmonares cavitados, ofreciendo mayor sensibilidad que la radiografía de tórax e incluso que la resonancia magnética.
Históricamente, se consideró que paredes de menos de 1 mm sugerían benignidad y paredes mayores a 15 mm malignidad. Sin embargo, estudios posteriores han demostrado que el diámetro de la pared no es un predictor fiable de malignidad. En cuanto al tiempo de evolución, se define:
- Agudo: Menos de cuatro semanas.
- Subagudo: Entre cuatro y doce semanas.
- Crónico: Mayor a doce semanas.
Los síntomas varían desde tos, fiebre intermitente y diaforesis, hasta hemoptisis, falla ventilatoria y choque séptico.
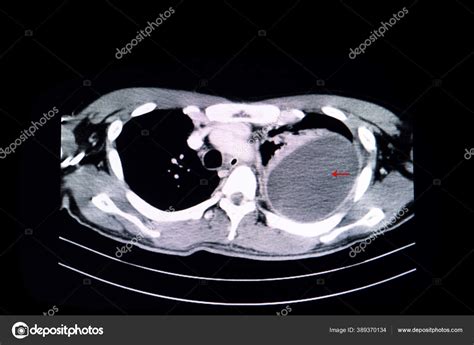
Diagnóstico Diferencial por Etiología
El diagnóstico diferencial de los nódulos pulmonares cavitados se puede agrupar en cuatro grandes causas:
1. Causas Infecciosas
Las infecciones son una causa frecuente de nódulos pulmonares cavitados. La probabilidad de cavitación es mayor en pacientes inmunosuprimidos, incluyendo aquellos con diabetes mellitus descompensada.
Infecciones Bacterianas:
- Neumonía necrotizante: Causada por bacterias como Klebsiella pneumoniae, Streptococcus pneumoniae y Haemophilus influenzae.
- Abscesos bacterianos: Especialmente por anaerobios.
- Nocardiosis y Actinomicosis.
- Embolia pulmonar séptica o no séptica.
- Staphylococcus aureus meticilino resistente (SAMR) de la comunidad.
En un cuadro agudo, la inestabilidad hemodinámica puede presentarse en neumonía necrosante, embolismo séptico, aspergilosis pulmonar invasiva y mucormicosis, especialmente en pacientes con factores de riesgo como diabetes, abuso de alcohol, terapia con corticosteroides e inmunosupresión. La presencia de catéteres venosos centrales, marcapasos, válvulas protésicas cardiacas, o abuso de drogas intravenosas puede relacionarse con embolismo séptico, caracterizado por nódulos bilaterales periféricos en diferentes etapas de cavitación.
Infecciones Fúngicas:
- Mucormicosis
- Aspergilosis
- Coccidioidomicosis
- Criptococosis
- Histoplasmosis
- Neumonía por Pneumocystis jirovecci.
La Aspergilosis, especialmente en pacientes inmunosuprimidos (trasplante de órgano sólido, neutropenia prolongada), puede presentar nódulos solitarios o múltiples con signo de halo, que se cavitan formando una "media luna de aire". En pacientes con trasplante de órgano sólido, hasta un 28% de los casos de aspergilosis pulmonar presentan cavitación asociada.
Un estudio comparativo de infecciones fúngicas y bacterianas mostró que las consolidaciones por hongos se cavitaban en un 4.7% y los nódulos en un 9.5%, mientras que las de origen bacteriano se cavitaban en un 2% (consolidaciones) y 1.9% (nódulos).
Infecciones Parasitarias:
- Hidatidosis
- Paragonimiasis
Micobacteriosis:
La Tuberculosis sigue siendo una causa frecuente, especialmente la reactivación en pacientes inmunocomprometidos. Las cavitaciones por tuberculosis suelen encontrarse en los segmentos apical y posterior de los lóbulos superiores y en los segmentos superiores de los lóbulos inferiores, con paredes gruesas e irregulares. El complejo MAC (Mycobacterium Avium Complex) se asocia frecuentemente con cavitación, afectando típicamente el lóbulo medio derecho y la língula, pudiendo presentar nódulos, bronquiectasias, atelectasias o consolidación con opacidad en árbol de gemación.
2. Causas Neoplásicas
Un nódulo pulmonar solitario cavitado tiene una mayor probabilidad de ser maligno. El cáncer primario de pulmón se cavita en aproximadamente el 22% de las TAC, siendo más frecuente en el carcinoma de células escamosas. Las metástasis se cavitan con menos frecuencia (menos del 4%) y suelen aparecer en las bases pulmonares y subpleurales.
Los tumores primarios suelen tener una pared interna irregular y pueden presentar señal de muesca, siendo generalmente solitarios y predominando en el lóbulo superior. Es importante considerar que lesiones de desarrollo lento como el carcinoide y el carcinoma bronquioalveolar pueden ser malignas y requerir un enfrentamiento terapéutico oportuno, incluso si su crecimiento es lento.
3. Causas Reumatológicas y Autoinmunes
Varias enfermedades reumatológicas pueden presentar manifestaciones pulmonares, aunque la presencia de nódulos cavitados es inusual.
Granulomatosis con Poliangeítis (GPA) / Granulomatosis de Wegener:
Hasta el 49% de los nódulos pulmonares en la GPA pueden cavitarse. Típicamente son de pared gruesa e irregular, con un centro necrótico y pueden presentar sobreinfección bacteriana. La biopsia es diagnóstica si muestra granulomas necrotizantes con vasculitis necrotizante y capilaritis. Hasta el 90% de las formas sistémicas presentan ANCA positivo, generalmente de patrón citoplasmático (ANCAc) y contra PR3.
En un caso clínico, se presentó una paciente con nódulos pulmonares cavitados compatibles con GPA, a pesar de tener un contexto clínico y serología atípica (ANCA débilmente positivo, patrón perinuclear, ANCA por ELISA negativo), lo que subraya la importancia de la biopsia para el diagnóstico definitivo.
Artritis Reumatoide (AR):
La AR puede manifestarse con nódulos pulmonares, a veces cavitados, especialmente en pacientes tratados con terapia anti-TNFα. Estos fármacos, aunque eficaces para la AR, pueden incrementar la probabilidad de complicaciones infecciosas y efectos secundarios no infecciosos, incluyendo autoinmunes.
Se presentó el caso de una paciente con AR tratada con etanercept (un anti-TNFα) que desarrolló nódulos sólidos cavitados. La biopsia reveló granulomatosis con poliangeítis compatible con vasculitis secundaria al etanercept. La suspensión del fármaco y el tratamiento con corticosteroides llevaron a la resolución de las lesiones, confirmando la asociación.
Los mecanismos por los cuales los anti-TNFα desencadenan autoinmunidad incluyen la producción aumentada de anticuerpos antinucleares. La vasculitis asociada a terapia anti-TNF es poco frecuente, y aunque a menudo se presenta con compromiso cutáneo, la afectación pulmonar es una complicación rara.
Otras Enfermedades Autoinmunes:
- Sarcoidosis (raramente se presenta con nódulos cavitados).
- Síndrome de Churg-Strauss (generalmente micronodular, rara vez cavita).
- Amiloidosis primaria.
- Espondilitis anquilosante.
- Lupus eritematoso sistémico.
- Poliarteritis nodosa.
En estos casos, la cavitación puede estar asociada a infección concomitante, especialmente si el paciente recibe terapias inmunosupresoras.
4. Causas Misceláneas
- Histiocitosis de células de Langerhans (principalmente en fumadores).
- Neumonía Organizativa Críptica (COP).
- Hamartomas.
- Malformaciones arteriovenosas.
- Neumoconiosis (asbestosis, silicosis) - la cavitación aquí hace necesario descartar Tuberculosis.
Abordaje Diagnóstico
El enfoque diagnóstico del paciente con cavitación pulmonar debe considerar un amplio espectro de procesos infecciosos y no infecciosos. La historia clínica (factores de riesgo como tabaquismo, exposición a patógenos, antecedentes de enfermedad pulmonar estructural, inmunosupresión), el examen físico, las pruebas de laboratorio (ANCA, marcadores tumorales, serologías) y la imagenología (TAC con contraste) son herramientas fundamentales para orientar la sospecha diagnóstica.
Ante la presencia de nódulos pulmonares cavitados, se debe:
- Descartar causas infecciosas: Especialmente en pacientes con factores de riesgo.
- Evaluar la posibilidad de malignidad: Considerando el grosor de la pared y el comportamiento de las lesiones en el tiempo.
- Considerar etiologías autoinmunes: Particularmente en pacientes con enfermedades reumatológicas o en tratamiento con fármacos inmunomoduladores.
- Utilizar la biopsia pulmonar (guiada por TAC o videotoracoscopia) como pilar fundamental para alcanzar un diagnóstico definitivo cuando los hallazgos de imagen y clínicos no son concluyentes.